Elizabeth Gauger, MD; Eric K. Chin, MD; and Elliott H. Sohn, MD
Nov 17, 2014
- Chief Complaint
- Historie současného onemocnění
- Předchozí oční anamnéza
- Oční vyšetření
- Vyšetření na světelné lampě
- Dilatační vyšetření fundu
- Klinický průběh
- Diskuse
- Rizikové faktory
- Známky a příznaky
- Příčiny
- Typy PVD
- Komplikace
- Trhlina/odchlípení sítnice
- Krvácení do sítnice:
- Doporučení:
- Kdy zavolat očního lékaře:
- Navržený formát citace
Chief Complaint
Nová blikající světla a plovoucí “skvrny”.
Historie současného onemocnění
Šedesátiletá žena se dostavila na oční kliniku s blikajícími světly a novými plovoucími skvrnami v levém oku v posledních čtyřech dnech. Floatery byly popsány jako “velké a vláknité” a blikající světla se vyskytovala na spánkové periferii “jako opakovaně se spouštějící blesk fotoaparátu”. Záblesky světla byly také horší v tlumeně osvětleném prostředí. Popírala jakékoliv “stíny” nebo “záclony” v periferním vidění. Popřela jakýkoli nedávný úraz hlavy nebo pád. V osobní ani rodinné anamnéze jí nebylo známo žádné natržení nebo odchlípení sítnice a na pravém oku neměla žádné potíže. Při prezentaci neměla žádné jiné potíže.
Předchozí oční anamnéza
- Podezření na glaukom na základě mírné kuperózy zrakového nervu
- Myopie, recentní manifestní refrakce = -3,75 OD, -2,75 OS
- Žádné předchozí oční operace
Oční kapky: Žádné
Anamnéza v minulosti: Bez pozoruhodností
Léky: Žádné
Alergie: Žádné známé alergie na léky
Rodinná anamnéza: Zraková ostrost (Snellen) do dálky s korekcí: Žádné známé oční onemocnění
Oční vyšetření
:
- Pravé oko (OD): 20/25, bez zlepšení s dírkou
- Levé oko (OS): 20/20, bez zlepšení s dírkou
Oční pohyblivost: Plné obě oči (OU)
Nitrooční tlak (IOP), přes Tonopen: 21 mm Hg OD, 20 mm Hg OS
Zornice: Zornice jsou na obou očích stejně reaktivní, od 4 mm ve tmě do 2 mm na světle. Žádný relativní aferentní zornicový defekt na obou očích.
Vyšetření na světelné lampě
- OD: Mírná jaderná skleróza.
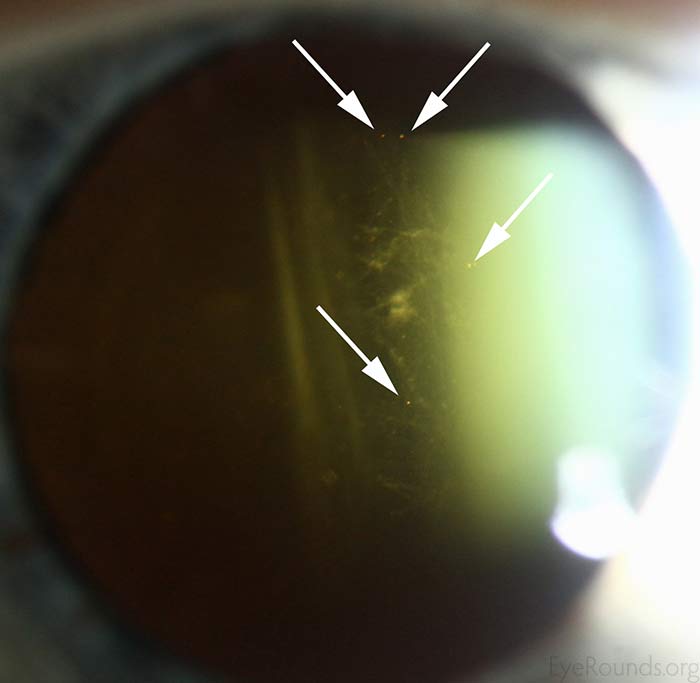
- OS: Mírná jaderná skleróza. Syneréza sklivce, ale negativní Shaferovo znamení/žádný “tabákový prach” (obr. 1).
Dilatační vyšetření fundu
- Sklivec: Normální; žádný Weissův prstenec
- Optický nerv:
- Makula: 0,5 poměru pohárek:disk
- Makula: Cévy: normální
- Periferie: Žádné otvory, trhliny ani subretinální tekutina při 360stupňovém vyšetření sklerální deprese
- OS
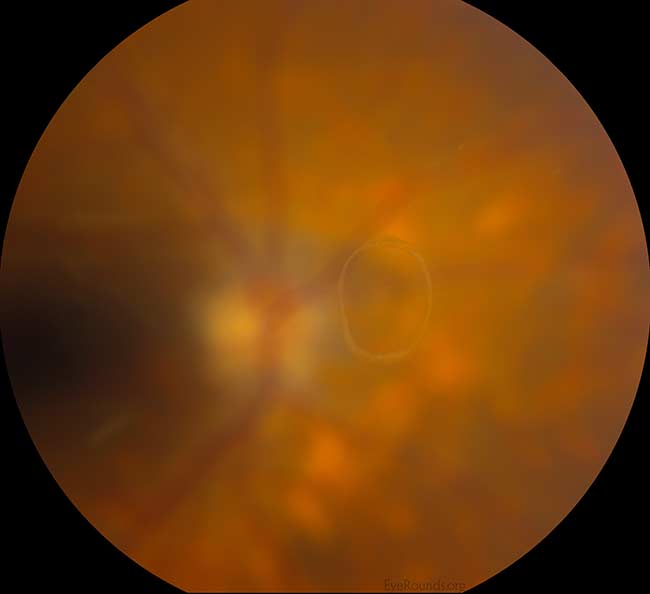
- Vitreus: Syneréza; žádný Weissův prstenec (obr. 2).
- Optický nerv: 0,5 poměru pohárek:disk
- Makula:
- Makula: normální
- Cévy: Normální
- Periferie: Žádné otvory, trhliny ani subretinální tekutina při 360stupňovém vyšetření sklerální deprese
Obrázek 1: Bílé šipky ukazují pozitivní Shaferovo znamení u jiného pacienta. Tento pacient měl nitky sklivcové synerézy, které jsou vidět jako chuchvalce materiálu těsně pod bílými šipkami. Náš pacient Shaferovo znamení neměl. (Kliknutím na obrázek získáte vyšší rozlišení)
Obrázek 2: Příklad Weissova prstence, který ukazuje na odloučení sklivce od zrakového nervu. Zrakový nerv, sítnice a sítnicové cévy jsou záměrně rozostřeny, protože Weissův prstenec se nachází více vpředu ve sklivci. Kredit: PVD Eye Rounds by Matt Weed, MD. (Kliknutím na obrázek získáte vyšší rozlišení)
Klinický průběh
Pacient neměl na žádném z očí při 360stupňovém vyšetření skléry v depresi žádné známky trhliny nebo odchlípení sítnice. Na základě synerézy sklivce pozorované v předním sklivci a příznaků odpovídajících oddělení sklivce od sítnice existoval předpoklad rozvíjejícího se odchlípení zadního sklivce. Pacientka byla poučena o nutnosti pečlivého sledování příznaků. Byla poučena, že má zejména sledovat, zda se nezvýší intenzita jejích záblesků a plováků nebo zda se neobjeví nové “záclony” v periferii jejího vidění. Následná kontrola byla naplánována za měsíc na opakované vyšetření sklerální deprese na obou očích, v případě potřeby i dříve.
Diskuse
Zadní odchlípení sklivce (PVD) je definováno jako oddělení zadní hyaloidní plochy od neurosenzorické sítnice. Při narození vyplňuje zadní část oka sklivcový “gel”, který má za normálních okolností konzistenci podobnou želé. S přibývajícím věkem prochází sklivec “synerézou”, při níž se stává tekutějším nebo tekutějším. Kapsy tekutiny ve sklivcové dutině vyvolávají u pacienta pocit “plováků” nebo “pavučin”. Když se kapsy tekutiny zhroutí samy do sebe, jemně táhnou sítnici a dávají pacientovi pocit “světelných záblesků” nebo fotopsií. Nakonec se sklivec může zcela oddělit od neurosenzorické sítnice, což se nazývá zadní odchlípení sklivce neboli “PVD”, které je klinicky potvrzeno pozorováním Weissova prstence při fundoskopickém vyšetření. Obvykle k tomu dochází vždy na jednom oku, ale PVD na kontralaterálním oku se často objeví o 6 až 24 měsíců později (6). U vysoké myopie se PVD rozvíjí stále více s věkem a stupněm myopie (7). Při odlučování sklivcového gelu může dojít k natržení neurosenzorické sítnice, která je křehká a tenká jako kus hedvábného papíru. Trhlina sítnice může umožnit únik tekuté části sklivce za sítnici a oddělit sítnici od jejích spodních úponů (a krevního zásobení). Tomu se říká rhegmatogenní odchlípení sítnice. Obvykle se však sklivec oddělí bez jakýchkoli neblahých účinků na sítnici.
Rizikové faktory
Pacienti jsou nejvíce ohroženi symptomatickým PVD v 5. až 7. dekádě života, i když k němu může dojít mnohem dříve. Nejčastěji jsou pacienti krátkozrací (krátkozrací). Vysoce krátkozrací (tj. s refrakcí -6,00 nebo vyšší) jsou vystaveni zvýšenému riziku komplikací spojených s PVD v důsledku ztenčení sítnice při jejím protažení podél delšího oka. Mezi další predispoziční rizikové faktory PVD patří rodinná anamnéza trhlin nebo odchlípení sítnice, nitrooční zánět (uveitida), úraz a předchozí operace oka.
Známky a příznaky
Pacient v tomto případě vykazoval typické známky a příznaky akutně se rozvíjejícího zadního odchlípení sklivce, včetně nově se objevujících záblesků a plováků. Záblesky světla (neboli fotopsie) jsou často popisovány jako blesk fotoaparátu, který se opakovaně spouští v periferním vidění pacienta. Fotopsie bývají nápadnější ve slabě osvětleném prostředí. Jsou způsobeny mechanickou trakcí sítnice, kterou způsobuje sklivcový gel “tahající” za podkladovou neurosenzorickou sítnici.
Pacienti mohou také schvalovat nové floatery. Obecně je pacienti popisují jako velké mihotavé objekty, které se pohybují, když pohybují okem v různých směrech pohledu. Někdy je dokonce popisují jako něco, co jim “běhá” po zraku, jako malá myš, moucha nebo pavučina v centrálním nebo periferním vidění. Tyto jevy jsou pro pacienta většinou nepříjemné, ale neškodné a vyžadují pouze uklidnění, pokud jsou izolované.
Mezi znepokojivé příznaky svědčící o komplikaci související s trhlinou nebo odchlípením sítnice může patřit mnoho nových, drobných plováků, často popisovaných jako “komáři” nebo “pepř” v pacientově vidění. Často je těchto nových plováků “příliš mnoho na to, aby se daly spočítat”. To je znepokojující příznak, protože může znamenat uvolnění pigmentu ze sítnice a okolních struktur nebo červených krvinek z porušené sítnicové cévy. To může znamenat, že část sítnice byla natržena nebo oddělena. Mezi další znepokojivé příznaky patří stín nebo clona vidění, což může znamenat odchlípení sítnice, kdy došlo k oddělení neurosenzorické části sítnice od jejích základních spojů.
Příčiny
Akutní PVD je nejčastěji způsobena přirozeným procesem smršťování a zkapalňování sklivce v průběhu času. Jak bylo uvedeno výše, při zkapalňování gelu dochází ke kolapsu sklivcového tělesa a odlupování oblastí adheze k neurosenzorické sítnici. Za normálních okolností je sklivec nejsilněji adherován ke sklivcové bázi (periferně a anteriorně), zrakovému nervu, sítnicovým cévám a centru fovey. Další oblasti silné adheze jsou k jizvám sítnice nebo mřížkové degeneraci. Při akutní PVD se příznaky často objeví bez varování nebo podnětné události. V případě úrazu oka nebo hlavy však může dojít k “traumatické PVD”.
Typy PVD
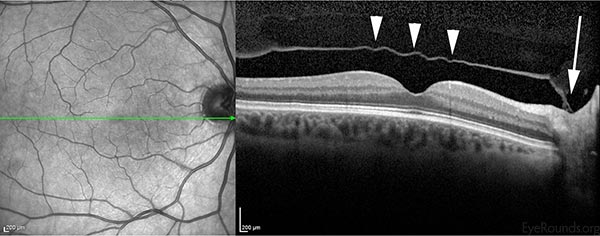
Obecně se akutní PVD vyvíjí náhle, ale dokončí se během několika týdnů od vzniku příznaků. PVD je považována za “částečnou”, pokud je sklivcové rosolovité těleso stále připojeno k makule/hlavě zrakového nervu, a za “úplnou”, jakmile dojde k úplnému oddělení rosolovitého tělesa od hlavy zrakového nervu. Obrázek 3 ukazuje horizontální řez neurosenzorickou sítnicí přes centrum fovey s částečným oddělením sklivcového gelu od podložní sítnice. Všimněte si, že je stále připojen k optickému nervu (vpravo). Přesné stanovení stadia této PVD by vyžadovalo zhodnocení periferní sítnice; OCT však potvrzuje, že se jedná pouze o částečnou PVD a kompletní Weissův prstenec pravděpodobně není přítomen. Pokud je PVD “kompletní”, vyšetřující klasicky pozoruje při vyšetření Weissův prstenec (obrázek 2). “Weissův prstenec” je kruhový peripapilární úpon, který je viditelný uvnitř sklivce poté, co se oddělí od hlavičky zrakového nervu.
Obrázek 3: Optická koherentní tomografie (OCT) makuly u pacienta, u kterého došlo k úplnému oddělení sklivce (hrot šipky) od centra fovey. Všimněte si, že sklivec je stále připojen u zrakového nervu (vpravo, velká šipka), což naznačuje, že došlo pouze k částečnému PVD.
(Klikněte na obrázek pro větší rozlišení)
PVD může být také spojeno s krvácením do sklivce. Přítomnost krve ve sklivcové dutině může pacientovi značně zhoršit vidění a někteří pacienti popisují, že vidí “drobné červené plaváčky” z červených krvinek. Obvykle je to způsobeno protržením sítnicové cévy v okamžiku odloupnutí sklivcového gelu ze sítnice. Spontánní sklivcové krvácení při akutní PVD silně naznačuje, že může jít o trhlinu nebo odchlípení sítnice. Přestože krev pravděpodobně časem pomalu odezní, měl by mít klinik vysoký index podezření na trhlinu nebo odchlípení sítnice. Pacient by měl být pečlivě sledován, aby se zajistilo, že tomu tak není. K posouzení trhliny a odchlípení sítnice může být nezbytné provést ultrazvukové vyšetření B-scanem, pokud je krvácení do sklivce natolik závažné, že vyšetřujícímu zakrývá výhled.
Komplikace
Trhlina/odchlípení sítnice
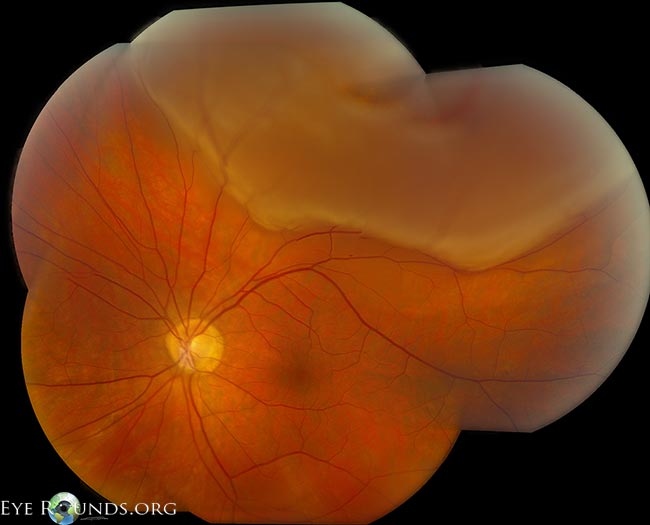
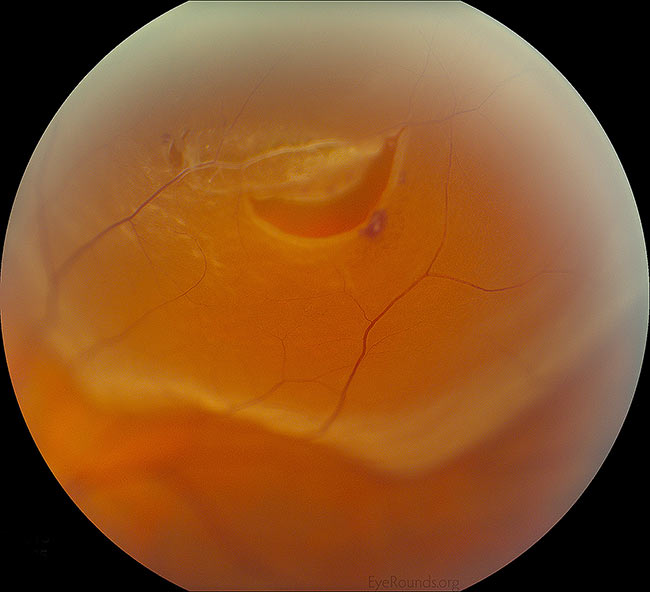
Trhliny sítnice (obr. 4) se vyskytují u 10-15 % pacientů s akutní, symptomatickou PVD. Z tohoto důvodu je důležité vyšetření rozšířené sklerální deprese. Pokud dojde k natržení sítnice, nemá to samo o sobě špatnou prognózu. Komplikace vznikají, když zkapalněný sklivec uniká trhlinou a za sítnici, což vede k neurosenzorickému odchlípení sítnice. Pokud je trhlina objevena včas, lze na klinice provést laserovou demarkaci (tj. “laserovou barikádu” nebo “laserovou retinopexi”), která zabrání progresi do odchlípení sítnice. Pokud však dojde k rhegmatogennímu odchlípení sítnice (obrázek 5), může být nutné, aby pacient podstoupil náročnější operaci k opětovnému přiložení sítnice. Kromě toho, že se jedná o náročnější zákrok, který často odůvodňuje odchod na operační sál, může být prognóza horší v závislosti na závažnosti odchlípení.
Obrázek 4: Velké zvětšení periferní podkovovité trhliny sítnice v sousedství mřížkové degenerace, sítnicové cévy a skvrn intraretinálního krvácení. Kredit: Rhegmatogenous Retinal Detachment Eye Rounds by Jesse Vislisel, MD.
(Kliknutím na obrázek získáte vyšší rozlišení)
 |
 |
|---|
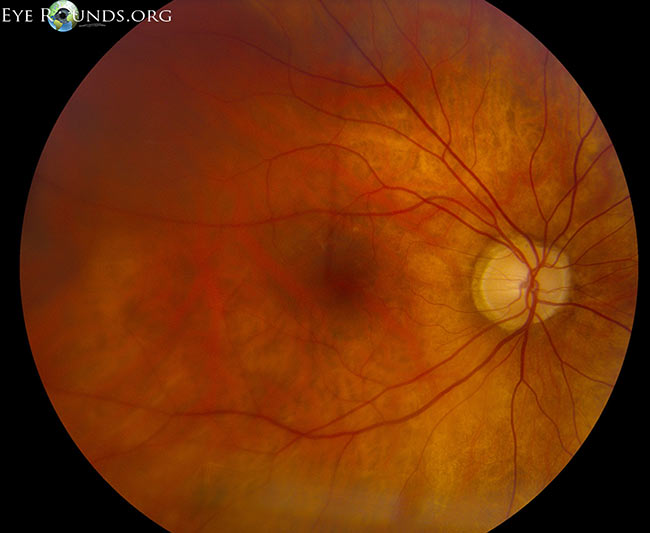
Obrázek 5: Montáž při malém zvětšení, rhegmatogenní odchlípení makuly od sítnice (časově k bílým šipkám). Kredit: Retinal Detachment Eye Rounds by Eric Chin, MD.
(Kliknutím na obrázek získáte vyšší rozlišení)
 |
 |
 |
|---|
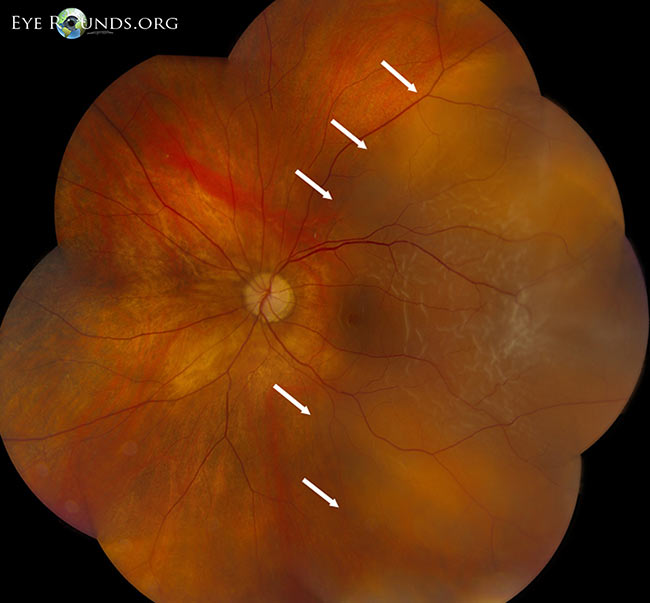
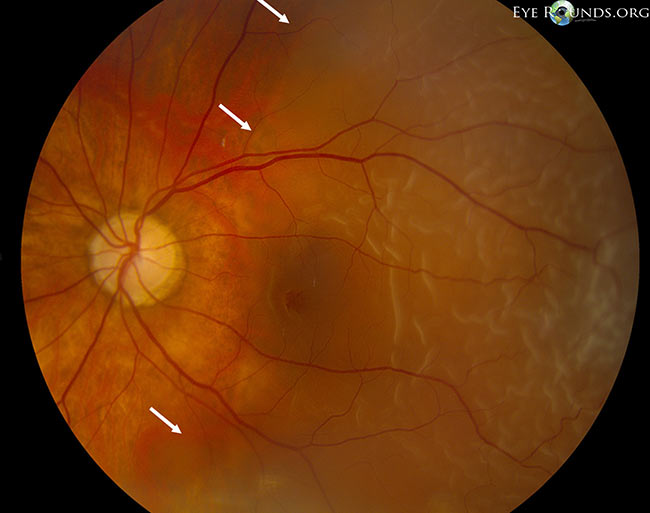
Krvácení do sítnice:
Krvácející PVD (tj.Tj. sklivcové krvácení sekundární k PVD) se může vyskytnout přibližně u 7,5 % PVD. K tomu dochází, když se při odlučování sklivce protrhne sítnicová céva. V případě hemoragické PVD se riziko vzniku základní sítnicové trhliny zvyšuje na téměř 70 %. Mezi příznaky hemoragické PVD může patřit výraznější zhoršení vidění sekundárně způsobené krví rozptýlenou po celé sklivcové dutině.
Doporučení:
Pokud se u někoho vyskytnou podobné příznaky jako u výše uvedeného pacienta (např. náhlý výskyt mnoha nových plamínků a/nebo záblesků světla), doporučuje se, aby pacient během 12-24 hodin podstoupil vyšetření rozšířeného fundu s kompletním vyšetřením 360 stupňové sklerální deprese. Vyšetřujícím by měl být oční lékař, který se cítí jistý při vyšetření periferní sítnice, protože zde obvykle vznikají trhliny a odchlípení sítnice. Vyšetřující lékař pravděpodobně důkladně vyšetří obě oči, dokonce i asymptomatické oko, aby se ujistil, že neexistuje žádná patologie. Často se stává, že trhlina na jednom oku může naznačovat predispozici k dalším trhlinám nebo patologii sítnice na stejném nebo kontralaterálním oku. Pokud je nalezena izolovaná sítnicová trhlina, bude pravděpodobně doporučena laserová demarkace. Pokud je přítomno odchlípení sítnice, je opodstatněné okamžité odeslání ke specialistovi na sítnici.
Pokud je zjištěna rozvíjející se akutní PVD bez jakýchkoli sítnicových trhlin nebo odchlípení, je běžně doporučováno kontrolní vyšetření sklerální deprese přibližně o měsíc později. Následné sledování se liší v závislosti na závažnosti, příznacích a dalších rizikových faktorech. Pokud je PVD hemoragická nebo jsou při vyšetření přítomny jiné znepokojivější příznaky, může vyšetřující doporučit kontrolu v častějších intervalech. Ačkoli neexistují žádná preventivní opatření, obecně se doporučuje, aby se pacient při akutní PVD s krvácením do sklivce vyhýbal těžké námaze, zvedání nebo ohýbání, aby se krev ve sklivcové dutině mohla usadit směrem dolů od středu vidění. Zvýšení hlavy lůžka umožní gravitaci usadit krev směrem dolů, mimo zornou osu. Pacienti mohou pokračovat v užívání léků na ředění krve, protože neexistují žádné důkazy o tom, že by vysazení antiagregačních nebo antikoagulačních přípravků urychlilo zotavení po krvácení do sklivce.
Kdy zavolat očního lékaře:
Po prvním vyšetření mohou příznaky přetrvávat, ale snad se časem zmírní. Kontrolní vyšetření za jeden měsíc je obvykle dostačující, pokud se neobjeví nové nebo měnící se příznaky. Mezi příznaky, které by vyžadovaly naléhavější kontrolní vyšetření, patří mnoho nových, drobných plováků (jako “komáři” nebo “pepř”) ve vidění, nové nebo stále častější záblesky ve vidění nebo nový odstín či clona tmy v zorném poli.
|
Akutní zadní odchlípení sklivce (PVD) |
|
|
Rizikové faktory |
Vyšší věk (5. a 7. dekáda života) |
|
Příznaky |
Fotopsie (záblesky světla), obvykle jednostranné |
|
Vyšetření |
Vyšetření rozšířeného fundu s 360stupňovou sklerální depresí k posouzení přítomnosti retinálních trhlin nebo odchlípení. |
|
Léčba |
U izolované PVD není léčba opodstatněná |
|
Komplikace |
Krvácení do sítnice |
|
Sledování |
Zopakovat vyšetření rozšířeného fundu během 46 týdnů u nekomplikovaného, nehemoragické PVD, podle potřeby dříve. |
- Hayreh SS, Jonas JB. Zadní odchlípení sklivce: klinické korelace. Ophthalmologica 2004;218:333-43.
- Hollands H, Johnson D, Brox AC et al. Acute-onset floaters and flashes: is this patient at risk for retinal detachment? JAMA 2009;302:2243-9.
- Margo CE, Harman LE. Zadní odchlípení sklivce: Jak přistupovat k náhle vzniklým floaterům a zábleskům. Postgrad Med 2005;117:37-42.
- Ryan SJ. Ryan: Retina, 5. vydání. Saunders/Elsevier. 2012.
- Sarrafizadeh R, Hassan TS, Ruby AJ et al. Incidence odchlípení sítnice a zrakový výsledek u očí se zadní separací sklivce a hustým sklivcovým krvácením na fundu. Ophthalmology 2001;108:2273-8.
- Hikichi T, Yoshida A. Časový průběh vývoje zadního odchlípení sklivce na druhém oku po vývoji na prvním oku. Ophthalmology 2004;111:1705-7.
- Akiba J. Prevalence zadního odchlípení sklivce u vysoké myopie. Ophthalmology 1993;100:1384-8.
Gauger E, Chin EK, Sohn EH. Sklivcová syneréza: Hrozící zadní odchlípení sklivce (PVD). Oct 16, 2014; Dostupné z: http://EyeRounds.org/cases/196-PVD.htm