- Cílové prohlášení:
- Přednášející/redakční rada:
- Potvrzení o kreditech:
- Prohlášení o společném sponzorování:
- Prohlášení o zveřejnění:
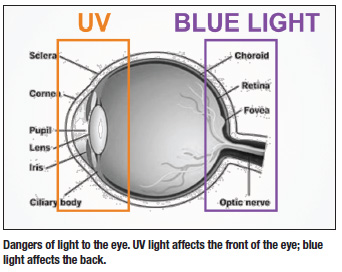
- Světlo: Sluneční světlo obsahuje UV a modré světlo. UV světlo je součástí neviditelného světelného spektra a jsme mu vystaveni každý den, když jsme na slunci. Může způsobit poškození našich očí, zejména rohovky a čočky. Kumulativní účinek vystavení UV záření může způsobit šedý zákal a také možnost vzniku pinguecula a pterygia.
- Podrobnosti o UV světle
- Nebezpečná zóna
- Výzkum modrofialového světla
- Dobrá stránka modrého světla
- Ochrana před UV a modro-fialovým světlem
- Důvod ke zvídavosti
- Co nyní víme o AMD
- Recept na AMD
- Drusen a AMD
- Léčba AMD
- Výživové doplňky
- Prevence a ochrana před AMD
Cílové prohlášení:
Tato vzdělávací aktivita se bude zabývat úlohou světla, včetně toho, jak může poškozovat oko, a jeho souvislostí s věkem podmíněnou makulární degenerací (AMD). Odborný lektor se bude zabývat i dalšími důležitými tématy, jako jsou způsoby prevence nebo snížení rizika vzniku AMD, protože se snaží zvýšit povědomí o tomto obecném tématu.
Přednášející/redakční rada:
Mark Dunbar, OD, a Ronald Melton, OD
Potvrzení o kreditech:
Tento kurz je schválen organizací COPE pro 2 hodiny kreditů CE. COPE ID je 40549-PS. Ověřte si, prosím, u své státní licenční rady, zda se toto schválení započítává do požadavku na CE pro opětovné získání licence.
Prohlášení o společném sponzorování:
Tento kurz dalšího vzdělávání společně sponzoruje University of Alabama School of Optometry.
Prohlášení o zveřejnění:
Dr. Dunbar zveřejnil následující vztahy: Allergan Optometric Advisory Panel, Carl Zeiss Meditec Optometric Advisory Board, ArticDx Optometry Advisory Board, Sucampo Pharmaceutical Optometry Advisory Board, Vision Expo Continuing Education Advisory Board East and West: 2005 – současnost. Dr. Melton zveřejnil, že má přímé fi nanční a/nebo majetkové zájmy ve společnostech Alcon Laboratories, Bausch + Lomb, ICARE-USA, Jobson Publishing a Nicox.
Ronald Melton, OD
Všichni víme, že světlo může být škodlivé i prospěšné pro náš zrak i celkové zdraví. Zde vám poskytnu základní informace o ultrafialovém (UV) a modrém světle.
Světlo: Sluneční světlo obsahuje UV a modré světlo. UV světlo je součástí neviditelného světelného spektra a jsme mu vystaveni každý den, když jsme na slunci. Může způsobit poškození našich očí, zejména rohovky a čočky. Kumulativní účinek vystavení UV záření může způsobit šedý zákal a také možnost vzniku pinguecula a pterygia.
Modré světlo, které je součástí viditelného světelného spektra, zasahuje hlouběji do oka a jeho kumulativní účinek může způsobit poškození sítnice. Kromě toho se modré světlo v určitých vlnových délkách podílí na vzniku věkem podmíněné makulární degenerace (AMD).1-3 Míra vystavení modrému světlu se liší v závislosti na denní době, místě a ročním období. Průměrný podíl modrého světla, které se nachází ve slunečním světle během dne, se pohybuje mezi 25 a 30 %. I za zamračeného dne může až 80 % slunečního UV záření projít skrz mraky.
Světlo je také nezbytné pro různé funkce. Pomáhá nám lépe vidět, pomáhá nám s ostrostí zraku a ostrostí kontrastu, pomáhá nám vnímat barvy a pomáhá při různých nevizuálních funkcích organismu. Světlo například pomáhá regulovat náš cyklus spánku a bdění, což zase pomáhá udržovat a regulovat paměť, náladu a hormonální rovnováhu.4,5
Podrobnosti o UV světle
Viditelné světlo pokrývá rozsah od 380 nm do 780 nm a UV světlo spadá těsně za kratší konec viditelného spektra, takže je pro lidské oko neviditelné. Dělí se na tři zóny: UVA, UVB a UVC.
UVA se pohybuje v rozmezí 315 až 380 nm a je nejméně škodlivé z UV záření. Opalování je nejoblíbenější účinnou expozicí UV záření.
UVB se pohybuje mezi 280 nm a 315 nm a má větší energii. Je energeticky vydatnější a poměrně škodlivé, pokud jsme mu vystaveni denně. Akutně může způsobit spálení a zničení vitaminu A. V chronické formě může vést ke zhrubnutí kůže, tvorbě vrásek a případně k poškození DNA, což může vést k mela nomům a dalším kožním onemocněním. Expozice UVB je tedy pro tělo i oči kumulativní.
UVC je v rozmezí 100 nm až 280 nm a je biologicky nejaktivnější z UV záření. Krátká expozice může způsobit trvalé poškození lidské tkáně. Naštěstí je UVC pohlcováno hlavně ozónovou vrstvou v horních vrstvách atmosféry.
Pro přehled UV záření může mít přídatný účinek na poškození oka a může být hlavním rizikovým faktorem pro vznik katarakty buněk života. Je důležité mít na paměti a neustále zdůrazňovat skutečnost, že ne všechno modré světlo je špatné. Kromě toho modré světlo také pomáhá regulovat velikost našich zornic kolem vlnové délky 480 nm.
Nebezpečná zóna
Riziko UV záření může ovlivnit mnoho faktorů prostředí, jako je místo, roční období, čas a životní styl. Na rozdíl od toho, co si mnozí lidé myslí, doba, kdy na oko dopadá maximální množství UV záření, není v průběhu roku stejná. Konkrétně v létě mezi 10. a 14. hodinou je nejvyšší úroveň vystavení UV záření, ale v zimě bude toto maximální vystavení mezi 8. a 10. hodinou a mezi 14. a 16. hodinou.
Stejně jako je UV záření nebezpečné pro naši pokožku, je nebezpečné i pro naše oči. Proto je důležité, abychom je před poškozením UV zářením chránili. UV záření působí na přední část oka (vznik šedého zákalu), zatímco modré světlo způsobuje poškození zadní části oka (riziko vzniku AMD).
V dnešní době se stále častěji používají digitální zařízení a moderní osvětlení – například LED světla a kompaktní zářivky (CFL) – z nichž většina vyzařuje velké množství modrého světla. Zářivky CFL obsahují přibližně 25 % škodlivého modrého světla a diody LED obsahují přibližně 35 % škodlivého modrého světla. Zajímavé je, že čím chladnější je bílá LED dioda, tím vyšší je podíl modré barvy. A odhaduje se, že do roku 2020 bude 90 % všech našich světelných zdrojů tvořit LED osvětlení. Naše vystavení modrému světlu je tedy všude a jen se zvyšuje.
S věkem baby boomu se ve Spojených státech zvyšuje počet případů šedého zákalu a makulární degenerace. V roce 2012 bylo ve Spojených státech zaznamenáno přibližně 24 milionů případů šedého zákalu u osob starších 40 let,6 což představuje 19% nárůst oproti číslům z roku 2000. V případě makulární degenerace měly v roce 2012 dva miliony lidí ve věku 50+ pozdní AMD,6 což je 25% nárůst oproti roku 2000. Odhaduje se, že do roku 2050 dosáhne populace s kataraktou 50 milionů, zatímco AMD dosáhne vrcholu kolem 5 milionů.7 Takže sečteno a podtrženo, očekává se, že se počet případů katarakty a AMD během příštích 30 let zdvojnásobí, částečně kvůli stárnutí populace.
Devadesát procent ztráty zraku spojené s AMD je sekundárně způsobeno vlhkou formou.8 Když se podíváme na populaci s AMD, 10 % osob s tímto onemocněním má vlhkou formu a 90 % suchou formu.8 Nicméně 80 % až 90 % pacientů s AMD, jejichž ostrost je 9 A do roku 2030 se předpokládá, že počet právně nevidomých bude 6,3 milionu s 500 000 případy ročně.9
Výzkum modrofialového světla
Essilor v roce 2008 spolupracoval s Pařížským institutem pro zrak a jejich pokynem bylo najít pásma viditelného světla, která jsou pro oči nejškodlivější.10 Viditelné světlo rozdělili do několika pásem o vlnové délce 10 nm a každé pásmo pak na několik hodin zaměřili na prasečí buňky pigmentového epitelu sítnice (RPE). Pomocí této metody bylo identifikováno specifické pásmo modrého světla, které je pro sítnici a buňky RPE nejškodlivější, a to o vlnové délce 415 nm až 455 nm.
Modrofialové světlo, které bylo objeveno v rámci této studie, je pásmo viditelného světla o vlnové délce 40 nm, které způsobuje maximální odumírání buněk sítnice. V průběhu času jsou naše oči vystaveny různým zdrojům, které toto modrofialové světlo vyzařují (např. slunce, LED osvětlení, zářivky CFL). V kombinaci s používáním tabletů, televizorů, počítačových obrazovek a chytrých telefonů není pochyb o tom, že naše vystavení modrofialovému světlu roste. Toto kumulativní a neustálé vystavení modrofialovému světlu se bude časem hromadit a má potenciál způsobit poškození buněk sítnice, což pomalu povede k odumírání buněk sítnice a následně může vést k AMD.
Úroveň světla vyzařovaného novějšími úspornými osvětlovacími technikami (např. LED, CFL) je velmi vysoká. Například zářivky CFL, bílé světlo LED a dokonce i sluneční světlo vyzařují vysokou úroveň modrofialového světla ve srovnání se zbytkem modrého světelného spektra. To podtrhuje potřebu, abychom chránili své oči před škodlivými pásmy modrofialového světla.
Dobrá stránka modrého světla
Ne všechno modré světlo je špatné. Označené pásmo modro-tyrkysového světla, které se pohybuje od 465 nm do 495 nm, je nezbytné pro naše vidění, funkci zornicového reflexu a obecně pro lidské zdraví. Pomáhá také regulovat náš cirkadiánní cyklus spánku a bdění.11 Modré světlo tedy obecně může mít zdravý vliv na zrak i na organismus a právě modro-tyrkysové světlo má tendenci mít tyto příznivé účinky. Nedostatečné vystavení světlu znamená nedostatečné modro-tyrkysové světlo, které může narušit naše cirkadiánní biologické hodiny a cyklus spánku a bdění. Toto modro-tyrkysové světlo tedy skutečně hraje zásadní roli v celkovém zdravotním stavu jedince.
Ochrana před UV a modro-fialovým světlem
Jak můžeme blokovat škodlivé modré světelné paprsky, ale umožnit užitečným modrým světelným paprskům, aby pronikly a dostaly se do oka? Společnost Essilor a Pařížský institut pro zrak si stanovily cíl najít selektivní světelný filtr nebo čočku, která by blokovala UV i škodlivé modrofialové světlo, a přesto umožnila modrofialovému světlu a světlu delších vlnových délek, aby jím nadále pronikalo. To se jim podařilo díky technologii Light Scan, která je patentovaná jako selektivní noglare a má tři klíčové vlastnosti: 1) selektivně filtruje škodlivé modro-fialové a UV světlo, 2) umožňuje průchod prospěšnému viditelnému světlu, včetně modro-tyrkysového světla, a 3) zachovává vynikající průhlednost čočky, takže nedochází ke zkreslení barev a čočka je výborně čitelná.
Nakonec poskytli čočku s přední i zadní ochranou. Přední strana čočky odcloní UV záření a také asi 20 % modrofialového záření, aby pak odclonila škodlivé paprsky. A zadní strana chrání pacienta před reflexním oslněním, které vychází ze zadní plochy čočky, především před UV zářením. Tradiční blokátory modré barvy vám poskytnou pěkný západ slunce, ale to není to, co chcete. Nechcete zkreslení barev; chcete, aby vaše barvy byly přirozené. Tradiční blokátory modrého světla nerozlišují ve spektru modrého světla. Prostě blokují veškeré modré světlo. Tato nová technologie čoček vychází z laboratorních studií prováděných po dobu čtyř let špičkovou skupinou vědců i lékařů, kteří přišli s velmi důležitými údaji, které jim umožnily přiblížit světlo, které je třeba blokovat, a světlo, které musí projít. Takže tento nový design čoček je skutečně velmi specifický pro selektivnější světlo.
Kdo bude potřebovat největší ochranu? Ti, kteří jsou v kancelářích a domácnostech ve velké míře vystaveni bílým LED nebo zářivkovým žárovkám, častí uživatelé LED počítačových monitorů, tabletů nebo chytrých telefonů a ti, kteří jsou ohroženi onemocněním AMD, zejména ti s vysokým rizikem, (osoby s rodinnou anamnézou, kuřáci atd.). Mnoho společností pracuje na technologiích, které se zabývají škodlivým modrým světlem a způsoby, jak ho blokovat a přitom nechat zdravé modré světlo.
Důvod ke zvídavosti
Víme, že pacienti ohrožení AMD potřebují chránit své oči před škodlivým modrofialovým světlem, takže se musíme vzdělávat v tom, co se tam děje, abychom mohli naše pacienty řádně poučit. Nejenže se díváme na naše pacienty s AMD a určujeme, zda jim máme doporučit doplňky stravy, ale musíme také pracovat na tom, abychom těmto pacientům poskytli ochranu jak proti neviditelnému UV záření, tak i proti modrofialovému spektru světla. Mezi optické společnosti, které v současné době nabízejí technologii blokování modré barvy, patří Nikon (SeeCoat Blue), Essilor (Crizal Prevencia), PFO Global (iBlu coat), HOYA (Recharge), VSP (UNITY BluTech) a Spy Optic Inc. (Happy Lens). Musíme se pacientů ptát, zda si v současné době denně chrání oči, zda se v jejich rodině vyskytla makulární degenerace a kolik času tráví před digitálním zařízením nebo počítačem. Musíme také zjistit, zda naši pacienti v současné době chrání své oči před poškozením UV zářením, takže nás čeká spousta domácích úkolů. To všechno jsou otázky, které budou vystupovat do popředí s tím, jak se tato nová technologie bude vyvíjet.
Doktor Melton ordinuje ve společnosti Charlotte Eye Ear Nose & Throat Associates, P.A. a působí jako odborný asistent na Indiana University School of Optometry a Salus University College of Optometry. Je autorem a spoluautorem více než 100 článků o očních chorobách a péči o oči pro recenzované časopisy a magazíny a působil jako řešitel nebo spoluřešitel ve více než 50 klinických výzkumných aktivitách.
- Beatty S, Koh HH, Henson D, Boulton M. The role of oxidative stress in the pathogenesis of age-related macular degeneration. Surv Ophthalmol. 2000;45(2)115-134.
- Algvere PV, Marshall J, Seregard S. Age-related maculopathy and the impact of blue light hazard. Acta Ophthalmol Scand. 2006;84(1)4-15.
- Dillon J, Zheng L, Merriam JC, Gaillard ER. Přenos světla do stárnoucí lidské sítnice: možné důsledky pro věkem podmíněnou makulární degeneraci. Exp Eye Res. 2004;79(6)753-759.
- Wooten V. Sunlight and sleep. Discovery Fit and Health. Dostupné na: http:// health.howstuffworks.com/mental-health/sleep/basics/how-to-fall-asleep2.htm. Přístupné: January 2014.
- Jak vaše vnitřní “tělesné hodiny” ovlivňují spánek. Helpguide.org. Dostupné na: http://www.helpguide.org/harvard/sleep_cycles_body_clock.htm. Přístup: 2014: January 2014.
- Problémy se zrakem v USA: Prevalence of Adult Vision Impairment and Age-Related Eye Disease in America, páté vydání. Prevent Blindness America, 2012. Dostupné na: www.preventblindness.org/visionproblems. Přístupné: Prosinec 2013.
- National Eye Institute. Dostupné na: http://www.nei.nih.gov/eyedata/cataract.asp. Přístupné: 2013: 26. prosince 2013.
- AMD Alliance International. Dostupné na:: http://www.amdalliance.org/information_overview_basic_facts.html. Přístupné: 2013:
- Singerman LJ, Miller DG. Farmakologická léčba AMD. Review of Ophthalmology. Oct. 2003.
- Smick K et al. Blue light hazard: Nové poznatky, nové přístupy k udržení zdraví očí. Zpráva z kulatého stolu sponzorovaného společností Essilor of America. March 16, 2013, NYC, NY.
- Vědci využívají modré světlo k léčbě poruch spánku u starších lidí. Výzkumné středisko pro osvětlení. 2005; 14. dubna. Dostupné na adrese: http://www.lrc.rpi.edu/resources/ news/enews/Apr05/general245.html. Přístupné: January 2014.
Co nyní víme o AMD
Mark T. Dunbar, OD
Naší populace stárne, což bude mít za následek rostoucí poptávku po oční péči. Díky tomu můžeme očekávat, že se budeme setkávat s větším počtem pacientů s věkem podmíněnou makulární degenerací (AMD). A přestože 90 % našich pacientů má suchou formu AMD, u velkého procenta z nich se může vyvinout vlhká forma tohoto onemocnění. Vnímám to jako neuvěřitelnou příležitost pro optometrii sledovat tyto pacienty, pečovat o ně a být skutečně jejich primárním poskytovatelem oční péče. S tím je spojena i zodpovědnost, kdy je třeba pacienty odeslat, a navíc vydávat vhodná doporučení pro naše pacienty. To vše je pro optometrii klíčová role a díky nejnovějším technologiím můžeme udělat mnoho pro to, abychom pomohli změnit výsledek onemocnění AMD.
Recept na AMD
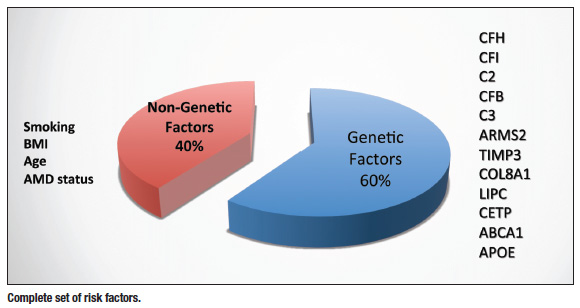
V současné době chápeme, že genetika hraje u AMD rozhodující roli a že svou roli hrají také faktory prostředí a životního stylu. Víme, že ti, kteří kouří, mají až 16krát až 20krát vyšší riziko vzniku AMD a že ti, kteří mají vyšší index tělesné hmotnosti, špatnou stravu a jsou více vystaveni ultrafialovému (UV) záření, jsou vystaveni zvýšenému riziku.1 Takže je to skutečně tato interakce mezi genetikou a těmito vnějšími faktory, které předurčují člověka k tomu, aby pokračoval v rozvoji makulární degenerace. Můžeme však udělat mnoho pro to, aby genetika nepřevážila, a o tom si povíme o něco později. Vyvinuli jsme se do té míry, že můžeme provádět genetické testování a identifikovat pacienty, u kterých je nejvyšší riziko, že se u nich s vysokou mírou jistoty vyvine nejen AMD, ale i ti, u kterých dojde k progresi do vlhké formy onemocnění.
Myslím si, že je to vzrušující doba pro naše pacienty, protože nyní máme k dispozici léčbu zachraňující zrak, a také velká příležitost pro optometrii, protože díky technologickému pokroku můžeme tyto pacienty pečlivě sledovat a lépe se o ně starat. Jak se naše chápání AMD vyvíjí, uvědomujeme si, že je to téměř taková “teorie dvou zásahů”. Můžete mít “špatnou” genetiku nebo řadu genů, které vás k AMD předurčují, ale to nutně neznamená, že se u vás makulární degenerace rozvine. Existují další faktory, které považuji za druhý zásah. Možná je to kouření, špatná strava, stejně jako další faktory životního stylu, které spouštějí interakci různých genů a nakonec vás předurčují k rozvoji makulární degenerace. Možná je to i tak jednoduché, jako že žijete v oblasti, kde je hodně slunce, nebo pracujete hodně venku a neděláte potřebná opatření, abyste se chránili před sluncem.
Fotoreceptorové buňky jsou spouštěny světlem, které spustí řadu elektrických a chemických reakcí, a tento proces začíná již při narození. V sítnici pomáhá fotoreceptorům retinální pigmentový epitel (RPE), který zajišťuje enzymatickou reizomerizaci denních obratů membrán fotoreceptorových disků. Marker dysfunkce RPE se klinicky projevuje jako drúzy, změněná pigmentace RPE a hromadění lipofuscinu. Lipofuscin je zejména vysoce autofluorescenční retinoid, který se hromadí, když stárnoucí RPE není schopen zcela odbourat membrány disku vnějšího segmentu. Jednoduše řečeno, jedná se o marker aktivity onemocnění. Lipofuscin je nejsnáze viditelný při zobrazování autofluorescence na fundu (FAF).
Drusen a AMD
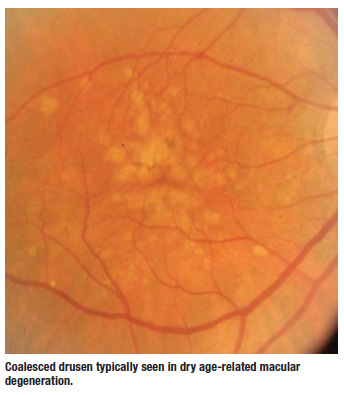
Drusen jsou nejčasnějším klinicky zjistitelným znakem suché AMD. Leží mezi bazální membránou RPE a Bruchovou membránou. Tvrdé drúzy bývají menší a mohou mít i kalcifikovaný vzhled, zatímco měkké drúzy jsou větší a hůře definované. Někdy splývají a připomínají malé serózní odchlípení. Právě ty mi dělají největší starosti. Když se na tyto pacienty dívám klinicky, vždy se snažím zeptat, zda vidím nějaký fl uid, subretinální hemoragie, exsudáty nebo elevaci sítnice, protože to jsou červené signály, že pacient mohl přejít ze suché formy AMD do vlhké formy onemocnění.
Někdy je u těchto pacientů obtížné určit, zda přešli do vlhké formy AMD pouze na základě klinického vyšetření. To částečně ilustruje důležitost trojrozměrného pohledu na makulu, protože některé změny sítnice mohou být velmi jemné, zejména u pacienta, který má stále vynikající zrakovou ostrost. Stereoskopické zobrazení makuly může pomoci odhalit některé z těchto jemných změn, které svědčí o pokročilém stavu pacienta. V éře zobrazování pomocí OCT je naštěstí odhalení těchto časných změn mnohem snazší. Jako lékař se nemusíte tolik spoléhat na své klinické dovednosti a schopnosti, které u některých pacientů nestačí. Jsou případy, kdy je zobrazení OCT naprostou nutností k zachycení některých časných změn, na které jsme již naráželi. OCT vám umožní stanovit dřívější diagnózu, což následně vede k lepšímu a vhodnějšímu odeslání pacienta.
Geografická atrofie (GA) je méně častou formou suché AMD. Opět jsme byli při sledování těchto pacientů bezradní, protože jsme neměli k dispozici léčbu. Nyní však díky lepšímu pochopení genetiky a dalších faktorů, které toto onemocnění ovlivňují, je v přípravě řada nových léčebných postupů, které snad nejen zastaví progresi, ale možná povedou i k vyléčení AMD.
Léčba AMD
Léčebné postupy, které jsou v současné době k dispozici, způsobily revoluci v tom, jak AMD zvládáme a léčíme. Ve skutečnosti již někteří tvrdí, že makulární degenerace není hlavní příčinou slepoty. Díky dnešní léčbě se mnoho našich pacientů skutečně těší lepší ostrosti a následně i kvalitnějšímu životu, protože jsou schopni číst, řídit auto a plnit další důležité úkoly.
Nevýhodou je, že někdy stav pacienta vyžaduje měsíční injekce. Pokud jste však viděli pacienta, který dostal injekce některého z těchto léků, víte, že je obvykle dobře snáší a že výsledky jsou velmi dobré. Mějte na paměti, že se díváme na sekundární účinky celoživotního působení světla, celoživotního působení vadných genů, celoživotního stravování a dalších faktorů, které mohou být v konečném důsledku škodlivé.
Konvenční léčba stranou, co jiné přístupy k léčbě AMD? Má změna životního stylu nějaký význam? Může zabránit rozvoji makulární degenerace? Víme, že u jiných onemocnění, jako je cukrovka a hypertenze, ano, takže je na místě položit si tuto otázku i v případě AMD. Jistě můžeme se svými pacienty mluvit o tom, že přestaneme kouřit, ale co třeba doporučení týkající se stravy a výživy?”
Výživové doplňky
Národní oční institut studoval v 90. letech minulého století účinky výživových doplňků v rámci studie AREDS (Age-Related Eye Disease Study)2 . AREDS hodnotila klinický průběh, prognózu a rizikové faktory AMD a katarakty a hodnotila (v randomizované, klinické studii) účinky farmakologických dávek antioxidantů a zinku na progresi AMD a antioxidantů na vznik a progresi zákalů čočky. Bylo zjištěno, že u očí se středním a vysokým rizikem rozvoje pokročilé AMD se riziko snížilo o 25 % při léčbě kombinací vysokých dávek vitaminu C, vitaminu E, beta-karotenu a zinku.3
V době první studie AREDS jsme neměli k dispozici karotenoidy lutein a zeaxantin, ale měli jsme beta-karoten, a proto byl studován právě on. Nyní jsou však lutein a zeaxantin k dispozici – měla by tedy záměna těchto karotenoidů za betakaroten nějaký význam? Dalo by se předpokládat, že ano, vzhledem k tomu, že makula obsahuje větší množství obou těchto karotenoidů a také mezo-zeaxantinu. To byla jedna z iniciativ studie AREDS2, která hodnotila účinky luteinu a zeaxanthinu místo beta-karotenu na progresi AMD.4 Zkoumala také účinky omega-3 mastných kyselin, o nichž se v jiných studiích také předpokládalo, že hrají roli při progresi AMD. Smyslem studie bylo v randomizované, kontrolované klinické studii odpovědět na otázku, zda má lutein a zeaxantin, stejně jako omega-3, samostatně nebo v kombinaci s dalšími živinami, přínos na zpomalení progrese makulární degenerace.
AREDS2 randomizoval 4 000 pacientů ve věku 50 až 85 let s vysokým rizikem pokročilé AMD do jedné ze čtyř skupin: placebo (původní doplněk AREDS); pouze lutein a zeaxantin; pouze mastné kyseliny; a lutein a zeaxantin plus mastné kyseliny.4 Na rozdíl od jiných studií se studie AREDS2 zabývala pacienty, kteří měli středně pokročilou a pokročilou makulární degeneraci, a nikoli těmi, kteří AMD neměli nebo měli časnou makulární degeneraci.
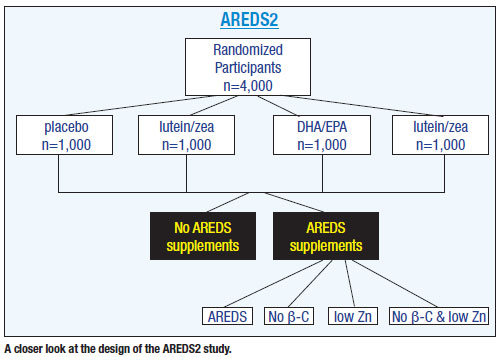
Placebovou skupinu ve studii AREDS2 tvořili pacienti z původní studie AREDS s betakarotenem, zinkem, vitaminem A, C atd. Všichni ostatní byli randomizováni k těmto dalším formám doplňků stravy (viz obrázek výše).
AREDS2 se snažila zjistit, zda přidání luteinu a zeaxanthinu, přidání omega-3 nebo kombinace těchto dvou látek k původnímu přípravku AREDS snižuje riziko nižší nebo vyšší než původních 25 %. Údaje neprokázaly signifikantní snížení progrese, což bylo překvapivé.
Sekundární analýza odhalila 10% snížení progrese do pokročilého stadia AMD ve srovnání s absencí luteinu + zeaxanthinu (ne navíc k původním 25 %). Rovněž bylo zjištěno 18% snížení progrese do pokročilé AMD u subjektů, které dostávaly doplněk AREDS s luteinem + zeaxantinem místo betakarotenu ve srovnání s původním doplňkem AREDS. Dále bylo zaznamenáno 26% snížení progrese do pokročilé AMD v nejnižším kvintilu příjmu luteinu a zeaxanthinu ve stravě.
Studie dospěla k závěru, že lutein a zeaxantin nepřinášejí větší přínos, než jaký měl betakaroten. Protože však u kuřáků (nebo dřívějších kuřáků), kteří užívali betakaroten, existuje vyšší riziko rakoviny plic, byly by lutein a zeaxantin bezpečnější náhradou. Nakonec bylo také zjištěno, že omega-3 neměly žádný příznivý účinek.
Prevence a ochrana před AMD
Pokud se podíváme zejména na léčbu suché formy AMD, je nutriční terapie skutečně jedinou léčbou, u které bylo prokázáno snížení rizika. Jistě, změny životního stylu mají přínos, takže si myslím, že je naší úlohou jako poskytovatelů primární a sekundární péče o oči rozpoznat potenciál změn životního prostředí a životního stylu, mluvit o výživě a dietě a přestat kouřit, ale zejména možná doporučovat specifické typy čoček, které budou blokovat škodlivé účinky UV záření a vysokoenergetického viditelného světla dříve, než se tyto změny vůbec rozvinou.
Dr. Dunbar působí jako ředitel optometrických služeb a vedoucí optometrických stáží na Bascom Palmer Eye Institute při University of Miami. Je autorem řady článků a píše pro měsíčník Review of Optometry rubriku “Retina Quiz.”
- Coleman HR. Modifikované rizikové faktory věkem podmíněné makulární degenerace. Pages 15-22. In: Srovnávací studie k problematice makulární optiky: A.C. Ho a C.D. Regillo (eds.), Age-related Macular Degeneration Diagnosis and Treatment, 15 DOI 10.1007/978-1-4614-0125-4_2, © Springer Science+Business Media, LLC 2011. Dostupné na: http://www.springer. com/978-1-4614-0124-7. Přístupné: January 2014.
- Age-Related Eye Disease Study Research Group. The Age-Related Eye Dis ease Study Group: Design implications [Studijní skupina pro studium věkem podmíněných očních onemocnění: důsledky návrhu]. Control Clin Trials. 1999:20(6):573-600.
- Randomizovaná, placebem kontrolovaná klinická studie suplementace vysokými dávkami vitaminů C a E, beta-karotenu a zinku u věkem podmíněné makulární degenerace a ztráty zraku. Zpráva AREDS č. 8. Arch Ophthalmol. 2001;119:1417-1436.
- Age-Related Eye Disease Study 2 Research Group. Lutein + zeaxanthin and omega-3 fatty acids for age-related macular degeneration: the Age-Related Eye Disease Study 2 (AREDS2) randomized clinical trial. JAMA. 2013; 209(19):2005-15.