- Co je umělé oplodnění?
- Typy umělého oplodnění
- Jaké typy “neplodnosti” lze léčit umělým oplodněním?
- Proces umělého oplodnění
- Umělé oplodnění doma: Umělé oplodnění v domácím prostředí využívá metodu intravaginální inseminace (IVI) a zahrnuje uložení spermií do pochvy co nejblíže děložnímu čípku. Kroky domácího umělého oplodnění zahrnují: Sledování cyklu a ovulace: Aby bylo možné ICI správně načasovat, musí žena sledovat a monitorovat svůj menstruační cyklus pomocí kalendáře, tělesné teploty, souprav pro předpovídání ovulace na základě moči nebo kombinací všech výše uvedených metod. Po zjištění ovulace (obvykle kolem 14. dne cyklu) si žena lehne na záda s vyvýšenými boky (obvykle pomocí polštáře) a vloží do pochvy inseminační stříkačku naplněnou partnerovými nebo dárcovskými spermiemi a uloženou co nejblíže děložnímu čípku. Často se doporučuje, aby žena zůstala ležet 15-30 minut. Po uplynutí této doby mohou pokračovat ve své každodenní činnosti, pomineme-li večerní horkou koupel. Lékařská ordinace Umělé oplodnění: IUI
- Jaké jsou nežádoucí účinky a rizika?
- Jaká je úspěšnost?
- Přístupu
- Věk
- Základní problémy s plodností
- Medikamenty
- Kolik stojí umělé oplodnění?
- Alternativy léčby neplodnosti k umělému oplodnění:
- Bottom Line
Co je umělé oplodnění?
Umělá inseminace je léčba neplodnosti, při které jsou spermie vkládány do reprodukčního traktu ženy pomocí injekční stříkačky nebo zdravotnického prostředku podobného katétru.
Někdy jsou tyto spermie promyty (neboli vyčištěny, koncentrovány a připraveny) a žena užívá léky ke zvýšení šance na otěhotnění.
Umělou inseminaci poprvé vyvinul Rus jménem Ilja Ivanov v roce 1899 u domestikovaných hospodářských zvířat. Tento postup byl později upraven pro umělé oplodnění u lidí, přičemž první zprávy se objevily přibližně ve 40. letech 20. století .
Dnes je umělé oplodnění jedním z nejběžnějších způsobů léčby neplodnosti a často jde o první léčbu, se kterou se člověk setká nebo kterou mu navrhne lékař. Z tohoto důvodu je důležité znát typy umělého oplodnění, komu může pomoci, průběh, rizika, náklady a alternativy léčby.
Začněme!

Typy umělého oplodnění
Pod pojmem umělé oplodnění se ve skutečnosti rozumí několik mírně odlišných metodik léčby spočívajících v umístění spermií do reprodukčního traktu ženy: intravaginální inseminace (IVI)/intracervikální inseminace (ICI) a intrauterinní inseminace (IUI).
Protože metodika léčby IVI a ICI je velmi podobná a používá se zaměnitelně pro popis pouze jedné léčby – budeme tyto termíny používat zaměnitelně a v tomto článku se budeme zabývat pouze dvěma hlavními léčbami: IVI, kterou lze provádět doma, a IUI, kterou lze provádět pouze pod lékařským dohledem v ordinaci gynekologa nebo na klinice pro léčbu neplodnosti.
Jaké typy “neplodnosti” lze léčit umělým oplodněním?
Těhotenství vyžaduje zdravé spermie, vajíčka, dělohu, vejcovody a ovulaci. Vyžaduje, aby spermie cestovaly přes děložní hrdlo a dělohu do vejcovodu, kde se setkají s vajíčkem a oplodní ho. Oplodněné vajíčko (nyní embryo) pak putuje zpět vejcovodem a doufejme, že se uhnízdí ve stěně dělohy.
Někdy však spermie chybí (jako je tomu často u některých LGBTQ párů a svobodných žen) nebo spermie nejsou dostatečně pohyblivé, aby tuto cestu zvládly. Jindy zase děložní hrdlo ženy nemusí spermiím umožnit cestu do dělohy. V těchto případech a v dalších situacích, které brání spermiím dostat se do reprodukčního traktu ženy nebo oplodnit vajíčko, může pomoci umělé oplodnění.
Specialista na léčbu neplodnosti nebo jiný typ lékaře může někomu doporučit umělé oplodnění, pokud:
- jde o lesbický pár nebo svobodnou ženu používající sperma dárce.
- heterosexuálnímu páru po šesti měsících pravidelného nechráněného pohlavního styku, pokud je žena starší 35 let
- heterosexuálnímu páru po roce nechráněného pohlavního styku, pokud je žena mladší 35 let
- má mírný mužský faktor neplodnosti (problémy s počtem spermií, pohyblivostí, nebo tvarem)
- má neplodnost děložního hrdla
- má ovulační neplodnost (často PCOS)
- má nevysvětlitelnou neplodnost
.

Proces umělého oplodnění
Proces umělého oplodnění má mnoho podobností bez ohledu na to, zda se jedná o at-IVI doma nebo lékařsky řízené IUI na klinice pro léčbu neplodnosti. To znamená, že IUI může být náročnější v závislosti na medikačním protokolu a požadavcích na monitorování. Tato dodatečná úroveň zapojení u některých medikovaných a monitorovaných IUI může vést k vyšším šancím na úspěch než u domácího umělého oplodnění.
Umělé oplodnění doma: Umělé oplodnění v domácím prostředí využívá metodu intravaginální inseminace (IVI) a zahrnuje uložení spermií do pochvy co nejblíže děložnímu čípku. Kroky domácího umělého oplodnění zahrnují:
- Sledování cyklu a ovulace: Aby bylo možné ICI správně načasovat, musí žena sledovat a monitorovat svůj menstruační cyklus pomocí kalendáře, tělesné teploty, souprav pro předpovídání ovulace na základě moči nebo kombinací všech výše uvedených metod.
- Po zjištění ovulace (obvykle kolem 14. dne cyklu) si žena lehne na záda s vyvýšenými boky (obvykle pomocí polštáře) a vloží do pochvy inseminační stříkačku naplněnou partnerovými nebo dárcovskými spermiemi a uloženou co nejblíže děložnímu čípku.
- Často se doporučuje, aby žena zůstala ležet 15-30 minut. Po uplynutí této doby mohou pokračovat ve své každodenní činnosti, pomineme-li večerní horkou koupel.
Lékařská ordinace Umělé oplodnění: IUI
Intrauterinní inseminace IUI je forma umělého oplodnění, kterou lze provést pouze v ordinaci lékaře. Zatímco ji lze provést minimálně zapojeným způsobem, kdy žena sleduje vlastní ovulaci během přirozeného (nemedikovaného) cyklu a do ordinace se dostaví pouze k inseminaci, IUI se často provádí s jedním z mnoha možných medikamentózních protokolů a ve spojení s krevními testy a ultrazvukovým monitorováním, aby bylo možné bezpečně sledovat vývoj vaječníků/vajíček a správně načasovat inseminaci v ordinaci. Obecný postup IUI je následující:
- Stimulace vaječníků: přibližně od 2.-4. dne cyklu ženy se obvykle začnou užívat léky, které pomáhají s vývojem vajíček. V závislosti na použitých lécích bude tyto léky užívat buď přibližně 5, nebo 10 dní. Během této doby žena absolvuje několik návštěv v ordinaci, aby se sledoval vývoj vaječníků a určilo se, kdy by mělo dojít k dalšímu kroku.
- Vyvolání ovulace: Při medikovaném cyklu IUI se ovulace nejčastěji “spouští” pomocí jiného léku. Žena (nebo pár) se dostaví do ordinace lékaře na vlastní inseminační proceduru. Spermie budou promyty (pokud nepoužijete zmrazené dárcovské spermie, které již byly připraveny a bude je třeba pouze rozmrazit) a nasáty do dlouhého ohebného katétru. Během samotného zákroku registrovaná zdravotní sestra, NP/PA nebo lékař očistí pochvu a děložní hrdlo, potvrdí, že použité sperma je správné, a poté zasune katétr (naplněný koncentrovanými pohyblivými spermiemi) přes děložní hrdlo do dělohy. Spermie se poté uloží do dutiny děložní a katétr se odstraní.
Jaké jsou nežádoucí účinky a rizika?
Je poměrně běžné, že žena po umělém oplodnění pociťuje určité křeče nebo slabé krvácení.
Pokud je umělé oplodnění provedeno sterilním způsobem, je riziko infekce minimální. Při domácí inseminaci se však otevírá mnohem větší riziko infekce v důsledku kontaminace a nesterilního prostředí. V každém případě je možné, že se u ženy po zákroku vyskytne pánevní infekce.
Pokud užívá léky na stimulaci růstu vajíček a ovulace, existuje značné riziko vzniku vícerčat, například dvojčat nebo trojčat .
Podle Americké společnosti pro reprodukční medicínu neexistuje žádné riziko genetických nebo vrozených vad mimo těch, ke kterým dochází při normálním početí.
Jaká je úspěšnost?
Úspěšnost umělého oplodnění závisí na řadě faktorů, mimo jiné na:
- přístupu (ICI vs. IUI)
- věku ženy
- základních problémech s plodností (mužskou i ženskou)
- používání léků
Přístupu
Studie publikovaná v časopise Journal of Human Reproduction zjistila, že ICI vedlo k otěhotnění v 37 % případů.9 % po 6 léčebných kúrách . Stejná studie zjistila 40,5% úspěšnost po 6 léčbách IUI. To znamená 6 % na jeden pokus ICI a 7 % na jeden pokus IUI.
Také jiné studie zjistily, že je velmi malý rozdíl v celkovém výsledku porovnání obou metod, pokud jsou obě prováděny v lékařském prostředí za použití stejných léků .
To znamená, že mnozí se shodují na tom, že v případě potřeby medikace, při specifických diagnózách nebo při anamnéze pravidelného nechráněného pohlavního styku je intrauterinní inseminace výhodnější, protože nabízí větší kontrolu a na spojení děložních vejcovodů se dostane podstatně větší počet spermií. ICI může být přesto jistě užitečná – doporučuje se však hlavně těm, kteří nemohou mít pohlavní styk přirozenou cestou, protože ICI umisťuje spermie v podstatě na stejné místo jako pohlavní styk.
Věk
Je všeobecně známo, že věk ženy má velký podíl na neplodnosti a šanci na otěhotnění každý měsíc. Když se podíváte na šance na otěhotnění přirozenou cestou každý měsíc, uvidíte rychlý pokles. Vzhledem k tomu, že umělé oplodnění pouze napomáhá přirozenému procesu oplodnění – mnoho problémů s kvalitou vajíček a spermií ovlivňujících plodnost je při použití umělého oplodnění stále významným faktorem.
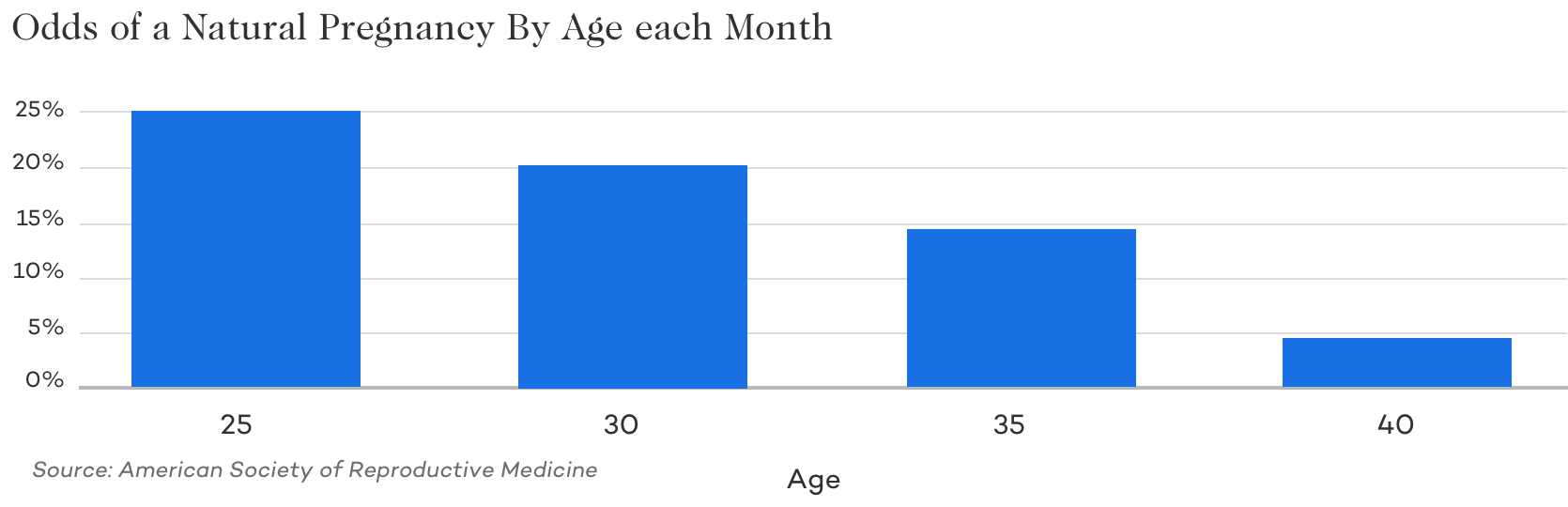
Základní problémy s plodností
Základní problémy s plodností hrají významnou roli v úspěšnosti léčby umělým oplodněním.
Například u osob s PCOS, které nemají ovulaci, by byla šance na úspěšné otěhotnění při umělém oplodnění bez léků stále prakticky nulová.
Podobně u osob s ucpanými vejcovody nebo závažným mužským faktorem by byla šance na úspěch velmi nízká.
Medikamenty
U některých jedinců, jako jsou ženy s ovulačními problémy, starší ženy, ženy se sníženou ovariální rezervou a další, může použití léků – perorálních i injekčních – vést k pozoruhodně vyšším šancím na úspěch. U jiných může použití léků pouze mírně zvýšit šance na úspěšnou inseminační léčbu.
Kolik stojí umělé oplodnění?
Cena umělého oplodnění se liší v závislosti na mnoha faktorech:
- typ léčby – doma IVI vs. v ordinaci IUI
- způsob sledování ovulace – doma kalendář/teplota/sada pro predikci ovulace vs. v ordinaci ultrazvuk a sledování krevního obrazu.
- přirozené vs. medikované cykly
- dárcovské sperma vs. partnerské sperma
Všeobecně platí, že domácí inseminace s použitím partnerského spermatu může stát jen několik dolarů (uvažujte o 10-100 USD), zatímco IUI v ordinaci bez monitorování a léků bude obvykle stát nejméně několik set dolarů za inseminaci. Když k tomu připočteme monitorování a injekční léky, náklady na jeden cyklus se pravděpodobně vyšplhají do tisíců.
Je třeba také zvážit náklady na jednu úspěšnou léčbu. Zatímco IUI je jistě cenově dostupnější léčbou v přepočtu na jeden cyklus, při bližším srovnání IUI a IVF – IVF může být ve skutečnosti nákladově efektivnější v přepočtu na jedno živě narozené dítě vzhledem k určitým diagnózám nebo po neúspěšných 3-4 IUI .
Alternativy léčby neplodnosti k umělému oplodnění:
Ačkoli umělé oplodnění doma nebo v ordinaci může být pro některé lidi dobré, existuje mnoho důvodů, proč zvážit jiné léčby. Jakékoli rozhodnutí o umělém oplodnění nebo jiné léčbě by mělo být v ideálním případě učiněno po konzultaci s odborníkem na plodnost po provedení mužských a ženských testů.
Pokud jsou něčí vejcovody zablokované, má významnou neplodnost způsobenou mužským faktorem, sníženou ovariální rezervu, snažil se sám po značně dlouhou dobu nebo má jiné významné diagnózy, je velmi možné, že vás lékař nasměruje od postupů inseminace k oplodnění in vitro (IVF). Tam, kde má umělé oplodnění mnoho kontraindikací, odstraňuje IVF velkou část těchto problémů a vede k nejvyšší šanci na otěhotnění na léčebný cyklus ze všech léčebných postupů – pro jakoukoli populaci.
Podobně mnoho lesbických a transmužských párů, které usilují o domácí nebo kancelářskou inseminaci, volí místo toho rovnou přechod na reciproční IVF jako způsob, jak umožnit oběma partnerům významně se zapojit do procesu tvorby dítěte.
Bottom Line
Umělé oplodnění je skvělá léčba. Nabízí stejnopohlavním párům, osamělým rodičům i heterosexuálním párům možnost rodičovství při relativně nízkých nákladech. Domácí inseminace je sice pro některé vhodná, ale není přísně regulována, a tak může někoho vystavit nezanedbatelné míře rizika (vzpomeňte si na HIV) . Z tohoto a dalších důvodů je důležité se před jakýmkoli rozhodnutím o možnostech léčby neplodnosti poradit s lékařem
.