Weitere Informationen finden Sie in Abschnitt 4c, Gleichheit, Gleichberechtigung und Politik auf der Website.
Ein paar Definitionen zur Erinnerung:
Gleichheit = Gleichheit
Ungleichheit = Ungleichheit
Gerechtigkeit = Fairness
Ungerechtigkeit = unfair oder ungerecht
Ungleichheiten in der Gesundheitsversorgung
Versuche, gesundheitliche Ungleichheiten zu verringern, sind ein wichtiger Teil der jüngsten und aktuellen britischen Gesundheitspolitik. Dabei geht es vor allem um die Verringerung geografischer Ungleichheiten (Unterschiede) bei den Ergebnissen und der Bereitstellung von Gesundheitsleistungen sowie um Ungleichheiten in Bezug auf verschiedene Gruppen innerhalb der Gesellschaft.
Das Gesetz der inversen Versorgung besagt, dass die Verfügbarkeit guter medizinischer Versorgung in der Regel umgekehrt proportional zum Bedarf der versorgten Bevölkerung ist.
Gesundheitliche Ungleichheiten sind in der Gesellschaft weit verbreitet. Wo ein Mensch geboren wird, beeinflusst, wie lange er leben wird. Nach der Veröffentlichung des NHS-Plans (2000) führte die britische Regierung ein nationales Ziel ein, das darauf abzielt, gesundheitliche Ungleichheiten zu verringern, indem die Kluft zwischen den verschiedenen Gesundheitszuständen, gemessen an der Lebenserwartung und der Kindersterblichkeit, verkleinert wird.
Mit dem Health and Social Care Act 2012 wurden in England erstmals gesetzliche Pflichten zur Verringerung gesundheitlicher Ungleichheiten eingeführt, wobei den Clinical Commissioning Groups (CCGs) und dem NHS England besondere Pflichten auferlegt wurden.
Diese Organisationen müssen der Notwendigkeit Rechnung tragen, Ungleichheiten zwischen Patienten beim Zugang zu und bei den Ergebnissen von Gesundheitsdienstleistungen zu verringern und sicherzustellen, dass Dienstleistungen auf integrierte Weise erbracht werden, wenn dadurch gesundheitliche Ungleichheiten verringert werden können.
Unterschiede in der Gesundheitspraxis treten auf vielen Ebenen auf, vom einzelnen Arzt über die Gesundheitsorganisation bis hin zum Land. Einige Abweichungen sind durch die Präferenzen der Patienten oder die Grunderkrankung gerechtfertigt, andere nicht. Diese können als ungerechtfertigte Variationen klassifiziert werden und lassen sich in drei Typen einteilen:
- Effektive Versorgung: klinische Beweise unterstützen unterschiedliche Behandlungen
- Präferenzabhängige Versorgung: wenn alternative gültige Behandlungsoptionen zur Verfügung stehen und Variationen durch die Wahlmöglichkeiten der Patienten verursacht werden
- Versorgungsabhängige Versorgung: Variationen spiegeln die unterschiedliche Verfügbarkeit alternativer Behandlungsansätze wider.
Die Messung gesundheitlicher Ungleichheiten kann erreicht werden durch:
- Messung des Gesundheitsbedarfs (Messung der Nachfrage durch eine Bedarfsermittlung im Gesundheitswesen – siehe Abschnitt “Partizipative Bedarfsermittlung”)
- Messung des Zugangs zur Gesundheitsversorgung (Messung des Angebots – siehe Abschnitt “Messung von Angebot und Nachfrage”) Nutzung der Gesundheitsversorgung, z. B. vermeidbare Einweisungen, Hindernisse für die Aufnahme, z.z. B. Wartelisten, Wahrnehmung der Gesundheitsversorgung durch die Patienten
- Messung der Qualität der Gesundheitsversorgung (siehe Abschnitt “Grundsätze der Bewertung”).
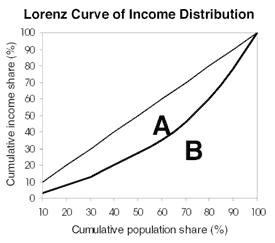
Der Gini-Koeffizient nach Weltbank, 2008
Der Gini-Koeffizient der Ungleichheit ist ein häufig zitiertes Maß für Ungleichheit und wird durch eine Lorenzkurve der Einkommensverteilung dargestellt. Die Lorenz-Kurve (B) stellt den Anteil des kumulierten Einkommens dar, der auf den relativen Anteil der Bevölkerung entfällt – auf der unten abgebildeten Kurve erhalten 40 % der Bevölkerung 20 % des Gesamteinkommens. Die Kurve (A) ist die Linie der völligen Gleichheit, bei der 40 % der Bevölkerung 40 % des Gesamteinkommens erhalten. Die Differenz zwischen den beiden Kurven, der Gini-Koeffizient, gibt den Grad der Ungleichheit der Verteilung an. Ein Koeffizient von 0 spiegelt völlige Gleichheit wider, während 1 völlige Ungleichheit anzeigt.
Gleichheit im Gesundheitswesen
Viele Faktoren beeinflussen die Gesundheit, einschließlich genetischer Faktoren, was bedeutet, dass völlige Gleichheit der Gesundheit nie erreicht werden kann. Die Angleichung der Gesundheit kann als paternalistisch betrachtet werden, da sie individuelle Präferenzen, wie die Entscheidung zu rauchen, nicht berücksichtigt. Aristoteles’ formale Theorie der Verteilungsgerechtigkeit unterscheidet zwischen vertikaler und horizontaler Gleichheit: Die horizontale Gleichheit bezieht sich auf die Gleichheit zwischen Menschen mit gleichen Gesundheitsbedürfnissen, während die vertikale Gleichheit sich auf Menschen mit ungleichen Bedürfnissen bezieht, die unterschiedliche oder ungleiche Gesundheitsversorgung erhalten sollten.
i) Vertikale Gerechtigkeit – ist die ungleiche Behandlung von Ungleichen und kann auf der Grundlage moralisch relevanter Faktoren gerechtfertigt werden, jedoch sollten moralisch irrelevante Faktoren nicht die Grundlage für die Anwendung der vertikalen Gerechtigkeit sein:
|
Moralisch relevante Faktoren: Bedürfnis |
Moralisch irrelevante Faktoren: Alter/Geschlecht* |
*es sei denn, die Fähigkeit, Nutzen zu ziehen, hängt von diesen Faktoren ab
ii) Horizontale Gerechtigkeit – Gleichbehandlung von Gleichen
Das heißt, dass vertikale Gerechtigkeit im Gesundheitswesen gerechtfertigt sein kann, wenn moralisch relevante Faktoren zutreffen. Moralisch irrelevante Faktoren sind jedoch kein Grund, um vertikale Gleichheit zu rechtfertigen.
Die für die Gesundheitsversorgung zuständigen Stellen sind ständig mit Entscheidungen über die Gleichheit konfrontiert, was größtenteils auf die Notwendigkeit zurückzuführen ist, Prioritäten zu setzen und letztlich die Gesundheitsversorgung zu rationieren, um den Haushaltsbeschränkungen zu entsprechen. Heutzutage ist es gängige Praxis, dass Kommissionsmitglieder Prioritäten für die gerechte Verteilung von Gesundheitsressourcen setzen, wobei sie sich weitgehend auf die Unterscheidung zwischen moralisch relevanten und irrelevanten Faktoren stützen. Allerdings werden nicht alle moralischen Entscheidungen alle zufrieden stellen, und daher sollte es bei jedem Entscheidungsprozess bezüglich der Prioritätensetzung eher darum gehen, einen Konsens und Konsistenz zu erreichen, als unbedingt die richtige Antwort zu finden.
- Tudor Hart J, 1971. The inverse care law, Lancet 696, pp405-12
- https://www.england.nhs.uk/wp-content/uploads/2015/12/hlth-inqual-guid-c…
- Pencheon et al. Oxford Handbook of Public Health practice, 2. Auflage, Kapitel 6, S. 461.
- www.worldbank.org
- Wonderling et al, Introduction to Health Economics, OUP 2005