Das Video und der Podcast oben und der Artikel unten enthalten unterschiedliche Informationen. Schauen Sie sich beide an, hören Sie zu und lesen Sie sie, um den größtmöglichen Nutzen aus diesem Beitrag zu ziehen!
Eine häufige Hauptbeschwerde in der Primärversorgung, in der Notfallversorgung, in Notaufnahmen und sogar in Fachkliniken ist Schwindel. Es ist sehr wahrscheinlich, dass Sie als Student mindestens einen Patienten mit Schwindel gesehen haben, als praktizierender Arzt haben Sie wahrscheinlich eine Fülle von Fällen gesehen, und als Patient haben Sie vielleicht unter diesem Problem gelitten.
Die Hauptbeschwerde des Schwindels ist oft recht vage und erfordert vielleicht keine Untersuchung, kann aber auch eine recht umfangreiche diagnostische Bewertung erfordern. Meine Aufgabe heute ist es, Optionen für die Bewertung von Schwindel sowie für die Behandlung aufzuzeigen.
Wenn Sie in der Primärversorgung arbeiten oder rotieren, werden Sie mehr als die Hälfte der Patienten sehen, die als Hauptbeschwerde Schwindel haben.1 Die zugrunde liegende Ursache für die Symptome eines Patienten kann eine Vielzahl von Dingen sein. Im Folgenden finden Sie eine Liste der häufigsten Ursachen für Schwindel, die jedoch keineswegs vollständig ist.
Eine einzige Ursache für Schwindel macht nicht mehr als 10 Prozent aller Schwindelfälle aus.1 Da die Ursachen für Schwindel bei einem Patienten sehr unterschiedlich sein können, ist es die Aufgabe des Arztes, schnell festzustellen, ob die zugrunde liegende Ursache gutartig ist oder ob es Bedenken hinsichtlich einer bedrohlicheren Ätiologie gibt, die eine beschleunigte Behandlung oder eine Überweisung in die Notaufnahme erfordert.
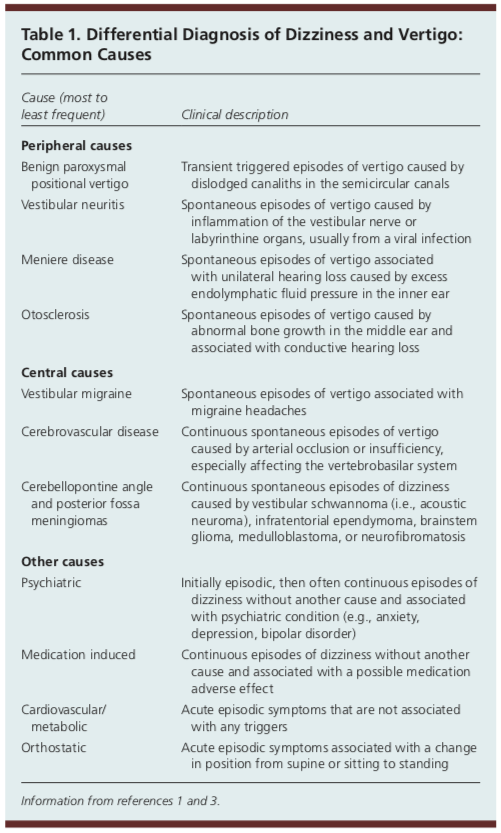
Am Fam Physician. Dizziness: Approach to Evaluation and Management. 2017;95(3):154-162. Copyright © 2017 American Academy of Family Physicians.
Eliciting The History
Es ist immer wichtig, wie bei jedem Patienten eine vollständige Anamnese und körperliche Untersuchung durchzuführen. Oft können die bei der Anamneseerhebung gewonnenen Informationen bei der Diagnose helfen. Relevante Fragen können das Auftreten und die Dauer der Symptome sowie Auslöser (bestimmte Bewegungen oder Situationen) sein. Ein neueres Modell zur Ermittlung der zugrunde liegenden Ätiologie des Schwindels ist die TiTrATE-Methode, die Folgendes umfasst:
- Zeitpunkt der Symptome
- Auslöser, die die Symptome hervorrufen
- und gezielte Untersuchung
Die Antwort auf diese Befragung und Untersuchung ordnet den Schwindel eines Patienten in eine von drei Kategorien ein: spontan-episodisch, episodisch ausgelöst oder kontinuierlich vestibulär.
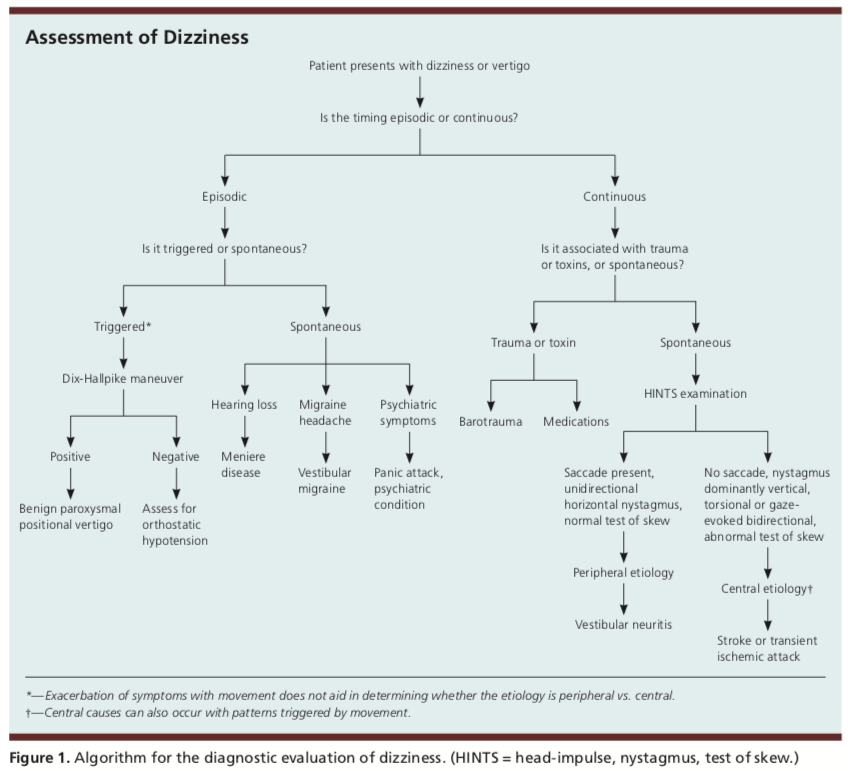
Episodisch ausgelöste Symptome treten häufig mit kurzen, intermittierenden Schwindelperioden auf, die Sekunden bis Stunden dauern. Auslöser können Kopfbewegungen sein, die mit einer Veränderung der Körperposition einhergehen, z. B. wenn man sich im Bett umdreht. Episodisch ausgelöste Symptome stehen oft im Zusammenhang mit dem gutartigen paroxysmalen Lagerungsschwindel (BPPV).
Spontan auftretende, episodische Symptome zeigen sich oft durch Schwindelanfälle, die Sekunden bis Tage dauern, ohne dass ein spezifischer Auslöser gefunden wird. Da es keine bekannten Auslöser gibt, ist die Anamnese oft der Schlüssel zur Diagnose. Mögliche Ursachen können vestibuläre Migräne, Morbus Menière oder psychiatrische Erkrankungen wie Angstzustände sein. Treten die Symptome im Liegen auf, ist es wahrscheinlicher, dass sie vestibulären Ursprungs sind.
Bei kontinuierlichen vestibulären Ursachen sind die Symptome des Patienten hartnäckig und dauern mehrere Tage bis Wochen an; sie können durch eine traumatische oder toxische Belastung verursacht werden. Klassische Symptome neben dem anhaltenden Schwindel können Übelkeit, Erbrechen, Nystagmus, Kopfbewegungsintoleranz und Gangunsicherheit sein. Wenn in der Anamnese keine traumatische oder toxische Exposition festgestellt wird, ist die Ursache höchstwahrscheinlich eine Neuritis vestibularis und nicht eine zentrale Ätiologie. Bei zentraler Ätiologie können jedoch häufig Symptome auftreten, die durch Bewegung ausgelöst werden.
Eine weitere häufige Ursache für Schwindel ist Schwindel. Wenn ein Patient feststellt, dass er Beschwerden über Schwindel mit subjektiver Eigenbewegung hat, obwohl er sich nicht bewegt, leidet er möglicherweise an Schwindel. Schwindel ist häufig auf eine Asymmetrie im vestibulären System oder eine Erkrankung des peripheren Labyrinths zurückzuführen.
Wenn der Patient Schwindel beschreibt, sollten Sie nach einem Hörverlust fragen, der auf Morbus Menière hinweisen könnte. Wenn sich die Schwindelsymptome bei Lageveränderungen oder bestimmten Positionen wiederholen, sollte eine BPPV in Betracht gezogen werden. Orthostatische Hypotonie kann eine weitere Ursache für Schwindel sein, bei der ein Patient bei schnellen Bewegungen vom Liegen zum Sitzen, vom Sitzen zum Stehen oder vom Liegen zum Stehen symptomatisch wird.
Medikamente und Schwindel
Medikamente können ebenfalls eine Ursache für Schwindel sein. Es wurde festgestellt, dass Medikamente oder Polypharmazie in 23 Prozent der Fälle bei älteren Erwachsenen in der Primärversorgung eine Rolle spielen.1 Es wurde festgestellt, dass die Einnahme von fünf oder mehr Medikamenten das Risiko von Schwindel erhöht. Im Folgenden finden Sie eine Tabelle mit verschiedenen Medikamenten und Substanzen, die zu Schwindelbeschwerden führen können.
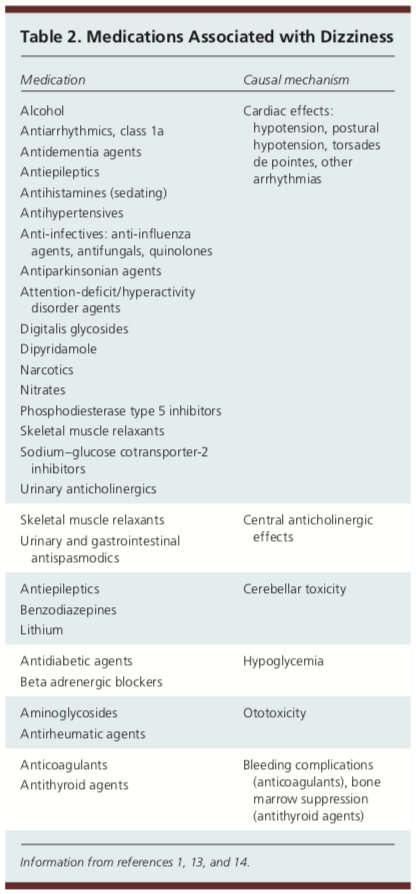
Die körperliche Untersuchung
Eine vollständige körperliche Untersuchung sollte durchgeführt werden, mit besonderem Augenmerk auf die neurologische, kardiovaskuläre und HEENT-Untersuchung. Der Blutdruck sollte zusammen mit den orthostatischen Vitalzeichen gemessen werden. Eine orthostatische Hypotonie wird diagnostiziert, wenn der systolische Blutdruck um mindestens 20 mmHg, der diastolische Blutdruck um mindestens 10 mmHg abfällt oder der Puls um 30 Schläge pro Minute ansteigt, nachdem der Patient eine Minute lang vom Liegen zum Stehen übergegangen ist.
Der Gang, das Gleichgewicht und der Romberg-Test des Patienten sollten durchgeführt werden. Patienten mit unsicherem Gang sollten auf eine periphere Neuropathie untersucht werden. Fällt der Romberg-Test positiv aus, deutet dies auf eine Störung der Propriozeptionsrezeptoren oder der Propriozeptionsbahnen hin.1
Die Anwendung der HINTS-Untersuchung kann helfen, eine möglicherweise bedenkliche zentrale Ätiologie gegenüber einer weniger ominösen peripheren Ursache des Schwindels zu ermitteln. HINTS steht für: Head-Impulse, Nystagmus, Test of Skew.
Der Kopfimpuls wird getestet, indem der Patient im Sitzen den Kopf um 10 Grad nach rechts und dann nach links neigt, während der Patient die Nase des Arztes im Auge behält. Werden schnelle Augenbewegungen in beiden Augen beobachtet, liegt die Ursache wahrscheinlich in der Peripherie. Wird keine Augenbewegung beobachtet, ist die Ursache wahrscheinlich zentral.
Der Nystagmus wird getestet, indem der Patient dem Finger des Untersuchers mit den Augen nach links und rechts folgt. Ein unidirektionaler horizontaler Nystagmus, der sich verschlimmert, wenn der Patient in die Richtung des Nystagmus blickt, ist am ehesten mit einer peripheren Ursache vereinbar. Wenn ein spontaner Nystagmus auftritt, der vertikal oder torsional ist oder sich mit der Blickrichtung ändert, ist dies am ehesten mit einer zentralen Ursache vereinbar.
Der Test auf Schieflage wird durchgeführt, indem der Patient aufgefordert wird, geradeaus zu schauen und dann jedes Auge zu bedecken und wieder zu öffnen. Eine vertikale Abweichung des abgedeckten Auges nach dem Abdecken ist ein abnormaler Befund und kann mit einer zentralen Ätiologie oder einer Hirnstammbeteiligung in Verbindung gebracht werden.
Eine weitere körperliche Untersuchung, die bei der Beurteilung von Schwindel durchgeführt werden sollte, ist das Dix-Hallpike-Manöver. Wenn während des Manövers ein vorübergehender Aufwärts- oder Torsionsnystagmus auftritt, ist dies eine Diagnose für BPPV, wenn der Zeitpunkt und der Auslöser mit BPPV übereinstimmen. Wenn ein Patient positive Ergebnisse beim Dix-Hallpike-Test hat, aber weder Zeitpunkt noch Merkmale von BPPV aufweist, sollte eine zentrale Ätiologie untersucht werden.
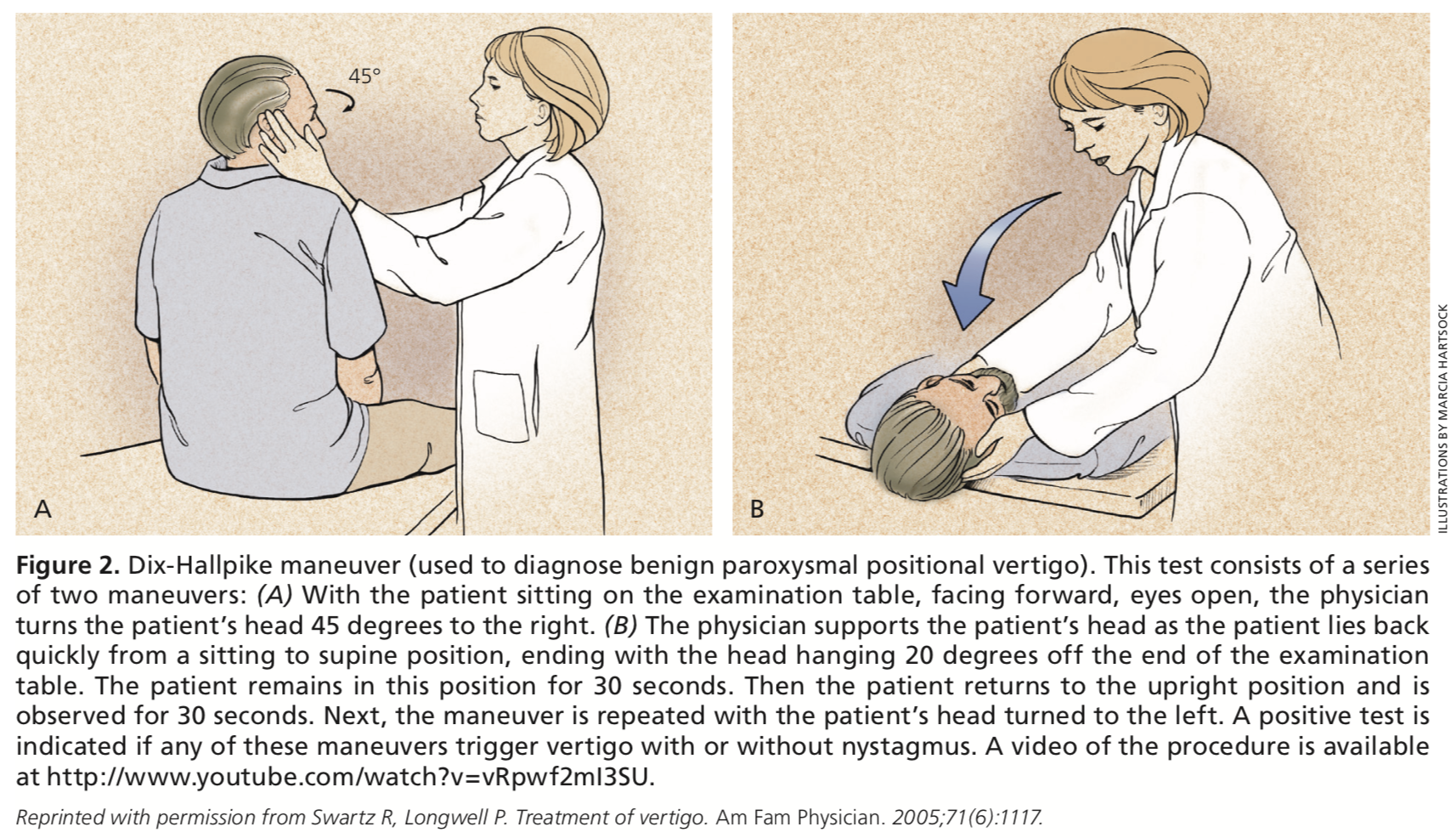
Einige Patienten, die sich mit Beschwerden über Schwindel vorstellen, benötigen keine Labortests. Die meisten Patienten haben jedoch eine Begleiterkrankung wie Diabetes, Bluthochdruck oder eine Herzerkrankung, die eine Untersuchung wie z. B. ein großes Blutbild, CMP, TSH, UA und EKG erfordern kann. Weitere Tests, die auf der Grundlage der Anamnese und der körperlichen Untersuchung in Betracht gezogen werden sollten, sind ein Urin-Drogenscreening, BNP, Magnesium, Vitamin D, Vitamin B12, Folsäure, ein Echokardiogramm, ein Holter-Monitor, ein Karotis-Ultraschall oder ein kardialer Stresstest.
Reguläre neurologische Untersuchungen sind in den meisten Fällen von Schwindel nicht angezeigt. Wenn jedoch bei der Untersuchung neurologische Auffälligkeiten oder ein asymmetrischer Hörverlust festgestellt werden, sollte eine CT- oder MRT-Untersuchung durchgeführt werden, um eine zerebrovaskuläre Erkrankung auszuschließen. Wenn Schwindel mit Hörverlust und normalen Ergebnissen der Bildgebung auftritt, deutet dies auf Morbus Menière hin.
Bleiben Sie dran für den nächsten Artikel, der sich mit spezifischen Diagnosen und Behandlungen von Schwindel befassen wird!