Abstract
Antecedentes: Los trastornos psicológicos pueden influir en el resultado funcional tras la cirugía de la muñeca y la mano, y esta condición no debe subestimarse.
Objetivos: El objetivo de este artículo es describir un caso ejemplar en el que un mal resultado funcional provisional no se basó en un fracaso quirúrgico.
Métodos: Una mujer de 40 años presentó una luxación no traumática del tendón extensor del carpo izquierdo, tratada principalmente mediante la reparación quirúrgica del túnel fibro-óseo utilizando el retináculo extensor. El resultado funcional temprano con respecto a la supinación de su antebrazo fue pobre y requirió una cirugía de revisión, sin embargo, se pudo excluir un fracaso quirúrgico. Por lo tanto, hubo que sugerir un trastorno psicológico.
Resultados y conclusión: Para manejar esta situación crítica, se realizó una reunión en la que participaron el cirujano, la paciente y los fisioterapeutas y terapeutas ocupacionales. Se aplicó el método Feldenkrais específico para la rehabilitación, que al final dio lugar a un excelente resultado funcional. Sin embargo, antes de sugerir un trastorno psicológico como posible causa de un mal resultado funcional, debería excluirse en todos los casos un fracaso quirúrgico con una cirugía de revisión (es decir, una “segunda mirada”).
Palabras clave
extensor del carpo ulnaris, luxación, reparación quirúrgica, resultado funcional, trastorno psicológico, rehabilitación, método feldenkrais
Abreviaturas
ECU: Extensor del carpo ulnaris; CRPS: Síndrome de dolor regional crónico
Introducción
El tendón del extensor del carpo ulnaris se origina en el epicóndilo lateral del húmero y en la superficie dorsal del cúbito, pasa por el surco dorsal de la cabeza del cúbito dentro de un túnel fibro-óseo del retináculo extensor (6º compartimento) (Figura 1A), disponiendo de una subcapa tendinosa propia para su estabilización en el mismo, y se inserta en la base del 5º metacarpiano en ángulo medial a su posición en el surco de la cabeza del cúbito.
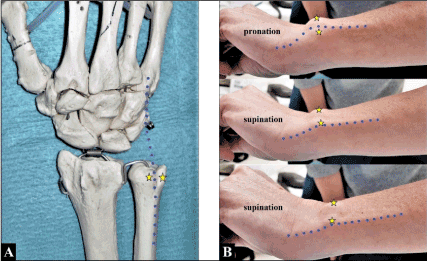
Figura 1. (A) La relación anatómica del tendón del ECU (línea punteada azul) con el surco dorsal de la cabeza cubital (estrellas amarillas). (B) El tendón ECU (línea punteada azul) se luxa cubitalmente y palmarmente sobre el borde cubital de su surco (estrellas amarillas) al girar el antebrazo del paciente de pronación a supinación (proporcionar también el vídeo del paciente en el material suplementario). Obsérvese que el recorrido del tendón del ECU está angulado medialmente hacia su inserción en la base del 5º metacarpiano cuando el antebrazo se mantiene en pronación (es decir relajado), mientras que en supinación el tendón del ECU se tensa al máximo como factor predisponente para su luxación
La luxación del tendón del ECU fuera de su surco es infrecuente y puede ser causada tanto por una lesión como por una tendinopatía/tenosinovitis crónica que posteriormente conduce a la insuficiencia o a la disrupción de su subcapa tendinosa acompañada de la elongación del retináculo extensor. El tratamiento quirúrgico se detecta cuando el tratamiento conservador (entablillado) ha fracasado, sin embargo, todos los procedimientos quirúrgicos no están exentos de complicaciones. Presentamos una evolución complicada tras el tratamiento quirúrgico que no se basó en un fracaso quirúrgico, sino en una condición específica del síndrome de dolor regional crónico (SDRC) tipo I.
Presentación del caso
Una mujer delgada de 40 años (altura: 1,75 m, peso corporal: 64 kg) refirió un chasquido doloroso en su cabeza cubital izquierda al girar el antebrazo durante muchos años. No recordaba una lesión real en el pasado, pero en general tiene articulaciones hipermóviles. En el examen clínico, se podía provocar una luxación del tendón de la UCE hacia el cúbito y hacia la palma de la mano sobre el borde cubital de su surco al girar el antebrazo de pronación a supinación (figura 1B, vídeo preoperatorio de la paciente – material suplementario). La revisión quirúrgica fue detectada por nosotros.
La incisión quirúrgica dorsal se hizo típicamente en la cabeza cubital izquierda y el cúbito distal. Tras la incisión del retináculo extensor marcado y alargado (6º compartimento dorsal) ya no pudimos ver una subcapa del tendón de la UCE suficiente, y se pudo confirmar la luxación del tendón de la UCE en dirección cubital y palmar al girar el antebrazo de pronación a supinación (figura 2A). El 6º compartimento se reconstruyó con la reunión del retináculo extensor que se fijó tanto en el borde cubital como en el radial del surco utilizando dos microanclajes de titanio. A continuación, el tendón de la UCE se estabilizó suficientemente en su surco (Figura 2B). Se realizó el cierre primario de la herida, y el brazo izquierdo en general se inmovilizó con una férula de yeso (que se sugirió durante cinco semanas). La cicatrización de la herida fue sin incidentes.
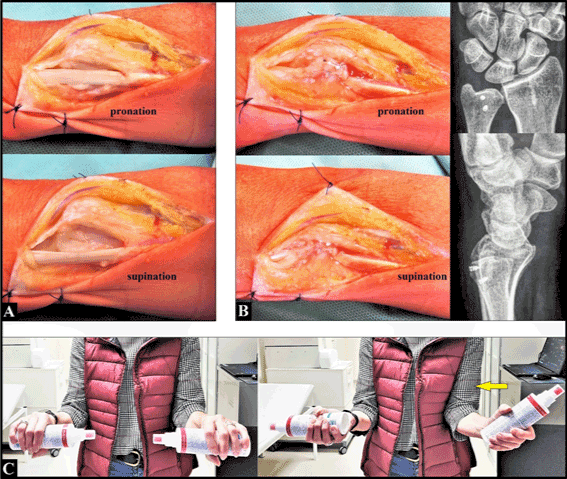
Figura 2. (A) En el intraoperatorio, se pudo confirmar la luxación del tendón de la UCE hacia fuera sobre el borde cubital de su surco al girar el antebrazo de pronación a supinación. (B) Durante y después de la operación, el tendón del ECU pudo estabilizarse suficientemente en su surco utilizando el retináculo extensor. Obsérvese la correcta colocación intraósea de dos microanclajes en la cabeza del cúbito. (C) Tres meses después de la operación, había una marcada restricción de la supinación, y la paciente intentó compensar la pérdida de función con aducción y rotación externa en la articulación del hombro (flecha amarilla)
Tres semanas después de la operación, la supinación del antebrazo izquierdo estaba completamente restringida por el dolor. Por lo tanto, se retiró completamente la férula de yeso y se inició la fisioterapia. Sin embargo, tres meses después de la cirugía seguía habiendo una marcada restricción dolorosa de la supinación, y la paciente intentaba compensar su pérdida de supinación mediante la aducción y la rotación externa del brazo en la articulación del hombro (Figura 2C). Por lo tanto, la cirugía de revisión fue detectada por nosotros. Se observó que no había hinchazón local ni hipertermia, y la paciente refirió “ansiedad por poder perder su trabajo diurno”.
La cirugía de revisión se realizó con anestesia de plexo subaxilar. Antes de la incisión quirúrgica se realizó una movilización cerrada, tras la cual se pudo conseguir una restauración casi completa de la supinación del antebrazo (Figura 3A). La incisión quirúrgica se realizó por la vía preexistente. Vimos un 6º compartimento suficientemente reconstruido en ausencia de cualquier tendencia de (sub)luxación del tendón del ECU, y el tendón del ECU mostró un excelente deslizamiento a través de su túnel fibro-óseo con una restauración completa de la pronación y supinación (Figura 3 B-C).
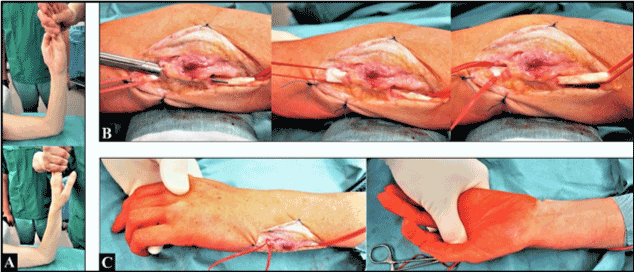
Figura 3. (A) Bajo la condición de anestesia del plexo subaxilar antes de la cirugía de revisión: nótese la pronación completa y la supinación casi completa. (B) Cirugía de revisión: el túnel fibro-óseo anteriormente reconstruido no estaba demasiado tenso, y el tendón de la UCE mostraba un excelente deslizamiento. (C) Al final de la cirugía de revisión: pronación y supinación completas sin ningún obstáculo pasivo en la movilidad
Sin embargo, tres semanas después de la cirugía de revisión, la supinación volvía a estar completamente restringida asociada a una pronunciada tensión muscular en el antebrazo (figura 4A), y el paciente informó subjetivamente: “mi brazo izquierdo ya no es una parte de mí”. Por lo tanto, se celebró una reunión en la que participaron el cirujano, el paciente y los fisioterapeutas y terapeutas ocupacionales indicando el método Feldenkrais específico. Seis meses después de la cirugía inicial (es decir, tres meses después de la cirugía de revisión) la paciente estaba muy satisfecha con su resultado asociado a la restauración completa de la pronación y la supinación (Figura 4B). La paciente pudo volver a trabajar completamente en su ocupación original como trabajadora manual en la fabricación de dispositivos ortopédicos.
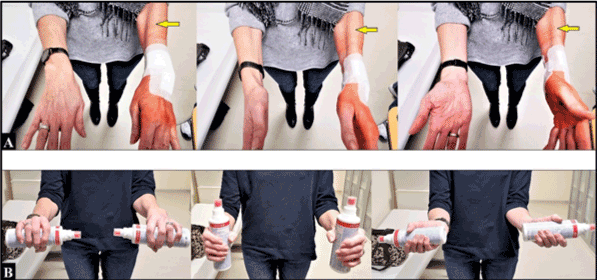
Figura 4. (A) Tres semanas después de la cirugía de revisión: la supinación estaba completamente restringida de nuevo. Nótese la marcada tensión del músculo braquiorradial (flechas amarillas) en comparación con el antebrazo derecho no lesionado. (B) Tres meses después de aplicar el método Feldenkrais: restablecimiento completo de la supinación del antebrazo
Discusión
La luxación del tendón del ECI, observada principalmente sobre el borde cubital de su surco en dirección cubital y palmar, es una afección poco frecuente y a menudo puede pasarse por alto o diagnosticarse erróneamente. El fundamento de esta afección es que el tendón de la UCE forma un ángulo medial en la muñeca antes de insertarse en la base del 5º metacarpiano. El ángulo formado se agudiza con el antebrazo en supinación y la muñeca en desviación cubital. En esta posición, el tendón del ECU se tensa al máximo y tiende a (sub)luxarse si la subred que lo contiene es incompetente, mientras que en pronación el tendón del ECU adopta un curso relajado hasta su inserción y provoca una fuerza mínima en la subred (figura 1B) . Por lo tanto, el examen clínico debe realizarse en todos los casos en condiciones dinámicas (Figura 1B, vídeo preoperatorio del paciente – material suplementario). La luxación del tendón de la UCE también puede diagnosticarse utilizando la denominada “prueba de la bola de helado”, en la que el paciente mueve la muñeca desde la desviación pronoscópica-cubital hasta la desviación flexional-cubital y, finalmente, hasta la flexión-supinación contra la resistencia y la palpación directa del tendón por parte del examinador. Las (sub)luxaciones del tendón de la UCE se clasifican en tres subtipos: (A) la vaina fibro-ósea está interrumpida en su lado cubital y el tendón puede quedar por debajo de la vaina fibro-ósea, (B) la vaina está interrumpida desde su pared radial y el tendón puede sobreponerse a ella e impedir la cicatrización, y (C) el tendón se disloca en una falsa bolsa formada por desprendimiento del periostio del cúbito .
La luxación traumática del tendón del ECU, ya sea por traumatismo directo o por lesiones rotacionales agudas/repetitivas de la muñeca, se observa principalmente en atletas profesionales como en jugadores de waterpolo, tenistas y golfistas en el lado dominante . Los factores que predisponen a la (sub)luxación no traumática de la UCE podrían ser el aplanamiento congénito del surco de la cabeza del cúbito y/o el deterioro congénito o necesario de las propiedades mecánicas de la vaina del tendón debido a la sobrecarga crónica, por ejemplo, en articulaciones hipermóviles preexistentes (es decir, hiperlaxitud), que es similar a la luxación del tendón peroneo (figuras 5 A-B). La reconstrucción quirúrgica incluye varias opciones: una reparación directa es posible en las lesiones agudas cuando la vaina del tendón se interrumpe en el borde radial, mientras que el uso del retináculo extensor (cabestrillos, tiras, colgajos pediculados o libres) se recomienda en los casos de una interrupción cubital, y la profundización del surco que es similar también para el tratamiento quirúrgico de la (sub)luxación del tendón peroneo (Figuras 6 A-D). Sin embargo, la profundización del surco en la cabeza del cúbito sigue siendo controvertida, ya que puede ir seguida de una subluxación recurrente o de fracturas del borde. Otro enfoque para el tratamiento quirúrgico de la tendinopatía crónica con o sin subluxación es el alargamiento del tendón de la UCE con el fin de reducir las fuerzas en la subcapa durante la supinación . Los cuidados postoperatorios deben incluir generalmente fisioterapia y/o terapia ocupacional para conseguir resultados funcionales satisfactorios.
Figura 5 (Ejemplo de luxación del tendón peroneo izquierdo, mujer de 36 años, lesión por rotación indirecta de la parte inferior de la pierna contra el tobillo durante la maniobra de parada brusca del snowboard, fisioterapeuta de profesión). (A) La luxación del tendón peroneo anterior (líneas punteadas azules) sobre el borde ventral de su surco en el maléolo lateral (puntos negros) pudo ser provocada por la paciente al detener bruscamente su marcha rápida. (B) La hiperlaxitud en ambas articulaciones del tobillo de esta paciente debe considerarse como factor predisponente de la luxación del tendón peroneo
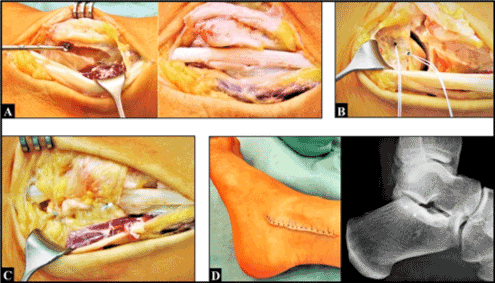
Figura 6 (Misma paciente que en las figuras 5 A-B). (A) Profundización del surco del tendón peroneo en el maléolo lateral con una fresa redonda. (B) Colocación de dos microanclajes en el calcáneo para la reconstrucción del retináculo del tendón peroneo. (C) Túnel fibro-óseo suficientemente reconstruido para el tendón peroneo. (C) El curso posterior fue sin incidentes, nótese la correcta colocación intraósea de dos microanclajes en el calcáneo adyacente a la articulación inferior del tobillo.
Sin embargo, la reconstrucción quirúrgica del túnel fibroóseo utilizando el retináculo extensor no está exenta de problemas. Los resultados a largo plazo revelaron que aproximadamente un tercio de los pacientes desarrollaron complicaciones como lesiones de las ramas sensoriales del nervio cubital dorsal, y rigidez o tendinitis estenosante de la UCE cuando la reparación del túnel fibro-óseo estaba demasiado apretada . En el caso de nuestra paciente, esto último pudo descartarse en el marco de la cirugía de revisión. Por lo tanto, la tensión muscular pronunciada que resultaba en una restricción completa de la supinación del antebrazo tuvo que ser sugerida como una condición específica del CRPS tipo I.
El mal resultado o el desarrollo del CRPS tipo I basado en factores psicológicos (ansiedad, depresión o pensamiento catastrófico) con predominio femenino después de la cirugía de la muñeca y la mano en ausencia de fracasos quirúrgicos es una preocupación e impredecible . En el caso de nuestra paciente, los factores psicológicos fueron probablemente las principales causas del mal resultado funcional provisional (“ansiedad por perder su trabajo diurno”, “mi brazo izquierdo ya no es una parte de mí”). Por lo tanto, la reunión iniciada en la que participaron el cirujano, la paciente y los fisioterapeutas y terapeutas ocupacionales era absolutamente obligatoria para gestionar esta situación crítica.
El método Feldenkrais, detectado por nosotros, lleva el nombre de su fundador el físico israelí, ingeniero y profesor de técnicas de defensa personal (judo, jiu jitsu, krav maga) con interés en la medicina alternativa y la neuropsicología Dr. Moshe Feldenkrais (1904-1984), y se describe como un método de aprendizaje somático relacionado con el movimiento (“aprender a aprender”) . Este método se aplica ampliamente en los ámbitos médico, deportivo, pedagógico y artístico. Se basa en el hecho de que interactuamos con el cerebro a través del movimiento y lo estimulamos para formar nuevos patrones. En el método Feldenkrais utilizamos el movimiento, pero a diferencia de muchos otros métodos, no lo utilizamos con la intención de estirar o entrenar los músculos, sino para provocar cambios en el cerebro. Existe un impulso natural para que el cerebro se desarrolle e interactúe con el entorno de forma más precisa, eficaz y adecuada. Este proceso natural se conoce hoy en día cada vez más bajo el término de neuroplasticidad: la capacidad del cerebro de establecer nuevas conexiones en cualquier momento, su verdadero cometido durante toda la vida. Algunos informes de casos revelaron mejoras clínicas en la rigidez muscular, la recuperación de la función de la mano y la ejecución de instrumentos.
Conclusión
Presentamos una evolución complicada tras la reparación quirúrgica de una luxación del tendón del ECU que no se basó en un fracaso quirúrgico. Para estas condiciones, hay que tener en cuenta los trastornos psicológicos que pueden manejarse con un enfoque interdisciplinario.
Financiación
Ninguna.
Conflictos de intereses
Los autores declaran no tener ningún conflicto de intereses, financiero o de otro tipo.
Agradecimientos
Los autores desean agradecer a los fisioterapeutas y terapeutas ocupacionales su excelente apoyo en el tratamiento de nuestra paciente.
Material complementario
El material complementario (vídeo preoperatorio del paciente) está disponible en el sitio web de los editores junto con el artículo publicado.
- Fisch R, Meals C, Meals R (2020) Effectiveness of extensor carpi ulnaris tendon lengthening in treating four patients with tendinopathy. J Hand Surg Eur Vol 45: 88-90.
- MacLennan AJ, Nemechek NM, Waitayawinyu T, Trumble TE (2008) Diagnosis and anatomic reconstruction of extensor carpi ulnaris subluxation. J Hand Surg Am 33: 59-64.
- Ruchelsman DE, Vitale MA (2016) Reconstrucción del subsuelo del extensor del carpo. J Hand Surg Am 41: e433-e439.
- Taleisnik J, Gelberman RH, Miller BW, Szabo RM (1984) El retináculo extensor de la muñeca. J Hand Surg Am 9: 495-501.
- Spinner M, Kaplan EB (1970) Extensor carpi ulnaris. Su relación con la estabilidad de la articulación radiocubital distal. Clin Orthop Relat Res 68: 124-129.
- Ng CY, Hayton MJ (2013) Ice cream scoop test: a novel clinical test to diagnose extensor carpi ulnaris instability. J Hand Surg Eur Vol 38: 569-570.
- Inoue G, Tamura Y (1998) Recurrent dislocation of the extensor carpi ulnaris tendon. Br J Sports Med 32: 172-174.
- Inoue G, Tamura Y (2001) Surgical treatment for recurrent dislocation of the extensor carpi ulnaris tendon. J Hand Surg Am 26: 556-559.
- Stathopoulos IP, Raptis K, Ballas EG, Spyridonos SP (2016) Dislocación recurrente del tendón del extensor del carpo ulnaris en un atleta de waterpolo. Trauma Mon 21: e19551.
- Pratt RK, Hoy GA, Bass Franzcr C (2004) ¿Subluxación o dislocación del extensor del carpo? Medición ecográfica de la excursión del tendón y valores normales. Hand Surg 9: 137-143.
- Montalvan B, Parier J, Brasseur JL, Le Viet D, Drape JL (2006) Extensor carpi ulnaris injuries in tennis players: a study of 28 cases. Br J Sports Med 40: 424-429.
- Neubert M, Steinbrück K (1991) Dislocation of the peroneal tendon–clinical aspects and therapy. Sportverletz Sportschaden 5: 175-177.
- Verhiel SHWL, Özkan S, Chen NC, Jupiter JB (2020) Long-Term Outcomes After Extensor Carpi Ulnaris Subsheath Reconstruction With Extensor Retinaculum. Tech Hand Up Extrem Surg 24: 2-6.
- Allende C, Le Viet D (2005) Extensor carpi ulnaris problems at the wrist–classification, surgical treatment and results. J Hand Surg Br 30: 265-272.
- Cift H, Ozkan K, Söylemez S, Ozkan FU, Cift HB (2012) Ulnar-sided pain due to extensor carpi ulnaris tendon subluxation: a case report. J Med Case Rep 6: 394.
- Iorio ML, Huang JI (2014) Subluxación del extensor del carpo ulnaris. J Hand Surg Am 39: 1400-1402.
- Davda K, Malhotra K, O’Donnell P, Singh D, Cullen N (2017) Trastornos del tendón peroneo. EFORT Open Rev 2: 281-292.
- Graham TJ (2012) Patologías del tendón del extensor carpi ulnaris (ECU) y sus inversiones en el atleta. Hand Clin 28: 345-356.
- Puri SK, Morse KW, Hearns KA, Carlson MG (2017) Una comparación biomecánica de las técnicas de reconstrucción del subsuelo del extensor carpi ulnaris. J Hand Surg Am 42: 837.e1-837.e7.
- Hirsch, U, Zobel J (2018) . Rehabilitación (Stuttg) 57: 201-217.
- Shah RF, Zhang S, Li K, Baker L, Sox-Harris A, Kamal RN (2019) Uso y coste de la terapia física y ocupacional tras procedimientos comunes de la mano. J Hand Surg Am pii: S0363-5023(19)31390-1395.
- Teunis T, Bot AG, Thornton ER, Ring D (2015) El pensamiento catastrófico se asocia con la rigidez del dedo después de la cirugía de fractura del radio distal. J Orthop Trauma 29: e414-420.
- Sandroni P, Benrud-Larson LM, McClelland RL, Low PA (2003) Síndrome de dolor regional complejo tipo I: incidencia y prevalencia en el condado de Olmsted, un estudio basado en la población. Pain 103: 199-207.
- de Mos M, de Bruijn AG, Huygen FJ, Dieleman JP, Stricker BH, Sturkenboom MC (2007) The incidence of complex regional pain syndrome: a population-based study. Pain 129: 12-20.
- Crijns TJ, van der Gronde BATD, Ring D, Leung N (2018) El síndrome de dolor regional complejo después de una fractura de radio distal es poco común y a menudo se asocia con la fibromialgia. Clin Orthop Relat Res 476: 744-750.
- Calfee R, Chu J, Sorensen A, Martens E, Elfar J (2015) ¿Cuál es el impacto de las comorbilidades en la función de la mano autocalificada en pacientes con artritis trapeciometacarpiana sintomática? Clin Orthop Relat Res 473: 3477-3483.
- Hoogendam L, van der Oest MJW, Tsehaie J, Wouters RM, Vermeulen GM, et al. (2019) Los factores psicológicos están más fuertemente asociados con el dolor que la gravedad radiográfica en la osteoartritis del primer carpometacarpiano tratada de forma no invasiva. Disabil Rehabil 8: 1-6.
- Ottenhoff JSE, Teunis T, Janssen SJ, Mink van der Molen AB, Ring D (2020) Variación en la oferta de tratamiento quirúrgico a pacientes con osteoartritis trapeciometacarpiana. J Hand Surg Am 45: 123-130.e1.
- Cheng H, Novak CB, Veillette C, von Schroeder HP (2020) Influence of psychological factors on patient-reported upper extremity disability. J Hand Surg Eur Vol 45: 71-76.
- Jerosch-Herold C, Houghton J, Blake J, Shaikh A, Wilson EC, Shepstone L (2017) Asociación de angustia psicológica, calidad de vida y costos con la gravedad del síndrome del túnel carpiano: un análisis transversal de la cohorte PALMS. BMJ Open 7: e017732.
- Khan F, Shehna A, Ramesh S, Sandhya KS, Paul R (2017) Los síntomas subjetivos del síndrome del túnel carpiano se correlacionan más con factores psicológicos que con la gravedad electrofisiológica. Ann Indian Acad Neurol 20: 69-72.
- Weis T, Boeckstyns ME (2009) El síndrome del puño cerrado: una presentación de ocho casos y un análisis de los aspectos médico-legales en Dinamarca. J Hand Surg Eur Vol 34: 374-378.
- Ohry A, Tsafrir J (2000) David Ben-Gurion, Moshe Feldenkrais y Raymond Arthur Dart. Isr Med Assoc J 2: 66-67.
- Palmer CF (2017) Las lecciones de movimiento de Feldenkrais mejoran la conciencia, la comodidad y la función de los adultos mayores. Gerontol Geriatr Med 3: 2333721417724014.
- Brummer M, Walach H, Schmidt S (2018) La ‘integración funcional’ de Feldenkrais aumenta la superficie de contacto corporal en posición supina: Un estudio experimental controlado al azar. Front Psychol 9: 2023.
- Ives JC, Shelley GA (1998) El Método Feldenkrais® en la rehabilitación: una revisión. Work 11: 75-90.