Cliquez sur le triangle ci-dessous pour écouter le podcast bref et accédez à la transcription en cliquant ici.
- Ce que vous devez savoir
- Comprendre votre corps
- Qu’est-ce qu’un programme intestinal ?
- Qu’est-ce qui est impliqué dans un programme de défécation ?
- Moment
- Alimentation et liquides
- Médicaments
- Techniques
- Que se passe-t-il si je suis incapable de faire un programme d’évacuation des selles ou s’il ne fonctionne pas ?
- Colostomie
- Lavement de la continence antérograde
- Pourquoi le maintien de la fonction intestinale est-il si important ?
- Authorship
- Disclaimer
Ce que vous devez savoir
Une lésion de la moelle épinière peut entraîner des problèmes intestinaux :
- Vous pouvez avoir des problèmes pour déplacer les déchets dans votre côlon (ou gros intestin).
- Vous pouvez évacuer une selle lorsque vous n’en avez pas envie, ou une selle peut être difficile à évacuer.
- Ces problèmes peuvent provoquer des douleurs dans votre abdomen.
- Lorsque vous mangez, vous pouvez vous sentir rassasié plus tôt que d’habitude, ou vous pouvez manger moins que d’habitude.
- Les problèmes intestinaux peuvent contribuer à la dépression ou à l’anxiété. Vous pouvez vous sentir excessivement préoccupé par le fait de ne pas pouvoir contrôler vos selles en public. Vous pouvez ne pas vouloir faire des choses en dehors de votre maison.
Un programme intestinal peut vous aider à contrôler les selles. Suivre un programme intestinal peut vous aider à éviter d’autres problèmes et peut-être une chirurgie intestinale.
Comprendre votre corps
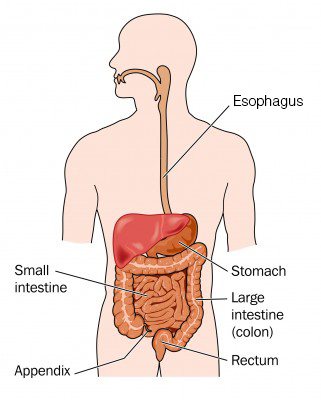
Votre estomac et votre intestin grêle tirent les nutriments des aliments que vous mangez. Les nutriments te permettent de rester fort et te donnent de l’énergie. Le reste de la nourriture devient des déchets dont votre corps n’a pas besoin. Les déchets se transforment en selles dans votre côlon et votre rectum et quittent votre corps par l’anus. Le processus d’évacuation des selles à travers votre corps est appelé “défécation”. Si vous avez une lésion de la moelle épinière, ce processus peut être difficile pour vous. Par exemple, vous pouvez avoir du mal à évacuer les selles. C’est ce qu’on appelle la “constipation”. Ou vous pouvez ne pas être en mesure de contrôler le moment où vous faites vos selles. C’est ce qu’on appelle “l’incontinence fécale”.
Les lésions de la moelle épinière peuvent entraîner une tension (spasticité) ou un relâchement (flaccidité) des muscles du rectum, des sphincters et du plancher pelvien. Le degré d’oppression ou de relâchement peut être lié à la gravité ou à l’exhaustivité et au niveau de votre lésion. Si votre blessure est supérieure au niveau T11/T12, les muscles de vos sphincters et de votre plancher pelvien peuvent être tendus, ce qui entraîne une constipation. Si votre lésion est de niveau T11/T12 ou inférieur, ces muscles peuvent être relâchés, ce qui entraîne une incontinence fécale. Les personnes souffrant de lésions incomplètes de la moelle épinière ont tendance à avoir plus de force musculaire et de sensation et ont donc moins de problèmes intestinaux que les personnes souffrant de lésions complètes.
Qu’est-ce qu’un programme intestinal ?
Un programme intestinal est un plan pour réapprendre à votre corps à avoir des selles régulières. Un médecin ou une infirmière conçoit un programme intestinal spécifiquement pour vous. Votre santé, vos antécédents intestinaux et personnels, votre examen physique constituent une partie importante de cet examen :
- Le niveau et l’intégralité de votre lésion de la moelle épinière
- Description et schéma des problèmes intestinaux
- Problèmes médicaux passés et présents
- Apport d’aliments et de boissons
- Physiques. activités
- Besoin ou disponibilité de ressources
- Environnement domestique
- Vie de vie
- Préférences
- Tests gastro-intestinaux
Les objectifs d’un programme intestinal sont :
- Passer une selle sur une base quotidienne ou tous les deux jours
- Prévenir les selles non planifiées
- Vider vos intestins autour du même moment de la journée (par ex.g., le matin, l’après-midi ou le soir)
- Passer des selles moyennes ou grosses (environ 2 tasses) chaque fois que vous allez à la selle
- Vider tout ou presque tout votre rectum chaque jour
- Avoir des selles molles, formées et volumineuses
- Vider complètement votre intestin dans les 30 minutes (ou 60 minutes, au maximum) après avoir mangé
Qu’est-ce qui est impliqué dans un programme de défécation ?
Un programme intestinal comprend quatre parties : le moment, le régime alimentaire (y compris les aliments et les liquides), les médicaments et les techniques d’aide au transit intestinal. Le programme n’est pas le même pour tout le monde, car chaque personne a des besoins différents et répond différemment à chaque partie du programme.
Moment
Un programme intestinal est meilleur lorsqu’il est fait tous les jours ou tous les deux jours. Un programme implique :
- Manger une bonne alimentation et boire beaucoup de liquides
- Utiliser des médicaments pour les intestins, comme recommandé par votre médecin
- Pratiquer des techniques qui activent le réflexe de vider votre rectum
- Utiliser des méthodes pour nettoyer les selles
Alimentation et liquides
Manger une bonne alimentation et boire beaucoup de liquides sont importants pour la santé des intestins.
- Les fibres naturelles des fruits et légumes augmentent le volume des selles, ce qui facilite leur déplacement dans le côlon. Les médecins recommandent 38 grammes de fibres par jour pour les hommes et 25 grammes par jour pour les femmes.
- Lorsque vous suivez un régime riche en fibres, vous devez boire beaucoup de liquides. L’eau est la meilleure solution. Vous pouvez être constipé si vous ne buvez pas assez de liquides. Vous devriez boire au moins 2 ou 3 litres de liquides chaque jour, sauf avis contraire de votre médecin.
- Vous devriez limiter votre consommation de liquides contenant de la caféine (par exemple, le café, le thé ou les boissons énergisantes). Ces boissons éliminent en fait les liquides de votre corps.
Médicaments
Votre médecin peut vous faire prendre un ou plusieurs médicaments, par voie orale ou rectale :
- Les émollients de selles rendent les selles molles et faciles à déplacer.
- Les laxatifs stimulants stimulent le côlon pour qu’il déplace les selles.
- Les laxatifs gonflants ajoutent une forme aux selles et préviennent la diarrhée (selles aqueuses).
- Les laxatifs rectaux aident au mouvement et à la vidange du rectum.
Certains médicaments peuvent provoquer une constipation. Il peut s’agir de ceux que vous prenez déjà pour réduire la douleur ou les spasmes musculaires ou pour traiter la dépression. Il peut être bénéfique pour vous de minimiser votre utilisation de ces médicaments sous la supervision de votre médecin :
- Médicaments pour réduire la douleur, comme l’hydrocodone, l’oxycodone, la morphine, le fentanyl, la gabapentine, la prégabaline ou la carbamazépine
- Médicaments pour traiter les spasmes de la vessie mais ralentir la motilité intestinale, comme l’oxybutynine ou la tolérodine
- Médicaments pour arrêter les spasmes musculaires dans tout le corps, comme le lioresal, la tizanidine ou le diazépam
- Médicaments pour traiter la dépression, comme le cymbalta, la sertraline ou le citalopram
Techniques
Vous pouvez faire une ou plusieurs techniques pour vous aider à aller à la selle et à vider votre rectum. Vous pouvez les faire à la maison ou avec l’aide d’un soignant ou d’une aide-soignante.
- Stimulation digitale du rectum-Movez le bout de votre doigt dans un petit mouvement circulaire doux autour du rectum/anus. Ce mouvement stimule le réflexe du rectum/anus. Veillez à couper vos ongles courts pour éviter tout traumatisme. Effectuez cette technique pendant 20 secondes et répétez-la toutes les 5 à 10 minutes jusqu’à ce que le programme intestinal soit terminé et que le rectum soit vide.
- Enlèvement digital des selles : Utilisez votre doigt pour retirer les selles du rectum. Cela accélérera votre capacité à vider le rectum.
- Enemas : utilisez un dispositif pour envoyer de l’eau chaude dans votre rectum, ce qui aidera à le vider des selles. Parmi les exemples de dispositifs, citons le lavement par cathéter ou le lavement en cône. Si ces lavements simples ne fonctionnent pas, d’autres dispositifs d’évacuation des selles à domicile comme le lavement Peristeen et les systèmes PIE (Pulsed Irrigation Evacuation) qui ont été approuvés par la Food and Drug Administration américaine peuvent aider.
Que se passe-t-il si je suis incapable de faire un programme d’évacuation des selles ou s’il ne fonctionne pas ?
Une blessure grave peut empêcher certaines personnes de réaliser un programme d’évacuation des selles. Pour d’autres, le programme peut tout simplement ne pas fonctionner. Chaque personne est différente. La chirurgie peut être une bonne option dans quelques cas, par exemple :
- Si vous ne pouvez pas obtenir des selles régulières et complètes, ce qui peut entraîner une constipation sévère récurrente (associée à de fréquentes admissions à l’hôpital pour chargement des selles et obstruction ; des douleurs abdominales chroniques ; des programmes intestinaux prolongés et difficiles ; ou une dysréflexie autonome sévère).
- Si vous souffrez d’incontinence fréquente des selles (associée à des escarres) ou si vous manquez de soutien de la part des soignants, ces deux facteurs pouvant contribuer à une mauvaise qualité de vie et à un confinement à domicile.
Les autres options comprennent deux types de chirurgie.
Colostomie
Les chirurgiens fixent le côlon à la paroi abdominale par un trou appelé “stomie” (ou ouverture). Une poche est attachée à la stomie. Les selles passent dans le sac au lieu de passer par le rectum. Vous ou un soignant videz et changez le sac facilement et régulièrement.
La plupart des personnes qui ont une colostomie choisissent de l’avoir de façon permanente. La colostomie favorise un bon transit intestinal et est facile à gérer par vous-même ou par un soignant. La procédure prévient l’incontinence des selles et les selles non planifiées. Elle diminue également le stress mental afin que vous puissiez faire plus d’activités à l’extérieur de la maison avec votre famille et vos amis.
Lavement de la continence antérograde

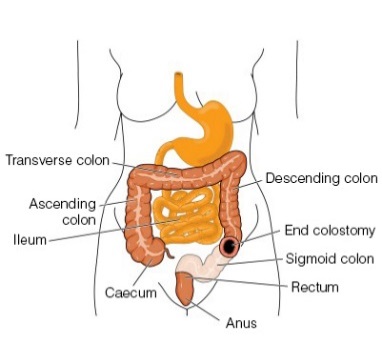
Les chirurgiens ouvrent la paroi abdominale pour créer un conduit vers la première partie du côlon (côlon ascendant) ou la dernière partie du côlon (côlon descendant/sigmoïde) (Voir figure). Vous ou un soignant placez quotidiennement un cathéter de lavement dans la stomie pour évacuer les selles du côlon avec 500 à 1000 ml d’eau du robinet. Ce processus dure généralement de 30 à 60 minutes. Le nettoyage quotidien et régulier du côlon prévient les selles non planifiées et l’incontinence fécale.
Pourquoi le maintien de la fonction intestinale est-il si important ?
L’aggravation et le non-traitement de la fonction intestinale peuvent entraîner de nombreux problèmes de santé supplémentaires :
- Paralysie partielle de l’estomac
- Aigreurs d’estomac chroniques
- Douleurs gazeuses
- Ulcères d’estomac ou intestinaux
- Hémorroïdes
- Gêne abdominale,douleur ou distension
- Nausea
- Ballonnement ou plénitude
- Changement de poids (lié à une mauvaise alimentation ou à une diminution de l’appétit)
- Dysréflexie ergonomique – Il s’agit d’une affection grave où une élévation dangereuse de la pression artérielle est associée à une baisse de la fréquence cardiaque chez les personnes ayant une lésion de la moelle épinière aux niveaux T6 et plus. Elle peut entraîner une forte transpiration, des bouffées de chaleur, des maux de tête et une vision floue. Si elle n’est pas traitée, elle peut entraîner un accident vasculaire cérébral, des saignements dans les yeux, un gonflement du cœur ou des poumons et d’autres problèmes de santé graves.
- Augmentation de la douleur et/ou de la spasticité
- Diminution du sentiment de bien-être
Ces problèmes de santé peuvent réduire votre qualité de vie. Mais vous pouvez être en mesure d’éviter ces problèmes en suivant un programme intestinal tous les jours. Votre médecin ou votre infirmière peut vous aider et vérifiera avec vous comment vous vous en sortez. Posez des questions et informez votre professionnel de la santé de tout problème que vous rencontrez.
Authorship
Les problèmes de fonction intestinale après une lésion de la moelle épinière ont été élaborés par Gianna M. Rodriguez, M.D., en collaboration avec le Model Systems Knowledge Translation Center.
Disclaimer
Ces informations ne sont pas destinées à remplacer les conseils d’un professionnel de la santé. Vous devez consulter votre fournisseur de soins de santé concernant des préoccupations ou des traitements médicaux spécifiques. Le contenu de cette fiche a été élaboré grâce à une subvention du National Institute on Disability, Independent Living, and Rehabilitation Research (numéro de subvention NIDILRR 90DP0012-01-00). Le contenu de cette fiche ne représente pas nécessairement la politique du Department of Health and Human Services, et vous ne devez pas supposer que le gouvernement fédéral l’approuve.
Ni SCI Model Systems, MSKTC ou NIDILRR n’a examiné, revu ou testé aucun produit ou dispositif cité dans la fiche. Aucune des parties concernées ne fait d’endossement, de représentation ou de garantie quant à tout produit ou dispositif contenu dans cette fiche.