
- Qu’est-ce que l’insémination artificielle ?
- Types d’insémination artificielle
- Quels types d'”infertilité” l’insémination artificielle peut-elle traiter ?
- Processus d’insémination artificielle
- Insémination artificielle à domicile : L’IVI
- Insémination artificielle au cabinet du médecin : L’IUI
- Quels sont les effets secondaires et les risques ?
- Quels sont les taux de réussite ?
- L’approche
- Age
- Problèmes de fertilité sous-jacents
- Médicaments
- Combien coûte l’insémination artificielle ?
- Traitement de la fertilité Alternatives à l’insémination artificielle:
- Bottom Line
Qu’est-ce que l’insémination artificielle ?
L’insémination artificielle est un traitement de fertilité dans lequel les spermatozoïdes sont déposés dans l’appareil reproducteur d’une femme à l’aide d’une seringue ou d’un dispositif médical ressemblant à un cathéter.
Parfois, ces spermatozoïdes sont lavés (alias nettoyés, concentrés et préparés) et la femme prend des médicaments pour augmenter les chances de grossesse.
L’insémination artificielle a été développée pour la première fois par un homme russe du nom d’Ilya Ivanoff en 1899 sur des animaux de ferme domestiqués. Le processus a ensuite été adapté à l’insémination artificielle humaine, les premiers rapports apparaissant dans les années 1940.
Aujourd’hui, l’insémination artificielle est l’un des traitements de fertilité les plus courants et souvent le premier traitement que l’on rencontre ou qui est suggéré par un prestataire médical. Pour cette raison, il est important de connaître les types d’insémination artificielle, qui elle peut aider, le processus, les risques, les coûts et les alternatives de traitement.
Commençons !

Types d’insémination artificielle
Le terme insémination artificielle désigne en fait quelques méthodes de traitement légèrement différentes consistant à placer des spermatozoïdes dans l’appareil reproducteur d’une femme : insémination intravaginale (IVI)/insémination intracervicale (ICI) et insémination intra-utérine (IUI).
Parce que la méthodologie de traitement pour l’IVI et l’ICI sont très similaires et sont utilisées de manière interchangeable pour décrire un seul traitement – nous allons utiliser ces termes de manière interchangeable et ne discuterons que de deux traitements principaux dans cet article : l’IVI qui peut être faite à la maison et l’IUI qui ne peut être faite que sous surveillance médicale dans le bureau d’un OBGYN ou d’une clinique de fertilité.
Quels types d'”infertilité” l’insémination artificielle peut-elle traiter ?
La grossesse nécessite des spermatozoïdes, des ovules, un utérus, des trompes de Fallope et une ovulation en bonne santé. Elle nécessite que les spermatozoïdes voyagent à travers le col de l’utérus et l’utérus et dans une trompe de Fallope pour rencontrer et fertiliser un ovule. L’ovule fécondé (devenu un embryon) redescend ensuite dans la trompe et s’implante, avec un peu de chance, dans la paroi de l’utérus.
Cependant, il arrive qu’il n’y ait pas de spermatozoïdes (comme c’est souvent le cas chez certains couples LGBTQ et chez les femmes seules) ou que les spermatozoïdes ne soient pas assez mobiles pour faire ce voyage. D’autres fois, le col de l’utérus de la femme peut ne pas permettre aux spermatozoïdes de se rendre dans l’utérus. Dans ces cas et dans d’autres situations qui empêchent les spermatozoïdes de pénétrer dans l’appareil reproducteur de la femme ou de féconder l’ovule, l’insémination artificielle peut aider.
Un spécialiste de la fertilité ou un autre type de médecin peut recommander à quelqu’un de poursuivre l’insémination artificielle si :
- ils sont un couple de lesbiennes ou une femme célibataire utilisant du sperme de donneur.
- un couple hétérosexuel après six mois de rapports réguliers non protégés si la femme a 35 ans ou plus
- un couple hétérosexuel après un an de rapports non protégés si la femme a moins de 35 ans
- a une légère infertilité de facteur masculin (problèmes de nombre, de motilité, ou de forme)
- a une infertilité cervicale
- a une infertilité ovulatoire (souvent un SOPK)
- a une infertilité inexpliquée
.

Processus d’insémination artificielle
Le processus d’insémination artificielle présente de nombreuses similitudes, qu’il s’agisse d’une IIV à…maison ou d’une IUI dans une clinique de fertilité contrôlée médicalement. Cela dit, une IUI peut être plus impliquée selon le protocole de médication et les exigences de surveillance. Ce niveau d’implication supplémentaire avec certaines IIU médicamenteuses et surveillées peut conduire à des chances de réussite plus élevées qu’une insémination artificielle à domicile.
Insémination artificielle à domicile : L’IVI
Une insémination artificielle à domicile utilise l’approche de l’insémination intravaginale (IVI) et consiste à déposer les spermatozoïdes dans le vagin aussi près du col de l’utérus que possible. Les étapes d’une insémination artificielle à domicile comprennent :
- Le suivi du cycle et de l’ovulation : afin de chronométrer correctement l’ICI, une femme doit suivre et surveiller son cycle menstruel à l’aide d’un calendrier, de la température corporelle, de kits de prédiction de l’ovulation basés sur l’urine, ou d’une combinaison de tous ces éléments.
- Une fois l’ovulation détectée (généralement autour du 14e jour du cycle), une femme s’allongera sur le dos, les hanches surélevées (généralement à l’aide d’un oreiller), insérera une seringue d’insémination qui a été chargée avec le sperme du partenaire ou du donneur dans le vagin et déposée aussi près du col de l’utérus que possible.
- Il est souvent recommandé que la femme reste allongée pendant 15 à 30 minutes. Après ce temps, elles peuvent poursuivre leur activité quotidienne, moins les bains chauds le soir même.
Insémination artificielle au cabinet du médecin : L’IUI
Une insémination intra-utérine L’IUI est une forme d’insémination artificielle qui ne peut être réalisée que dans le cabinet d’un médecin. Bien que l’insémination puisse être effectuée de manière minimale, c’est-à-dire que la femme suit son ovulation pendant un cycle naturel (non médicamenté) et se rend au cabinet uniquement pour l’insémination, l’IIU est souvent effectuée avec l’un des nombreux protocoles médicamenteux possibles et associée à des analyses de sang et à une surveillance par échographie afin de suivre en toute sécurité le développement des ovaires et des ovules et de choisir le bon moment pour l’insémination au cabinet. Le processus général d’une IIU est le suivant :
- Stimulation ovarienne : à partir des jours 2 à 4 du cycle d’une femme, on commence généralement à prendre un médicament pour aider au développement des ovules. Selon le médicament utilisé, la femme prendra ce médicament pendant 5 ou 10 jours. Pendant cette période, la femme aura plusieurs visites au bureau pour suivre le développement ovarien et déterminer quand la prochaine étape doit avoir lieu.
- Déclenchement de l’ovulation : Lors d’un cycle IUI médicamenteux, l’ovulation est le plus souvent ” déclenchée ” à l’aide d’un autre médicament. Ce médicament déclencheur a généralement lieu vers le 13e jour.
- Préparation du sperme & Insémination : La femme (ou le couple) se présentera au cabinet du médecin pour la procédure d’insémination proprement dite. Le sperme sera lavé (sauf si l’on utilise le sperme congelé d’un donneur qui a déjà été préparé et qu’il suffira de décongeler) et aspiré dans un long cathéter flexible. Au cours de la procédure elle-même, une infirmière diplômée, une infirmière auxiliaire ou un médecin nettoiera le vagin et le col de l’utérus, confirmera que le sperme utilisé est correct, puis fera glisser le cathéter (chargé de sperme mobile concentré) à travers le col de l’utérus et dans l’utérus. Le sperme est ensuite déposé dans la cavité utérine et le cathéter est retiré.
Quels sont les effets secondaires et les risques ?
Il est relativement courant qu’une femme ressente quelques crampes ou de légers saignements après une insémination artificielle.
Lorsque l’insémination artificielle est réalisée de manière stérile, le risque d’infection est minime. Cependant, les inséminations à domicile ouvrent un risque d’infection beaucoup plus important par le biais de la contamination et d’un environnement non stérile. D’une manière ou d’une autre, il est possible qu’une femme subisse une infection pelvienne après la procédure.
Si l’on prend des médicaments pour stimuler la croissance des ovules et l’ovulation, il existe un risque important de multiples tels que des jumeaux ou des triplés.
Selon l’American Society for Reproductive Medicine, il n’y a pas de risque de malformations génétiques ou congénitales en dehors de celles qui se produisent lors d’une conception normale.
Quels sont les taux de réussite ?
Les taux de réussite de l’insémination artificielle dépendent d’un certain nombre de facteurs, notamment :
- l’approche (ICI vs IUI)
- l’âge de la femme
- les problèmes de fertilité sous-jacents (masculins et féminins)
- l’utilisation de médicaments
L’approche
Une étude publiée dans le journal of human reproduction a révélé que les ICI avaient conduit à un taux de grossesse de 37.9% après 6 traitements . La même étude a trouvé un taux de réussite de 40,5 % après six traitements d’IUI. Cela se traduit par un taux de 6% par tentative d’ICI et de 7% par tentative d’IUI.
Cela dit, d’autres études ont trouvé qu’il y a très peu de différence dans le résultat global comparant les deux méthodes lorsqu’elles sont toutes deux menées dans un cadre médical en utilisant les mêmes médicaments .
Cela dit, beaucoup s’accordent à dire que lorsque des médicaments sont nécessaires, avec des diagnostics spécifiques, ou avec des antécédents de rapports sexuels réguliers non protégés, une insémination intra-utérine est avantageuse car elle offre plus de contrôle et met un nombre sensiblement plus élevé de spermatozoïdes à la jonction utérus-trompes de Fallope. L’ICI peut encore certainement être utile – mais elle est principalement recommandée pour ceux qui ne peuvent pas avoir de rapports sexuels naturellement, car une ICI place les spermatozoïdes essentiellement au même endroit que les rapports sexuels.
Age
C’est un fait bien connu que l’âge de la femme contribue fortement à l’infertilité et aux chances de tomber enceinte chaque mois. Si vous examinez les chances de tomber enceinte naturellement chaque mois, vous constaterez une baisse rapide. Parce que l’insémination artificielle ne fait qu’assister un processus de fécondation naturelle – de nombreux problèmes de qualité des ovules et des spermatozoïdes qui affectent la fertilité sont toujours des facteurs importants lors de l’utilisation de l’insémination artificielle.
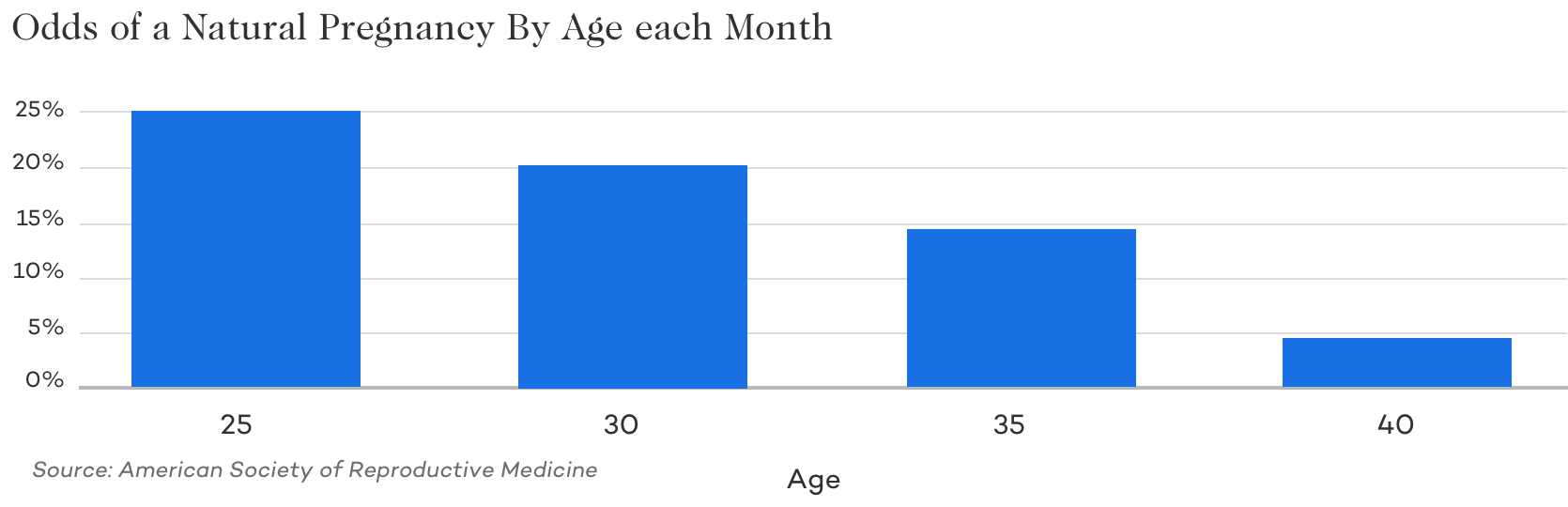
Problèmes de fertilité sous-jacents
Les problèmes de fertilité sous-jacents jouent un rôle majeur dans le succès du traitement par insémination artificielle.
Par exemple, les personnes atteintes de SOPK qui n’ovulent pas, les chances de réussite d’une grossesse par insémination artificielle sans médicaments seraient toujours pratiquement nulles.
De même, celles qui ont des trompes de Fallope bouchées ou un facteur masculin sévère auraient de très faibles chances de réussite.
Médicaments
Pour certaines personnes, comme celles qui ont des problèmes d’ovulation, les femmes plus âgées, celles dont la réserve ovarienne est diminuée, et d’autres, l’utilisation de médicaments – oraux et injectables – peut entraîner des chances de succès remarquablement plus élevées. Pour d’autres, l’utilisation de médicaments peut seulement augmenter légèrement les chances de réussite du traitement d’insémination.
Combien coûte l’insémination artificielle ?
Le coût d’une insémination artificielle varie en fonction de nombreux facteurs :
- type de traitement – IVI à domicile vs IUI en cabinet
- modalité de suivi de l’ovulation – calendrier/température/kit de prédiction de l’ovulation à domicile vs échographie et suivi sanguin en cabinet.
- Cycles naturels contre cycles médicamenteux
- Sperme de donneur contre sperme de partenaire
En général, une insémination à domicile utilisant le sperme de partenaire pourrait ne coûter qu’une poignée de dollars (pensez à 10-100 $) alors qu’une IIU en cabinet sans surveillance ni médicaments coûtera généralement au moins quelques centaines de dollars par insémination. Ajoutez à cela le suivi et les médicaments injectables et le coût par cycle atteindra probablement des milliers de dollars.
Il y a aussi la considération du coût par traitement réussi. Alors qu’une IUI est certainement le traitement le plus abordable sur une base par cycle, lors d’une comparaison plus approfondie de l’IUI et de la FIV – la FIV peut en fait être plus rentable sur une base de coût par naissance vivante compte tenu de certains diagnostics ou après l’échec de 3-4 IUI.
Traitement de la fertilité Alternatives à l’insémination artificielle:
Bien qu’une insémination artificielle à domicile ou dans un bureau puisse être bonne pour certaines personnes, il y a de nombreuses raisons d’envisager d’autres traitements. Toute décision de poursuivre l’insémination artificielle ou d’autres traitements devrait idéalement être prise en consultation avec un spécialiste de la fertilité après avoir effectué des tests masculins et féminins.
Si les trompes d’une personne sont bloquées, qu’elle présente une infertilité importante liée à un facteur masculin, une réserve ovarienne diminuée, qu’elle a essayé seule pendant un temps significatif ou qu’elle a d’autres diagnostics notables, il est très possible que votre médecin vous oriente loin des procédures d’insémination et vers la fécondation in vitro (FIV). Là où l’insémination artificielle présente de nombreuses contre-indications, la FIV élimine une grande partie de ces problèmes et donne lieu aux plus grandes chances de grossesse par cycle de traitement de tous les traitements – pour toute population.
De même, de nombreux couples de lesbiennes et d’hommes trans qui poursuivent des inséminations à domicile ou au cabinet choisissent plutôt de sauter directement à la FIV réciproque comme moyen de permettre aux deux partenaires de s’impliquer de manière significative dans le processus de création de l’enfant.
Bottom Line
L’insémination artificielle est un excellent traitement médical. Elle offre aux couples homosexuels, aux parents célibataires et aux couples hétérosexuels la chance d’être parents à un coût relativement faible. Les inséminations à domicile, bien qu’appropriées pour certains, ne sont pas hautement réglementées et peuvent donc exposer quelqu’un à un niveau de risque non négligeable (pensez au VIH) . Pour cette raison et pour d’autres, il est important de consulter un prestataire de soins médicaux avant de prendre toute décision concernant ses options de traitement de la fertilité.