Les patients qui hésitent à recourir à la FIV, soit en raison d’inquiétudes concernant les effets secondaires ou son prix, peuvent venir vous poser des questions sur la fécondation in vitro à stimulation minimale. Cette approche, surnommée mini FIV, utilise généralement des doses plus faibles de médicaments injectables, ce qui réduit le risque de complications potentiellement graves comme le syndrome d’hyperstimulation ovarienne (SHO).
Les cliniciens qui défendent ce protocole le considèrent comme une approche plus douce. Pour les patients, l’un de ses principaux arguments de vente est qu’un seul cycle peut coûter la moitié du prix d’un cycle de FIV traditionnelle.
Bien que tout cela semble prometteur, les cliniciens qui n’administrent pas actuellement la mini FIV peuvent s’interroger sur son efficacité. Comme tout traitement de fertilité, la mini FIV s’accompagne de compromis.
Qu’est-ce que la mini FIV ?
Cette approche a été décrite dans la littérature médicale sous diverses appellations, notamment FIV à stimulation minimale, FIV à faible intensité et FIV à faible intervention. Comme la FIV traditionnelle, la mini-FIV comprend la surveillance des follicules, le prélèvement d’ovocytes sous guidage échographique, la fécondation en laboratoire et le transfert d’embryons. La présélection des patients reflète les exigences de la FIV, impliquant un comptage des follicules antraux pour faire la lumière sur la réserve ovarienne et un test de laboratoire pour l’hormone anti-müllérienne.
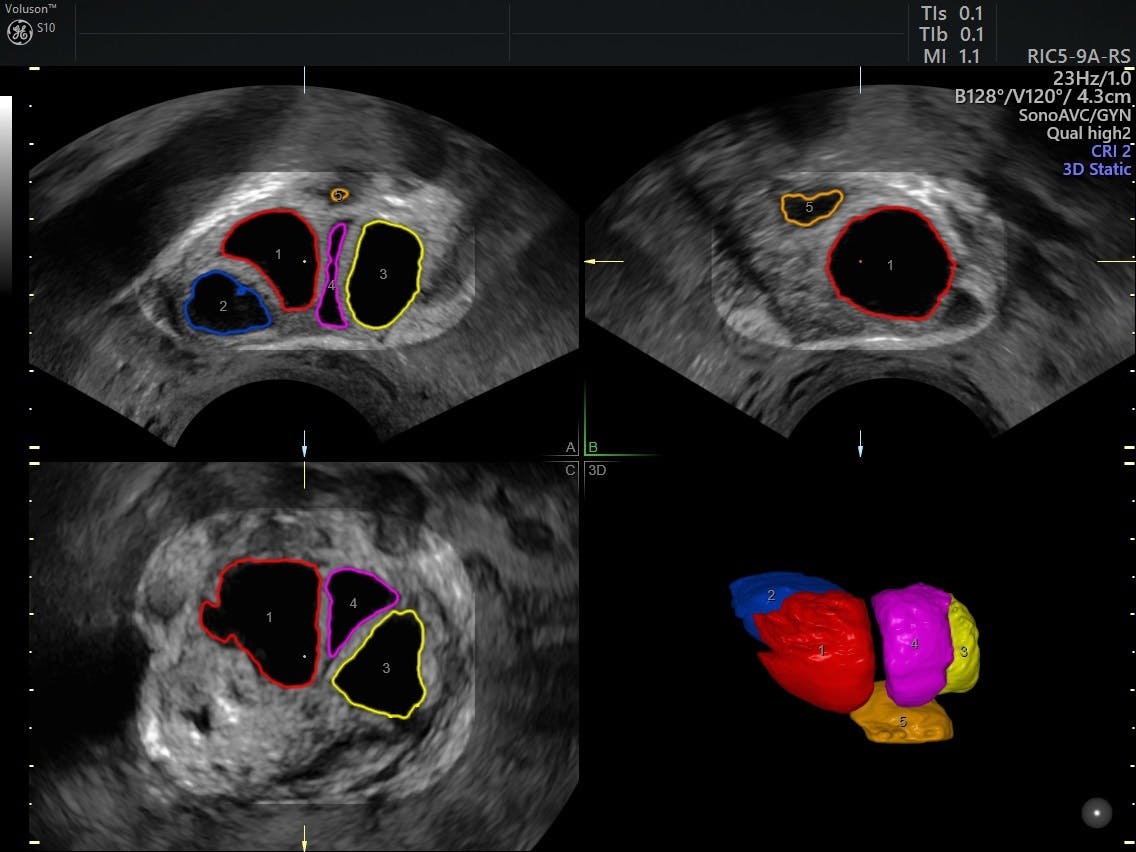
Exemple d’une acquisition de volume de l’ovaire en utilisant SonoAVCfollicle ™ – technique de volume 3D qui compte et mesure automatiquement les follicules.
SonoAVC™follicle peut aider à surveiller les follicules plus rapidement en calculant automatiquement le nombre et le volume des structures hypoéchogènes dans un balayage volumique.
Les patients idéaux pour la mini FIV comprennent :
- Les sous-répondants qui sont incapables de produire beaucoup de follicules, même avec une stimulation complète.
- Les sur-répondants qui sont à risque de SHO.
Les patients ayant des préoccupations éthiques ou religieuses sur la congélation des embryons peuvent également avoir moins de réserves sur cette approche.
Bien qu’il n’y ait pas de protocole unique accepté, la mini FIV repose généralement sur des doses plus faibles et moins de jours d’injection de gonadotrophines, en utilisant un protocole d’antagonistes de l’hormone de libération des gonadotrophines (GnRH) plutôt qu’une approche agoniste de la GnRH. Les injections sont parfois accompagnées de médicaments oraux pour stimuler l’ovulation, et certains cliniciens favorisent les médicaments oraux seuls.
L’intention est de déclencher une réponse ovarienne légère qui met l’accent sur la qualité des œufs plutôt que sur leur quantité. En pratique, cela peut ne pas donner plus de cinq ovocytes par aspiration, rapporte une étude de l’International Journal of Reproductive Medicine. La FIV traditionnelle peut impliquer d’aspirer jusqu’à 12 ou même 20 ovocytes, selon une recherche publiée dans Fertility and Sterility.
Peser les risques de SHO et les naissances vivantes
Après avoir comparé les deux approches côte à côte dans une étude contrôlée et randomisée, une recherche publiée dans l’American Journal of Obstetrics and Gynecology suggère que choisir moins d’ovocytes se traduit par moins de chances d’être parent : Le taux cumulé de naissances vivantes était de 63 % pour les participantes à l’étude qui ont subi une FIV traditionnelle, mais seulement de 49 % pour celles qui ont subi une mini-FIV. Cependant, la mini FIV a réussi à éliminer les cas de SHO parmi les participants à l’étude, et a réduit de manière significative les cas de multiples à seulement 6,4 pour cent, contre 32 pour cent dans le groupe FIV standard.
Malgré ces résultats prometteurs, les chercheurs de l’American Journal of Obstetrics and Gynecology suggèrent que de futures voies d’exploration sont nécessaires, y compris l’étude des résultats de naissance vivante à partir de cycles multiples de mini FIV. Cependant, les détracteurs s’interrogent sur la sagesse de demander aux patients de passer par le temps et les dépenses de plusieurs mini-cycles alors qu’un seul traitement FIV conventionnel aurait pu donner les résultats souhaités.
En fin de compte, les patients doivent décider s’ils souhaitent sacrifier des chances légèrement meilleures d’être parent pour la tranquillité d’esprit d’une diminution des complications potentielles. Pour l’instant, la mini FIV semble offrir à certains patients une voie potentiellement prometteuse à explorer sur leur chemin de la parentalité.