- Célkitűzés:
- Kar/Szerkesztőbizottság:
- Kreditnyilatkozat:
- Joint-Sponsorship Statement:
- Disclosure Statement:
- Fény: A jó és a rossz
- Az UV-fény lényege
- A veszélyzóna
- Kék-lila fénnyel kapcsolatos kutatások
- A kék fény jó oldala
- Védelem az UV és a kék-ibolya fénytől
- Az ok a kíváncsiságra
- Mit tudunk most az AMD-ről
- A recept az AMD-re
- Drusen és AMD
- Az AMD kezelése
- Táplálékkiegészítés
- Az AMD megelőzése és védelme
Célkitűzés:
Ez az oktatási tevékenység a fény szerepét vizsgálja, beleértve azt is, hogyan károsíthatja a szemet, és milyen kapcsolatban áll az időskori makuladegenerációval (AMD). A szakértői kar más releváns témákkal is foglalkozik, például az AMD megelőzésének vagy kockázatának csökkentésének módjaival, mivel igyekszik növelni az ezzel az általános témával kapcsolatos tudatosságot.
Kar/Szerkesztőbizottság:
Mark Dunbar, OD, és Ronald Melton, OD
Kreditnyilatkozat:
Ez a tanfolyam a COPE által jóváhagyott 2 óra CE kreditpont. A COPE azonosítója 40549-PS. Kérjük, ellenőrizze az állami engedélyező testületét, hogy ez a jóváhagyás beleszámít-e az újraengedélyezéshez szükséges CE-követelménybe.
Joint-Sponsorship Statement:
Ez a továbbképző tanfolyam az Alabama Egyetem Optometriai Iskolájával közösen szponzorált.
Disclosure Statement:
Dr. Dunbar a következő kapcsolatokat hozta nyilvánosságra: Allergan Optometric Advisory Panel, Carl Zeiss Meditec Optometric Advisory Board, ArticDx Optometry Advisory Board, Sucampo Pharmaceutical Optometry Advisory Board, Vision Expo Continuing Education Advisory Board East and West: 2005-Present. Dr. Melton közzétette, hogy közvetlen pénzügyi és/vagy tulajdonosi érdekeltségei vannak az Alcon Laboratories, Bausch + Lomb, ICARE-USA, Jobson Publishing és Nicox cégekben.
Ronald Melton, OD
Mindannyian tudjuk, hogy a fény egyszerre lehet káros és hasznos a látásunkra és általános egészségünkre nézve. Az alábbiakban az ultraibolya (UV) fény és a kék fény hátterét ismertetem.
Fény: A jó és a rossz
A napfény UV- és kék fényt tartalmaz. Az UV-fény a nem látható fényspektrum része, és minden nap ki vagyunk téve neki, amikor a napon tartózkodunk. Károsíthatja a szemünket, különösen a szaruhártyát és a szemlencsét. Az UV-expozíció kumulatív hatása szürkehályoghoz, valamint a pinguecula és a pterygium kialakulásának lehetőségéhez vezethet.
A kék fény, amely a látható fényspektrum része, mélyebbre hatol a szembe, és halmozott hatása károsíthatja a retinát. Továbbá bizonyos hullámhosszakon a kék fény szerepet játszik az időskori makuladegeneráció (AMD) kialakulásában.1-3 A kék fénynek való kitettség mértéke a napszaktól, a helytől és az évszaktól függően változik. A napfényben napközben található kék fény átlagos aránya 25% és 30% között van. Még egy felhős napon is a nap UV-sugarainak akár 80%-a áthatolhat a felhőkön.
A fény számos funkcióhoz is elengedhetetlen. Segít abban, hogy jobban lássunk, segít a látásélességünkben és a kontrasztélességben, segít a színek érzékelésében, és segíti a szervezet különböző nem vizuális funkcióit. Például a fény segít szabályozni az alvás/ébrenlét ciklusunkat, ami viszont segít fenntartani és szabályozni a memóriát, a hangulatot és a hormonális egyensúlyt.4,5
Az UV-fény lényege
A látható fény a 380 nm és 780 nm közötti tartományt fedi le, az UV-fény pedig éppen a látható spektrum rövidebbik végére esik, így az emberi szem számára láthatatlan. Három zónára osztható: UVA, UVB és UVC.
Az UVA 315 nm és 380 nm között van, és az UV-fény közül a legkevésbé káros. A barnulás a legnépszerűbb hatékony UV-expozíció.
Az UVB 280 nm és 315 nm között van, és több energiával rendelkezik. Energikusabb és meglehetősen káros, ha napi szinten vagyunk kitéve neki. Akut esetben napégést és az A-vitamin pusztulását okozhatja, krónikusabb formában pedig a bőr megvastagodásához, ráncosodásához és esetleg a DNS károsodásához vezethet, ami melanomához és más bőrbetegségekhez vezethet. Az UVB expozíció tehát halmozottan hat mind a szervezetre, mind a szemre.
Az UVC a 100 nm és 280 nm közötti tartományba esik, és az UV-fény közül a biológiailag legaktívabb. Rövid ideig tartó expozíció maradandó károsodást okozhat az emberi szövetekben. Szerencsére az UVC-t főként a felső légkör ózonrétege nyeli el.
Az UV-fény áttekintéséhez az UV-fény additív hatással károsíthatja a szemet, és jelentős kockázati tényező lehet a szürkehályog sejtélet kialakulásában. Fontos megjegyezni és folyamatosan hangsúlyozni, hogy nem minden kék fény rossz. Ráadásul a kék fény a 480 nm-es hullámhossz körül a pupillánk méretének szabályozásában is segít.
A veszélyzóna
Az UV kockázatot számos környezeti tényező, például a hely, az évszak, az idő és az életmód is befolyásolhatja. Ellentétben azzal, amit sokan hisznek, az az időpont, amikor a maximális mennyiségű UV sugárzás eléri a szemet, nem állandó az év folyamán. Konkrétan, nyáron délelőtt 10 és délután 2 óra között a legmagasabb az UV-expozíció, de télen ez a maximális expozíció reggel 8 és 10 óra között, illetve délután 2 és 4 óra között lesz
Amint ahogy az UV-fény veszélyes a bőrünkre, úgy veszélyes a szemünkre is. Ezért fontos, hogy megvédjük őket az UV-károsodástól. Az UV-fény a szem elülső részét érinti (szürkehályog kialakulása), míg a kék fény a szem hátsó részét károsítja (AMD kialakulásának kockázata).
Mostanában egyre gyakrabban használunk digitális eszközöket és modern világítást – például LED-es lámpákat és kompakt fénycsöveket (CFL) -, amelyek többsége nagy mennyiségű kék fényt bocsát ki. A CFL-k körülbelül 25%-ban, a LED-ek pedig 35%-ban tartalmaznak káros kék fényt. Érdekes módon minél hidegebb a fehér LED, annál magasabb a kék fény aránya. A becslések szerint 2020-ra az összes fényforrásunk 90%-a LED-es világítás lesz. Tehát a kék fénynek való kitettségünk mindenhol jelen van, és csak növekszik.
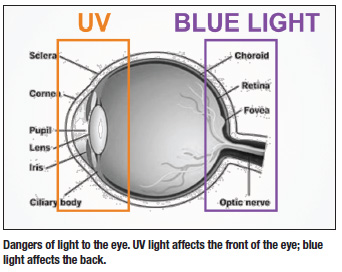
Amint a baby boomerek öregednek, egyre több a szürkehályog és a makuladegeneráció esete az Egyesült Államokban. 2012-ben az Egyesült Államokban a 40 év felettiek körében mintegy 24 millió szürkehályogos esetet regisztráltak,6 ami 19%-os növekedést jelent a 2000-es számokhoz képest. A makuladegeneráció esetében 2012-ben kétmillió 50 év feletti embernél fordult elő késői AMD,6 ami 25%-os növekedést jelent 2000-hez képest. A becslések szerint 2050-re a szürkehályogos népesség száma eléri az 50 milliót, míg az AMD-é körülbelül 5 millió lesz.7 A lényeg tehát az, hogy a szürkehályog és az AMD esetei várhatóan megduplázódnak a következő 30 évben, részben a népesség öregedése miatt.
Az AMD-vel kapcsolatos látásvesztés 90%-a a nedves formához kapcsolódik.8 Ha az AMD populációját nézzük, a betegségben szenvedők 10%-a a nedves, 90%-a pedig a száraz formával küzd.8 Azonban az AMD-s betegek 80-90%-a, akiknek a látásélessége 9 És 2030-ra a törvényesen vakok száma az előrejelzések szerint 6,3 millió lesz, évi 500.000 esettel.9
Kék-lila fénnyel kapcsolatos kutatások
Az Esilor 2008-ban partnerséget kötött a Paris Vision Institute-tal, és az volt az irányelvük, hogy megtalálják a látható fény azon sávjait, amelyek a legkárosabbak a szemre.10 A látható fényt több 10 nm-es sávra osztották, majd minden sávot több órán keresztül sertés retina pigment epithelialis (RPE) sejtekre fókuszáltak. Így ezzel a módszerrel azonosították a kék fénynek a retinára és az RPE sejtekre leginkább káros sávját a 415 nm és 455 nm közötti sávban.
A kék-ibolya fény, amelyet ennek a vizsgálatnak a részeként fedeztek fel, a látható fény 40 nm-es sávja, amely a retinasejtek maximális pusztulását okozza. Idővel a szemünk különböző forrásoknak van kitéve, amelyek ezt a kék-ibolya fényt bocsátják ki (pl. a nap, LED világítás, CFL-ek). Ha ezt kombináljuk a táblagépek, televíziók, számítógépek képernyőinek és okostelefonok használatával, akkor kétségtelen, hogy a kék-ibolya fénynek való kitettségünk növekszik. Ez a halmozott és folyamatos kék-ibolya fénynek való kitettség idővel felhalmozódik, és potenciálisan károsíthatja a retinasejteket, ami lassan a retinasejtek elhalásához vezet, ami viszont AMD-hez vezethet.
Az újabb energiatakarékos világítási technikák (pl. LED, CFL) által kibocsátott fény szintje nagyon magas. Például a CFL-k, a fehér LED-fény és még a napfény is nagy mennyiségű kék-ibolya fényt bocsát ki a kék fényspektrum többi részéhez képest. Ez aláhúzza annak szükségességét, hogy meg kell védenünk szemünket a kék-ibolya fény káros sávjaitól.
A kék fény jó oldala
Nem minden kék fény rossz. A megjelölt kék-türkiz fénytartomány, amely 465 nm és 495 nm között van, alapvető fontosságú a látásunk, a pupillareflexünk működése és általában az emberi egészség szempontjából. Segít a cirkadián alvás/ébrenlét ciklusunk szabályozásában is.11 Tehát a kék fény általánosságban egészséges hatással lehet a látásra és a szervezetre is, és ez a kék-türkiz fény az, amely hajlamos ezekre a jótékony hatásokra. A nem megfelelő fényexpozíció nem megfelelő kék-türkiz fényt jelent, ami felboríthatja a cirkadián biológiai óránkat és az alvási/ébrenléti ciklusunkat. Tehát ez a kék-türkiz fény valóban létfontosságú szerepet játszik az egyén általános egészségében.
Védelem az UV és a kék-ibolya fénytől
Hogyan lehet blokkolni a káros kék fénysugarakat, de a hasznos kék fénysugarakat átengedni és a szembe jutni? Az Essilor és a Paris Vision Institute azt a célt tűzte ki maga elé, hogy olyan szelektív fényszűrőt vagy lencsét találjon, amely blokkolja az UV, valamint a káros kék-ibolya fényt, ugyanakkor a kék-türkiz fényt és a hosszabb hullámhosszú fényt továbbra is átengedi. Ezt a Light Scan, egy szabadalmaztatott, szelektív, noglare technológiával valósították meg, amely három kulcsfontosságú tulajdonsággal rendelkezik: 1) szelektíven kiszűri a káros kék-ibolya és UV fényt, 2) átengedi a hasznos látható fényt, beleértve a kék-türkiz fényt is, és 3) fenntartja a lencse kiváló átlátszóságát, így nincs színtorzulás, és a lencse kiváló tisztaságot biztosít.
A végeredmény egy elülső és hátsó oldali védelemmel ellátott lencse lett. A lencse elülső oldala elvezeti az UV-fényt, valamint a kék-ibolya fény körülbelül 20%-át, hogy aztán elvezesse a káros sugarakat. A hátsó oldal pedig megvédi a pácienst a lencse hátsó felületéről érkező, főként az UV-fényből származó tükröződéstől. A hagyományos kékblokkolók szép naplementéket adnak, de Ön nem ezt szeretné. Nem akar színtorzulást; azt szeretné, ha a színek természetesek lennének. A hagyományos kékblokkolók nem tesznek különbséget a kék fény spektrumában. Egyszerűen blokkolják az összes kék fényt. Ez az új lencse-technológia négy éven át tartó laboratóriumi vizsgálatokon alapul, amelyeket egy magas színvonalú tudóscsoport és klinikusok végeztek, akik nagyon fontos adatokkal álltak elő, amelyek lehetővé tették számukra, hogy ráközelítsenek arra a fényre, amelyet blokkolni kell, és arra a fényre, amelyet át kell engedni. Tehát ez az új lencsekialakítás valóban nagyon specifikus a szelektívebb fényre.
Kinek van szüksége a legnagyobb védelemre? Azoknak, akik nagymértékben ki vannak téve fehér LED- vagy fénycsöveknek az irodákban és otthonokban, a LED-es számítógép-monitorok, táblagépek vagy okostelefonok gyakori használóinak, valamint azoknak, akiknél fennáll az AMD kockázata, különösen a magas kockázatúaknak (a családban előfordult, dohányosok stb.). Számos vállalat dolgozik olyan technológián, amely a káros kék fényt vizsgálja, és olyan módszereket, amelyek blokkolják azt, és mégis lehetővé teszik, hogy az egészséges kék fény megmaradjon.
Az ok a kíváncsiságra
Tudjuk, hogy az AMD szempontjából veszélyeztetett betegeknek meg kell védeniük szemüket a káros kék-ibolya fénytől, ezért oktatási szempontból fel kell gyorsulnunk, hogy mi történik ott, hogy megfelelően felvilágosíthassuk betegeinket. Nemcsak az AMD-s betegeinket vizsgáljuk meg, és határozzuk meg, hogy ajánljunk-e nekik táplálékkiegészítőket, hanem azon is dolgoznunk kell, hogy ezek a betegek védelmet kapjanak mind a láthatatlan UV-fény, mind a kékeslila fényspektrum ellen. Olyan optikai cégek kínálnak jelenleg kékblokkoló technológiát, mint a Nikon (SeeCoat Blue), az Essilor (Crizal Prevencia), a PFO Global (iBlu coat), a HOYA (Recharge), a VSP (UNITY BluTech) és a Spy Optic Inc. (Happy Lens). Meg kell kérdeznünk a betegeket, hogy jelenleg napi szinten védik-e a szemüket, van-e a családban makuladegeneráció, és mennyi időt töltenek digitális eszköz vagy számítógép előtt. Azt is meg kell tudnunk, hogy a pácienseink jelenleg védik-e a szemüket az UV-károsodás ellen, tehát rengeteg házi feladat vár ránk. Ezek mind olyan kérdések, amelyek előtérbe kerülnek, ahogy ez az új technológia tovább fejlődik.
Dr. Melton a Charlotte Eye Ear Nose & Throat Associates, P.A.-nál praktizál, és az Indiana University School of Optometry és a Salus University College of Optometry adjunktusa. Több mint 100 cikk szerzője és társszerzője a szembetegségekről és a szemápolásról szakmailag lektorált folyóiratokban és magazinokban, és több mint 50 klinikai kutatásban volt vizsgáló vagy társ-vizsgálatvezető.
- Beatty S, Koh HH, Henson D, Boulton M. The role of oxidative stress in the pathogenesis of age-related macular degeneration. Surv Ophthalmol. 2000;45(2)115-134.
- Algvere PV, Marshall J, Seregard S. Az időskori makulopátia és a kék fény veszélyének hatása. Acta Ophthalmol Scand. 2006;84(1)4-15.
- Dillon J, Zheng L, Merriam JC, Gaillard ER. A fény átvitele az öregedő emberi retinára: az időskori makuladegeneráció lehetséges következményei. Exp Eye Res. 2004;79(6)753-759.
- Wooten V. Sunlight and sleep. Discovery Fit and Health. Elérhető: http:// health.howstuffworks.com/mental-health/sleep/basics/how-to-fall-asleep2.htm. Hozzáférés: 2014. január.
- Hogyan befolyásolja a belső “testóránk” az alvást. Helpguide.org. Elérhető az alábbi címen: http://www.helpguide.org/harvard/sleep_cycles_body_clock.htm. Hozzáférés:
- Látásproblémák az Egyesült Államokban: Prevalence of Adult Vision Impairment and Age-Related Eye Disease in America, Fifth Edition. Prevent Blindness America, 2012. Elérhető: www.preventblindness.org/visionproblems. Hozzáférés: 2013. december.
- National Eye Institute. Elérhető a következő címen: http://www.nei.nih.gov/eyedata/cataract.asp. Hozzáférhető:
- AMD Alliance International. Elérhető a következő címen: http://www.amdalliance.org/information_overview_basic_facts.html. Hozzáférés:
- Singerman LJ, Miller DG. Az AMD farmakológiai kezelései. Szemészeti áttekintés. Oct. 2003.
- Smick K et al. Blue light hazard: Új ismeretek, új megközelítések a szem egészségének megőrzéséhez. Jelentés az Essilor of America által szponzorált kerekasztal-beszélgetésről. March 16, 2013, NYC, NY.
- Kutatók kék fényt használnak az idősek alvászavarainak kezelésére. Lighting Research Center (Világításkutató Központ). 2005; április 14. Elérhető a következő címen: http://www.lrc.rpi.edu/resources/ news/enews/Apr05/general245.html. Hozzáférés:
Mit tudunk most az AMD-ről
Mark T. Dunbar, OD
Népességünk öregszik, ami növekvő igényt fog eredményezni a szemészeti ellátásra. Ezzel együtt arra számíthatunk, hogy több pácienst fogunk látni az időskori makuladegenerációval (AMD). És bár betegeink 90%-a száraz AMD-ben szenved, e betegek nagy százalékánál kialakulhat a betegség nedves formája. Úgy tekintek erre, mint egy hihetetlen lehetőségre az optometria számára, hogy figyelemmel kísérje ezeket a betegeket, gondoskodjon róluk, és valóban az elsődleges szemészeti szolgáltatójuk legyen. Ez azzal a felelősséggel jár, hogy tudnunk kell, mikor kell beutalni, és megfelelő ajánlásokat kell tennünk a pácienseinknek. Mindez kritikus szerepet jelent az optometria számára, és a legújabb technológiának köszönhetően nagyon sokat tehetünk azért, hogy segítsünk megváltoztatni az AMD kimenetelét.
A recept az AMD-re
Ma már tudjuk, hogy a genetika döntő szerepet játszik az AMD-ben, és hogy a környezet és az életmódbeli tényezők is szerepet játszanak. Tudjuk, hogy azoknál, akik dohányoznak, akár 16-20-szor nagyobb a kockázata az AMD kialakulásának, és hogy a magasabb testtömegindexűek, a rosszul táplálkozók és a nagyobb ultraibolya (UV) fénynek kitettek is fokozott kockázatnak vannak kitéve.1 Tehát valójában a genetika és e külső tényezők közötti kölcsönhatás az, ami hajlamosít arra, hogy valakiben makuladegeneráció alakuljon ki. De sok mindent tehetünk annak érdekében, hogy a genetika ne vegye át az irányítást, és erről egy kicsit később még beszélünk. Eljutottunk odáig, hogy genetikai vizsgálatokat végezhetünk, és azonosítani tudjuk azokat a betegeket, akiknél a legnagyobb a kockázata annak, hogy nem csak az AMD alakul ki nagy biztonsággal, hanem azok is, akiknél a betegség nedves formája alakul ki.
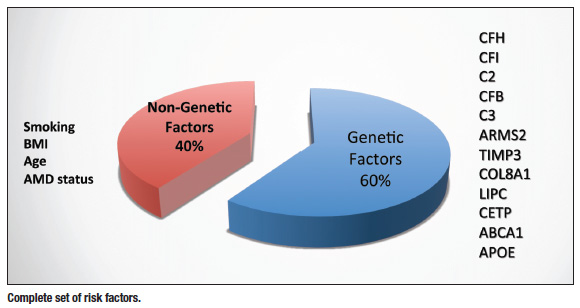
Azt hiszem, hogy ez egy izgalmas időszak a betegeink számára, most, hogy látásmentő kezelésekkel rendelkezünk, valamint nagyszerű lehetőség az optometria számára, mert a technológia fejlődésével szorosan nyomon követhetjük és jobban gondozhatjuk ezeket a betegeket. Ahogy az AMD-vel kapcsolatos ismereteink fejlődtek, felismertük, hogy ez majdnem egy “kétütemű elmélet”. Lehet, hogy Ön “rossz” genetikai adottságokkal rendelkezik, vagy a gének egy sora hajlamosítja Önt az AMD-re, de ez nem feltétlenül jelenti azt, hogy később makuladegeneráció alakul ki. Vannak más tényezők, amelyek szerintem a második csapást jelentik. Talán a dohányzás, a helytelen táplálkozás, valamint más életmódbeli tényezők, amelyek különböző gének kölcsönhatását váltják ki, és végül hajlamosítanak a makuladegeneráció kialakulására. Talán olyan egyszerű, hogy olyan területen élünk, ahol sok a napsütés, vagy sokat dolgozunk a szabadban, és nem tesszük meg a szükséges óvintézkedéseket a nap elleni védelem érdekében.
A fény hatására a fényreceptor sejtek elektromos és kémiai reakciók sorozatát indítják be, és ez a folyamat már a születéskor elkezdődik. A retinában a retinális pigmenthám (RPE) segíti a fotoreceptorokat azáltal, hogy a fotoreceptorok korongmembránjainak napi forgalmának enzimatikus újraizomerizációját biztosítja. Az RPE diszfunkciójának jelzője klinikailag drusen, megváltozott RPE-pigmentáció és lipofuszcin felhalmozódás formájában látható. A lipofuszcin különösen egy erősen autofluoreszcens retinoid, amely akkor halmozódik fel, amikor az öregedő RPE nem képes teljesen lebontani a külső szegmens korongmembránjait. Egyszerűen fogalmazva, ez a betegség aktivitásának markere. A lipofuszcin a legkönnyebben a szemfenéki autofluoreszcencia (FAF) képalkotó eljárással látható.
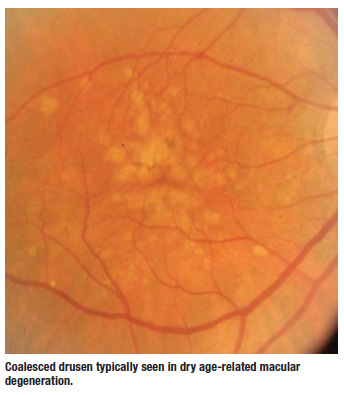
Drusen és AMD
A száraz AMD legkorábbi klinikailag kimutatható jellemzője. Az RPE alapmembránja és a Bruch-membrán között helyezkednek el. A kemény drusenek általában kisebbek és meszes megjelenésűek is lehetnek, míg a lágy drusenek nagyobbak és rosszabbul definiáltak. Néha összeolvadnak és kis szerózus leválásokra hasonlítanak. Ezek azok, amelyek a leginkább aggasztanak. Amikor klinikailag megvizsgálom ezeket a betegeket, mindig megpróbálom megkérdezni magamtól, hogy látok-e folyadékot, szubretinális vérzést, exsudátumot vagy a retina kiemelkedését, mivel ezek piros jelek arra, hogy a beteg a száraz AMD-ből a betegség nedves formájába lépett át.
Néha ezeknél a betegeknél nehéz megállapítani, hogy kizárólag a klinikai vizsgálat alapján átváltottak-e nedves AMD-be. Ez részben szemlélteti a makula háromdimenziós vizsgálatának fontosságát, mivel a retina egyes elváltozásai nagyon finomak lehetnek, különösen egy olyan beteg esetében, akinek még mindig kiváló a látásélessége. A makula sztereoszkópos megtekintése segíthet felismerni néhány ilyen finom változást, amelyek egy előrehaladott betegre utalnak. Szerencsére az OCT-képalkotás korában ezeknek a korai változásoknak a felismerése sokkal könnyebb. Klinikusként nem kell annyira a klinikai készségeire és képességeire hagyatkoznia, ami egyes betegek esetében nem elegendő. Vannak esetek, amikor az OCT-képalkotás abszolút szükséges ahhoz, hogy felismerjünk néhány olyan korai elváltozást, amelyekre már utaltunk. Az OCT lehetővé teszi a korábbi diagnózisok felállítását, ami viszont jobb és megfelelőbb beutalásokhoz vezet.
A geográfiai atrófia (GA) a száraz AMD egy kevésbé gyakori formája. Ismétlem, tehetetlenek voltunk ezeknek a betegeknek a megfigyelésében, mert nem volt kezelés. Most azonban, hogy jobban megértettük a genetikát és a betegséget befolyásoló egyéb tényezőket, számos új kezelés van készülőben, amelyek remélhetőleg nemcsak a progressziót állítják meg, hanem esetleg az AMD gyógyítását is eredményezik.
Az AMD kezelése
A jelenleg rendelkezésre álló kezelések forradalmasították az AMD kezelését és kezelését. Valójában ma már egyesek azt állítják, hogy a makuladegeneráció nem a vakság vezető oka. A mai kezeléseknek köszönhetően sok betegünk valóban jobb látásélességet és ezáltal jobb életminőséget élvez, mert képes olvasni, autót vezetni és más fontos feladatokat ellátni.
A hátránya, hogy néha a beteg állapota havi rendszerességgel injekciót igényel. Ha azonban látott már olyan beteget, aki e gyógyszerek bármelyikéből kapott injekciót, akkor tudja, hogy általában jól tolerálják azokat, és az eredmények nagyon jók. Ne feledje, hogy az élethosszig tartó fényexpozíció, az élethosszig tartó hibás gének, az élethosszig tartó étrend és egyéb tényezők másodlagos hatásait vizsgáljuk, amelyek végső soron károsak lehetnek.
A hagyományos kezelések mellett mi a helyzet az AMD kezelésének egyéb megközelítéseivel? Változtat-e valamit az életmódváltás? Megelőzhető vele a makuladegeneráció kialakulása? Tudjuk, hogy más betegségek, például a cukorbetegség és a magas vérnyomás esetében igen, így az AMD esetében is jogos a kérdés. Természetesen beszélhetünk betegeinkkel a dohányzásról való leszokásról, de mi a helyzet az étrendi és táplálkozási ajánlásokkal?
Táplálékkiegészítés
A Nemzeti Szemészeti Intézet az 1990-es években az Age-Related Eye Disease Study (AREDS) keretében tanulmányozta a táplálékkiegészítők hatását.2 Az AREDS felmérte az AMD és a szürkehályog klinikai lefolyását, prognózisát és kockázati tényezőit, és értékelte (a randomizált, klinikai vizsgálatban) az antioxidánsok és a cink farmakológiai dózisainak hatását az AMD progressziójára, valamint az antioxidánsok hatását a lencsehályog kialakulására és progressziójára. Megállapították, hogy az előrehaladott AMD kialakulásának közepes és magas kockázatú szemek kockázata 25%-kal csökkent, ha nagy dózisú kombinált C-vitamin, E-vitamin, béta-karotin és cink kezelésben részesültek.3
Az első AREDS vizsgálat idején nem állt rendelkezésünkre a karotinoidok közül a lutein és a zeaxantin, de a béta-karotin igen, ezért ezt vizsgálták. Most azonban már rendelkezésre áll a lutein és a zeaxantin – tehát a béta-karotin helyettesítésének ezekkel a karotinoidokkal lenne jelentősége? Azt gondolnánk, hogy igen, tekintve, hogy a makula nagyobb mennyiségben tartalmaz mindkét karotinoidot, valamint mezo-zeaxantint. Ez volt az egyik kezdeményezése az AREDS2 tanulmánynak, amely a béta-karotin helyett a lutein és a zeaxantin hatását vizsgálta az AMD progressziójára.4 Vizsgálta az omega-3 zsírsavak hatását is, amelyekről más tanulmányok szerint szintén úgy vélték, hogy szerepet játszanak az AMD progressziójában. A vizsgálat lényege az volt, hogy randomizált, kontrollált klinikai vizsgálatban választ kapjunk arra, hogy a lutein és a zeaxantin, valamint az omega-3 zsírsavak önmagukban vagy más tápanyagokkal kombinálva előnyösek-e a makuladegeneráció előrehaladásának lassítására.
Az AREDS2 randomizált 4000, 50 és 85 év közötti, az előrehaladott AMD magas kockázatának kitett beteget a következő négy csoport egyikébe: placebo (eredeti AREDS-kiegészítő); csak lutein és zeaxantin; csak zsírsavak; valamint lutein és zeaxantin plusz zsírsavak4. Más tanulmányokkal ellentétben az AREDS2 olyan betegeket vizsgált, akiknek középsúlyos és előrehaladott makuladegenerációja volt, nem pedig olyanokat, akiknek nem volt AMD-jük, vagy akiknek korai makuladegenerációjuk volt.
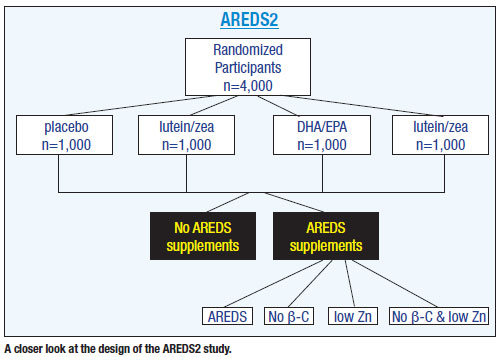
Az AREDS2 placebocsoportja az eredeti AREDS vizsgálatból származó betegekből állt, a béta-karotin, cink, A- és C-vitamin stb. Mindenki mást a táplálékkiegészítők ezen egyéb formáira randomizáltak (lásd a fenti ábrát).
Az AREDS2 azt próbálta kideríteni, hogy a lutein és zeaxantin hozzáadása, az omega-3 hozzáadása vagy a kettő kombinációja az eredeti AREDS-formulához csökkentette-e a kockázatot az eredeti 25%-nál alacsonyabb vagy azt meghaladó mértékben. Az adatok nem mutattak ki szignifikáns csökkenést a progresszióban, ami meglepő volt.
A másodlagos elemzés 10%-os csökkenést mutatott az előrehaladott AMD-be való progresszióban, ha a lutein + zeaxantin nélkülivel hasonlították össze (nem az eredeti 25%-on felül). Azokban az alanyokban, akik a béta-karotin helyett luteint + zeaxantint tartalmazó AREDS-kiegészítőt kaptak, szintén 18%-kal csökkent az előrehaladott AMD progressziója az eredeti AREDS-kiegészítőhöz képest. Továbbá 26%-os csökkenést tapasztaltak az előrehaladott AMD előrehaladásában az étrendi lutein- és zeaxantin-bevitel legalacsonyabb kvintilisében.
A vizsgálat arra a következtetésre jutott, hogy a lutein és a zeaxantin nem nyújtott több előnyt, mint a béta-karotin. Mivel azonban a béta-karotint szedő dohányosoknál (vagy korábbi dohányosoknál) nagyobb a tüdőrák kockázata, a lutein és a zeaxantin biztonságosabb helyettesítés lenne. Végül azt is megállapították, hogy az omega-3-aknak nincs jótékony hatásuk.
Az AMD megelőzése és védelme
Ha különösen az AMD száraz formájának kezelését vizsgáljuk, a táplálkozási terápia valóban az egyetlen olyan kezelés, amelyről kimutatták, hogy csökkenti a kockázatot. Természetesen az életmódbeli változtatások is előnyösek, ezért úgy gondolom, hogy elsődleges és másodlagos szemészeti ellátóként az a feladatunk, hogy felismerjük a környezeti és életmódbeli változtatások lehetőségét, hogy beszéljünk a táplálkozásról és a diétáról, valamint a dohányzásról való leszokásról, de talán még inkább az, hogy olyan speciális lencsetípusokat ajánljunk, amelyek blokkolják az UV-sugárzás és a nagy energiájú látható fény káros hatásait, mielőtt ezek a változások egyáltalán kialakulnának.
Dr. Dunbar a Miami Egyetem Bascom Palmer Szemészeti Intézetében az optometriai szolgáltatások igazgatója és az optometriai rezidensek felügyelője. Számos tanulmány szerzője és a Review of Optometry “Retina Quiz” című havi rovatának írója.”
- Coleman HR. Az időskori makuladegeneráció módosítható kockázati tényezői. Oldalak 15-22. In: A.C. Ho és C.D. Regillo (szerk.), Age-related Macular Degeneration Diagnosis and Treatment, 15 DOI 10.1007/978-1-4614-0125-4_2, © Springer Science+Business Media, LLC 2011. 15 DOI 10.1007/978-1-4614-0125-4_2, © Springer Science+Business Media, LLC 2011. Elérhető a következő címen: http://www.springer. com/978-1-4614-0124-7. Hozzáférés: Január 2014.
- Age-Related Eye Disease Study Research Group. The Age-Related Eye Dis ease Study Group: design implications. Control Clin Trials. 1999:20(6):573-600.
- A randomizált, placebo-kontrollált, klinikai vizsgálat a nagy dózisú C- és E-vitamin, béta-karotin és cink pótlásáról az időskori makuladegeneráció és látásvesztés esetén. AREDS 8. számú jelentés. Arch Ophthalmol. 2001;119:1417-1436.
- Age-Related Eye Disease Study 2 Research Group. Lutein + zeaxantin és omega-3 zsírsavak az időskori makuladegeneráció kezelésére: az Age-Related Eye Disease Study 2 (AREDS2) randomizált klinikai vizsgálat. JAMA. 2013; 209(19):2005-15.