A fenti videó és podcast, valamint az alábbi cikk különböző információkat oszt meg. Nézze, hallgassa és olvassa el mindkettőt, hogy a legtöbbet hozza ki ebből a bejegyzésből!
Az alapellátásban, a sürgősségi ellátásban, a sürgősségi osztályokon és még a szakrendeléseken is egyre gyakoribb fő panasz a szédülés. Nagy a valószínűsége, hogy hallgatóként legalább egy szédüléssel küzdő beteget látott már, gyakorló klinikusként valószínűleg rengeteg esetet látott, és betegként talán Ön is szenvedett már ettől az aggodalomtól.
A szédülés fő panasza gyakran elég homályos, és lehet, hogy nem igényel semmilyen kivizsgálást, de lehet, hogy meglehetősen kiterjedt diagnosztikai kiértékelést igényel. Mai feladatom az, hogy segítsek lehetőségeket adni a szédülés értékelésére, valamint kezelésére.
Ha Ön az alapellátásban dolgozik vagy rotál, akkor a betegek több mint felét látja, akiknek a fő panasza a szédülés.1 A beteg tüneteinek kiváltó oka számtalan dolog lehet. Az alábbiakban felsoroljuk a szédülés gyakori okait, de ez korántsem teljes körű.
A szédülés egyetlen etiológiája az összes szédüléses eset legfeljebb 10 százalékát teszi ki.1 Mivel a szédülés okainak nagy változatossága miatt egy betegnél előfordulhat, a klinikus feladata, hogy gyorsan meghatározza, hogy a kiváltó ok jóindulatú-e, vagy pedig olyan baljós etiológiával kapcsolatos aggályok merülnek fel, amelyek gyorsított kivizsgálást vagy a sürgősségi osztályra való átirányítást igényelnek.
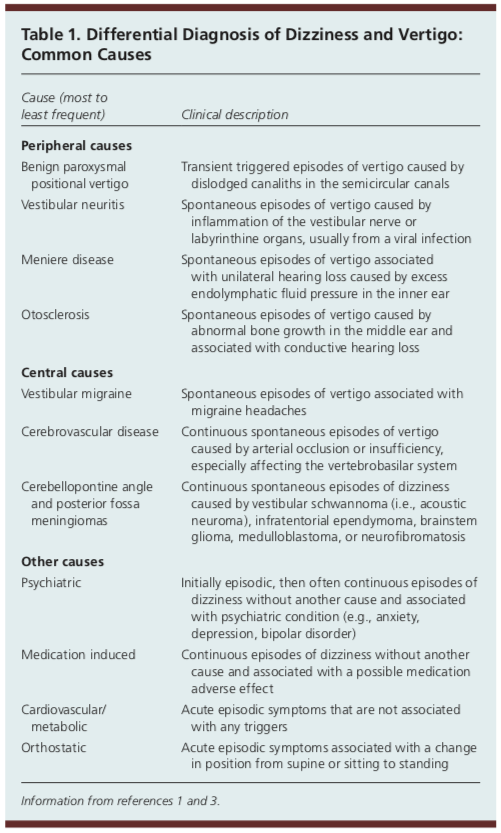
Am Fam Physician. Szédülés: Az értékelés és kezelés megközelítése. 2017;95(3):154-162. Copyright © 2017 American Academy of Family Physicians.
A kórtörténet felvétele
Mindig fontos, mint minden betegnél, a teljes anamnézis és fizikális vizsgálat elvégzése. Gyakran az anamnézis felvétele során szerzett információk segíthetnek a diagnózis felállításában. A lényeges kérdések közé tartozhat a tünetek kezdete és időtartama, valamint a kiváltó okok (bizonyos mozdulatok vagy helyzetek). A szédülés mögöttes etiológiájának meghatározására szolgáló megközelítés újabb modellje a TiTrATE-módszer, amely magában foglalja:
- A tünetek időzítése
- A tüneteket kiváltó triggerek
- És célzott vizsgálat
Az e kérdésekre és vizsgálatra adott válaszok alapján a beteg szédülését három kategória egyikébe sorolják: spontán epizodikus, epizodikusan kiváltott vagy folyamatos vestibularis.
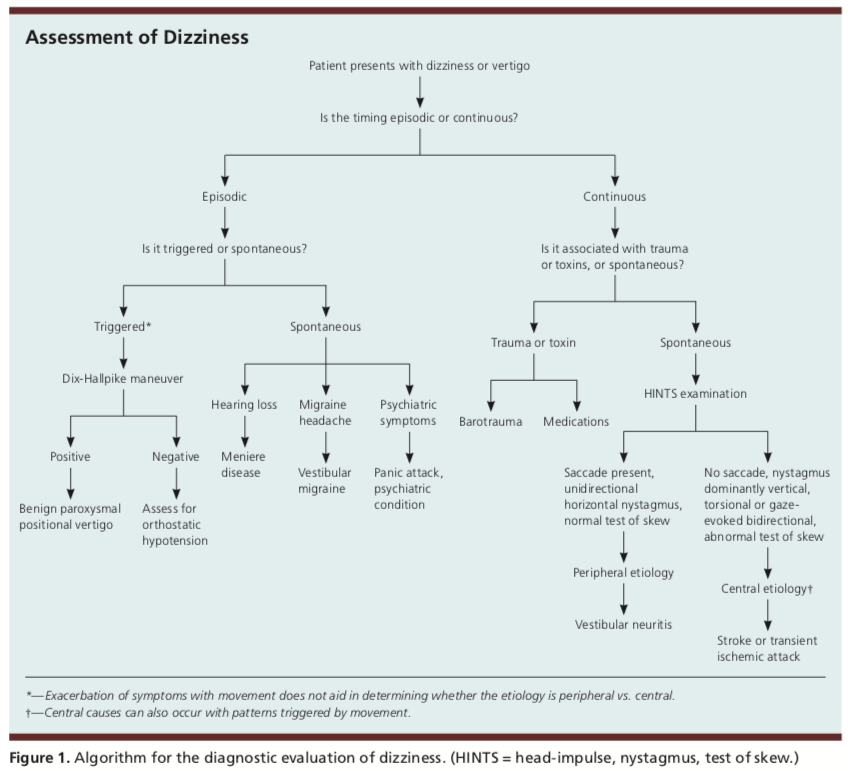
Az epizodikusan kiváltott tünetek gyakran rövid, másodpercektől órákig tartó, időszakos szédüléssel jelentkeznek. A kiváltó okok közé tartozhat a testhelyzet változásával járó fejmozgás, például az ágyban való forgolódáskor. Az epizodikus kiváltott tünetek gyakran a jóindulatú paroxizmális helyzeti szédüléshez (BPPV) kapcsolódnak.
A spontán epizodikus tünetek gyakran úgy jelentkeznek, hogy a betegnek másodpercektől napokig tartó szédüléses epizódjai vannak, anélkül, hogy bármilyen konkrét kiváltó okot találnának. Mivel nincsenek ismert kiváltó okok, a kórtörténet gyakran a diagnózis kulcsa. Gyakori lehetséges kiváltó okok lehetnek a vestibuláris migrén, a Meniere-kór vagy pszichiátriai állapotok, mint például a szorongás. Ha a tünetek fekvő helyzetben jelentkeznek, akkor nagyobb valószínűséggel vestibuláris eredetűek.
A folyamatos vestibuláris okok esetén a beteg tünetei tartósak, napoktól hetekig tartanak, és traumás vagy toxikus expozíció okozhatja őket. A tartós szédülés mellett a klasszikus tünetek közé tartozhat a hányinger, hányás, nystagmus, fejmozgás-intolerancia és instabil járás. Ha a kórtörténetben nem találunk traumás vagy toxikus expozíciót, akkor az ok valószínűleg vestibularis neuritis, nem pedig centrális etiológiájú. A centrális etiológiájú panaszoknál azonban gyakran előfordulhatnak olyan tünetek, amelyeket mozgás vált ki.
A szédülés panaszának másik gyakori oka a vertigo. Ha a beteg megjegyzi, hogy szubjektív önmozgással járó szédüléssel járó panaszai vannak, amikor nem mozog, akkor lehet, hogy szédülésben szenved. A szédülés hátterében gyakran a vestibuláris rendszer aszimmetriája vagy a perifériás labirintus betegsége áll.
Ha a beteg szédülést ír le, kérdezzen rá a halláscsökkenésre, ami a Meniere-kórra utalhat. Ha a szédüléses tünetek helyváltoztatással vagy bizonyos pozíciókkal reprodukálódnak, akkor BPPV-re kell gondolni. Az ortosztatikus hipotenzió lehet a szédülés másik oka, amikor a beteg a hanyattfekvésből ülésbe, ülésből állásba, vagy hanyattfekvésből gyorsan állásba történő gyors mozgások hatására válik tünetessé.
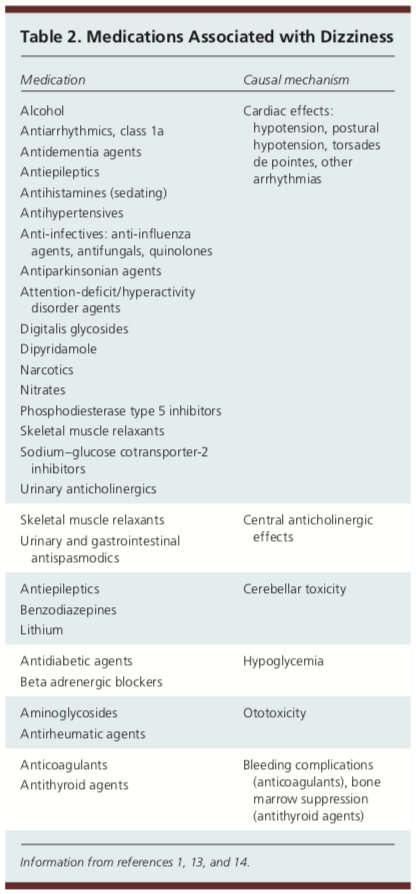
Medicinák és szédülés
A gyógyszerek is okozhatnak szédülést. Megfigyelték, hogy a gyógyszerek vagy a polifarmácia az esetek 23 százalékában szerepet játszott az idősebb felnőtteknél az alapellátásban.1 Öt vagy több gyógyszer alkalmazása növeli a szédülés kockázatát. Az alábbi táblázatban számos olyan gyógyszert és anyagot mutatunk be, amelyek szédülésre utaló panaszokat okozhatnak.
A fizikális vizsgálat
Teljes fizikális vizsgálatot kell végezni, különös tekintettel a neurológiai, a kardiovaszkuláris és a HEENT vizsgálatra. Vérnyomást kell mérni az ortosztatikus életjelekkel együtt. Ortosztatikus hipotenziót akkor diagnosztizálunk, ha a szisztolés vérnyomás legalább 20 mmHg-rel, a diasztolés vérnyomás legalább 10 mmHg-rel csökken, vagy a pulzus 30 bpm-rel emelkedik, miután egy perc időtartamra hanyattfekvésből álló helyzetbe váltunk.
A beteg járás-, egyensúly- és Romberg-tesztjét el kell végezni. Azokat, akiknél bizonytalan a járás, meg kell vizsgálni perifériás neuropátia szempontjából. Ha a Romberg-teszt pozitív, az a propriocepciós receptorok vagy a propriocepciós pályák rendellenességére utal.1
A HINTS-vizsgálat alkalmazása segíthet meghatározni a szédülés esetlegesen érintett központi etiológiáját a kevésbé baljós perifériás okkal szemben. A HINTS jelentése: Head-Impulse, Nystagmus, Test of Skew.
A fejimpulzus vizsgálata úgy történik, hogy a beteg ül, majd a fejét 10 fokban jobbra, majd balra tolja, miközben a beteg a szolgáltató orrára összpontosít. Ha mindkét szemnél gyors szemmozgást észlelünk, az etiológia valószínűleg perifériás. Ha nem észlelünk szemmozgást, az etiológia valószínűleg centrális.
A nystagmust úgy vizsgáljuk, hogy a beteg a szolgáltató ujját követi a tekintetével balra és jobbra. Az egyirányú horizontális nystagmus, amely rosszabbodik, ha a beteg a nystagmus irányába néz, leginkább perifériás okra utal. Ha a spontán nystagmus függőleges vagy torziós, vagy a tekintet irányával változik, az leginkább centrális etiológiára utal.
A ferdeségvizsgálat úgy történik, hogy a beteget megkérjük, hogy nézzen egyenesen előre, majd mindkét szemét letakarjuk és felnyitjuk. A letakart szem függőleges eltérése a letakarás után kóros lelet, és központi etiológiára vagy agytörzsi érintettségre utalhat.
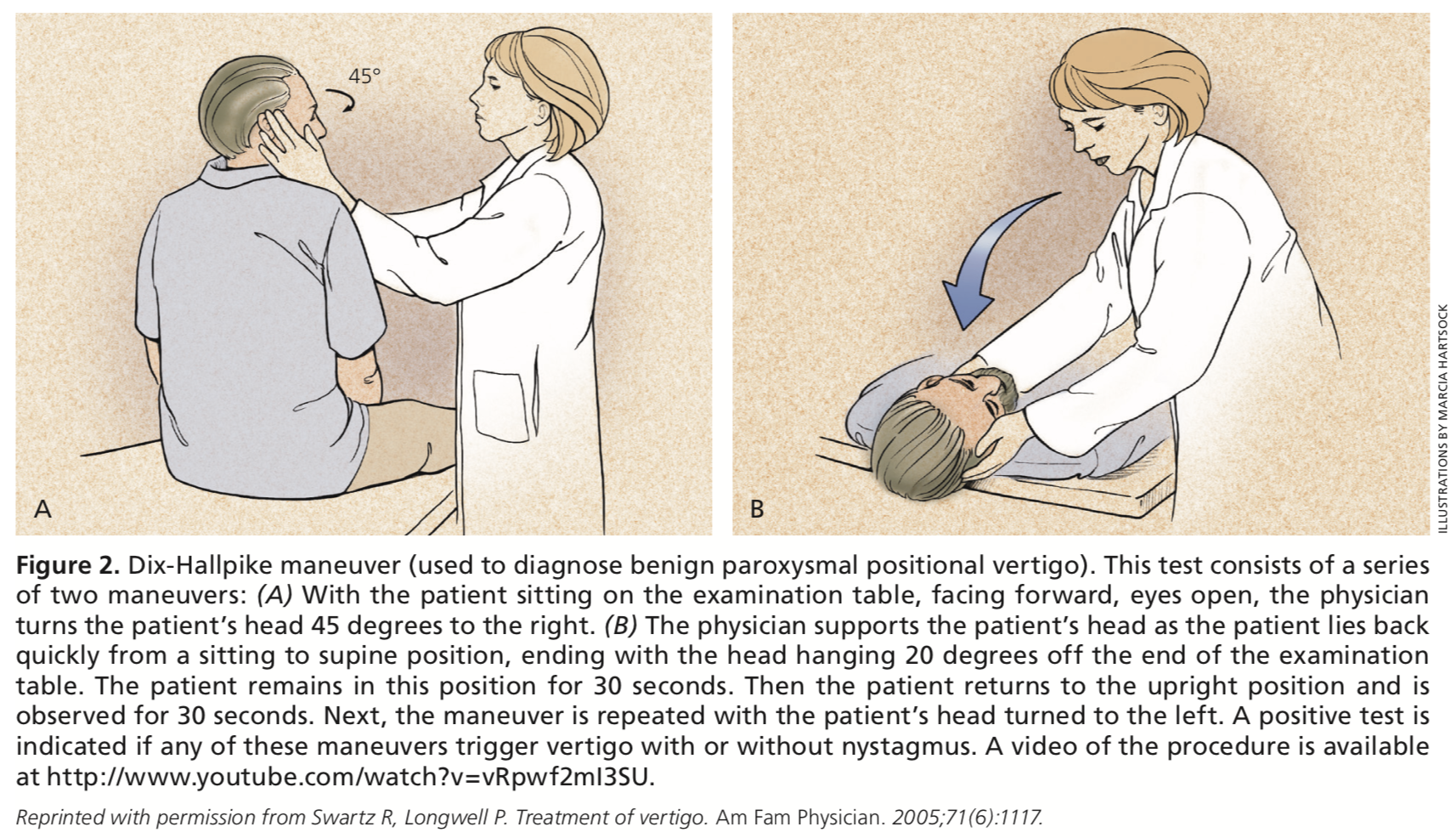
Egy másik fizikális vizsgálat, amelyet a szédülés felmérésekor el kell végezni, a Dix-Hallpike manőver. Ha a manőver során átmeneti felfelé irányuló vagy torziós nystagmus jelentkezik, ez a BPPV diagnosztikája, ha az időzítés és a kiváltó okok összhangban vannak a BPPV-vel. Ha a betegnek pozitív eredményt ad a Dix-Hallpike-teszt, de az időzítés vagy a jellegzetességek nem utalnak BPPV-re, el kell végezni a centrális etiológia vizsgálatát.
A szédüléssel kapcsolatos panaszokkal jelentkező betegek egy részének nincs szüksége laboratóriumi vizsgálatra. A legtöbb betegnek azonban olyan társbetegsége lesz, mint a cukorbetegség, a magas vérnyomás vagy a szívbetegség, ami miatt szükség lehet olyan vizsgálatokra, mint a CBC, a CMP, a TSH, az UA és az EKG. A kórtörténet és a fizikális vizsgálat eredményei alapján megfontolandó egyéb vizsgálatok közé tartozik a vizeletből történő drogszűrés, BNP, magnézium, D-vitamin, B12-vitamin, folsav, echokardiogram, Holter-monitor, carotisartéria-ultrahang vagy szívterheléses vizsgálat.
A szédülés legtöbb esetben nem javallott a rendszeres idegrendszeri képalkotás. Ha azonban a vizsgálat során neurológiai vizsgálati eltérések vagy aszimmetrikus halláscsökkenés mutatkozik, CT-vizsgálatot vagy MRI-t kell végezni a cerebrovaszkuláris betegség felmérésére. Ha szédülés, halláscsökkenés és normális képalkotó eredmények mellett jelentkezik, ez Meniere-kórra utal.
Kíváncsian várjuk a következő cikket, amely a szédülés konkrét diagnózisait és kezelését tárgyalja majd!