- Goal Statement:
- Faculty/Editorial Board:
- Credit Statement:
- Joint-Sponsorship Statement:
- Disclosure Statement:
- 紫外線の基礎知識
- 危険地帯
- 青紫色光の研究
- The Good Side of Blue Light
- Protection from UV and Blue-Violet Light
- Reason to Be Inquisitive
- What We Now Know About AMD
- A Recipe for AMD
- ドルーゼンとAMD
- Managing AMD
- 栄養補助食品
- Preventing and Protecting Against AMD
Goal Statement:
この教育活動では、光が目にどのようにダメージを与えるか、加齢黄斑変性(AMD)との関連性など、光の役割について探ります。
Faculty/Editorial Board:
Mark Dunbar, OD, and Ronald Melton, OD
Credit Statement:
This course is COPE approved for 2 hours of CE credits.Odyssey. COPE IDは40549-PSです。 この承認が再認証のためのCE要件にカウントされるかどうかは、各州のライセンス委員会でご確認ください。
Joint-Sponsorship Statement:
この継続教育コースは、アラバマ大学視力測定学部の共同スポンサーです。
Disclosure Statement:
ダンバー博士は、以下の関係を公表しています。 Allergan Optometric Advisory Panel、Carl Zeiss Meditec Optometric Advisory Board、ArticDx Optometry Advisory Board、Sucampo Pharmaceutical Optometry Advisory Board、Vision Expo Continuing Education Advisory Board East and West: 2005-Present (2005年~現在。 メルトン博士は、アルコン研究所、ボシュロム、ICARE-USA、ジョブソン出版、ニコックスと直接的な財務および/または所有権の利害関係を有していることを明らかにしました。 ここでは、紫外線(UV)とブルーライトについての背景を説明します。 良い光と悪い光
太陽の光には、紫外線とブルーライトが含まれています。 紫外線は非可視光線の一部で、私たちは毎日、太陽の下にいるときに紫外線を浴びています。 紫外線は、私たちの目、特に角膜や水晶体に損傷を与える可能性があります。 紫外線への暴露の累積効果は、白内障の原因となるだけでなく、眼瞼下垂症や翼状片の可能性をもたらすことがあります。
可視光線の一部である青色光は、目の奥深くまで届き、その累積的な影響により網膜に損傷を与える可能性があります。 さらに、特定の波長では、加齢黄斑変性症(AMD)の発症に関与していると言われています1-3。 日中の太陽光に含まれるブルーライトの割合は、平均して25%から30%です。 曇りの日でも、太陽の紫外線の最大80%は雲を通過します。
光もまた、さまざまな機能にとって不可欠なものです。 よく見えるようにする、視力やコントラストをよくする、色を認識する、そして体のさまざまな非視覚的機能を助けるのです。 例えば、光は睡眠と覚醒のサイクルを調整し、記憶や気分、ホルモンのバランスを維持・調整するのに役立っています4、5
紫外線の基礎知識
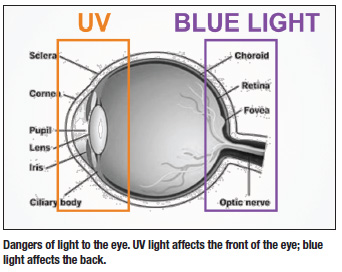
可視光は380nmから780nmの範囲をカバーし、紫外線は可視スペクトルの短い方の端に当たるため人間の目からは見えません。 3つのゾーンに分けられます。 UVA、UVB、UVCです。
UVAは315nmから380nmの間で、紫外線の中で最もダメージが少ないものです。 日焼けは、最もポピュラーな効果的な紫外線照射です。
UVBは280nmから315nmの間で、より多くのエネルギーを持っています。 日常的に浴びていると、よりエネルギーが強く、かなりダメージを受けます。 急性期には日焼けやビタミンAの破壊を引き起こし、より慢性期には皮膚の肥厚やシワ、場合によってはDNAの損傷を引き起こし、メラノーマやその他の皮膚疾患につながる可能性があります。 そのため、UVBへの暴露は身体と目の両方に蓄積されます。
UVC は 100 nm から 280 nm の範囲にあり、紫外線の中で最も生物学的に活性なものです。 短時間の照射で、人体組織に永久的な損傷を与える可能性があります。 幸運なことに、UVCは主に大気圏上層のオゾン層によって吸収されます。
復習になりますが、紫外線は目にダメージを与える相加効果があり、白内障細胞寿命の形成に対する大きな危険因子となる可能性があります。 すべてのブルーライトが悪いわけではないことを忘れず、強調し続けることが重要です。 さらに、ブルーライトは480nmの波長付近で瞳孔の大きさを調節する働きもあります。
危険地帯
場所、季節、時間、ライフスタイルなど多くの環境要因が、紫外線リスクに影響します。 多くの人が信じていることとは逆に、最大量の紫外線が目に届く時間は1年を通して一定ではありません。 具体的には、夏は午前10時から午後2時の間が最も紫外線にさらされますが、冬は午前8時から午前10時、午後2時から午後4時の間にこの最大露出となります。
紫外線は肌にとって危険なように、目にとっても危険なものなのです。 ですから、紫外線のダメージから目を守ることが大切なのです。 紫外線は目の前部に影響を与え(白内障の形成)、ブルーライトは目の後部にダメージを与えます(AMDのリスク)。
最近では、デジタル機器やLEDライト、コンパクト蛍光灯(CFL)など、ブルーライトを多く含む最新の照明の使用が増えています。 CFLは約25%、LEDは約35%の有害なブルーライトを含んでいます。 興味深いことに、白色LEDの温度が低いほど、ブルーライトの割合が高くなります。 そして2020年には、光源全体の90%がLED照明になると言われています。
ベビーブーマーの高齢化に伴い、米国では白内障と黄斑変性の症例が増加しています。 2012年、米国では40歳以上の白内障の患者数は約2,400万人で、これは2000年の数字から19%増加しています6。 黄斑変性症では、2012年に50歳以上の200万人が後期AMDを発症しており6、これは2000年に比べて25%増加している。 2050年には、白内障の人口は5,000万人に達し、一方、AMDは500万人程度になると推定されています7。つまり、人口の高齢化もあり、白内障とAMDの症例は今後30年間で倍増すると予想されています。
AMD に関する視力低下の90%は湿性型に続発しています8。 しかし、視力が9であるAMD患者の80%から90%は、2030年までに630万人の法的盲人となり、毎年50万人の患者が発生すると予測されています。
青紫色光の研究
エシロールは2008年にパリ視覚研究所と提携し、目に最も有害な可視光線の帯を見つけることを指示されました。10 彼らは可視光線を10nmの複数の帯に分割し、それぞれの帯をブタの網膜色素上皮(RPE)細胞に数時間焦点を当てました。 この方法により、網膜とRPE細胞に最も有害な青色光は、415nmから455nmの特定の帯域であることが確認されました。
この研究で発見された青紫色光は、網膜の細胞死を最も多く引き起こす40nm帯の可視光線です。 長い間、私たちの目は、この青紫色光を発するさまざまな光源(太陽、LED照明、CFLなど)にさらされています。 さらに、タブレット端末、テレビ、コンピュータ画面、スマートフォンの使用も加わり、私たちが青紫色光にさらされる機会が増えているのは間違いありません。 この青紫色光の累積的かつ恒常的な暴露は、時間とともに蓄積され、網膜細胞にダメージを与える可能性があり、それは徐々に網膜細胞死を引き起こし、ひいてはAMDにつながる可能性があるのです。
新しい省エネ照明技術(LED、CFLなど)が発する光のレベルは非常に高いです。 例えば、CFLや白色LEDの光、さらには太陽光は、他の青色光スペクトルに比べて高いレベルの青紫色光を放射しています。
The Good Side of Blue Light
すべてのブルーライトが悪いわけではありません。 465nmから495nmの青紫色の光は、視力や瞳孔反射の機能、そして一般的に人間の健康にとって不可欠なものです。 11 つまり、一般的なブルーライトは、体だけでなく視覚にも健康的な影響を与え、このような有益な効果をもたらす傾向があるのは、このブルー・ターコイズ色の光なのです。 不適切な光の照射は、不適切なブルー・ターコイズ・ライトを意味し、サーカディアン生物時計と睡眠/覚醒サイクルを狂わせる可能性があります。
Protection from UV and Blue-Violet Light
有害な青色光線を遮断し、有用な青色光線を透過させて目に入れるにはどうすればよいのでしょうか。 エシロールとパリ視覚研究所は、紫外線だけでなく有害な青紫色光も遮断し、かつ青紫色光や波長の長い光は透過し続ける選択的光フィルターやレンズを見つけるという目標を設定したのです。 これを実現したのが、特許取得済みの選択的ノグレア技術「ライトスキャン」で、3つの大きな特徴があります。 1)有害な青紫色光と紫外線を選択的にカットする、2)青紫色光を含む有益な可視光線を透過させる、3)レンズの優れた透明性を維持するので、色の歪みがなく、優れたクリアネスを得ることができる、です。 レンズの表側は、紫外線だけでなく、青紫色光の約20%をカットし、有害な光線を除去するようになっています。 また、裏面は、レンズの裏面から出る紫外線を中心とした眩しい光から患者さんを守ります。 従来のブルーブロッカーは夕焼けをきれいに見せてくれますが、欲しいのはそれだけではありません。 色の歪みではなく、自然な色であってほしいのです。 従来のブルーブロッカーは、青色光のスペクトルを識別していません。 ただ、青い光をすべて遮断してしまうのです。 この新しいレンズ技術は、ハイクラスの科学者と臨床医による4年にわたる実験室での研究に基づいており、遮断すべき光と透過させるべき光を絞り込むことができる、非常に重要なデータが得られています。 この新しいレンズデザインは、より選択的な光に特化しています。
最も保護が必要なのは誰ですか? オフィスや家庭で白色LEDや蛍光灯に多く触れている人、LEDコンピュータモニターやタブレット、スマートフォンを頻繁に使用する人、AMDのリスクが高い人、特に(家族歴のある人、喫煙者など)です。 多くの企業が、有害な青色光に注目し、それを遮断して健康な青色光を残す方法を研究しています。
Reason to Be Inquisitive
AMDのリスクを持つ患者は、有害な青紫色光から目を守る必要があるとわかっているので、患者に適切に教育できるよう、そこで何が起こっているかを教育的にスピードアップする必要があるのです。 AMDの患者さんを見て、栄養補助食品を勧めるかどうかを判断するだけでなく、患者さんに紫外線だけでなく青紫色光のスペクトルからも保護するように努力しなければなりません。 現在、ブルーブロック技術を提供している光学機器メーカーは、ニコン(SeeCoat Blue)、エシロール(Crizal Prevencia)、PFO Global(iBlu coat)、HOYA(Recharge)、VSP(UNITY BluTech)、Spy Optic Inc.などです。 (ハッピーレンズ)です。 私たちは、日常的に目を保護しているか、黄斑変性症の家族歴はあるか、デジタル機器やコンピュータの前でどれくらいの時間を過ごしているかなどを、患者さんに尋ねる必要があります。 また、紫外線によるダメージから目を守っているかどうかも調べる必要があり、私たちには多くの宿題があります。 このような疑問はすべて、この新しい技術が進化し続けるにつれて、最重要課題になってくるでしょう。
メルトン博士は、シャーロット・アイ・イヤー・ノーズ・&・スロート・アソシエイツP.A.で診療を行っており、インディアナ大学検眼学部とサルス大学検眼学部の非常勤講師を務めています。 また、専門誌や雑誌に眼病やアイケアに関する100以上の記事を執筆・共著し、50以上の臨床研究活動で研究者や共同研究者を務めています。
- Beatty S, Koh HH, Henson D, Boulton M. The role of oxidative stress in the pathogenesis of age-related macular degeneration. Surv Ophthalmol. 2000;45(2)115-134.
- Algvere PV, Marshall J, Seregard S. Age-related maculopathy and the impact of blue light hazard.「加齢黄斑変性とブルーライトハザードの影響」. Acta Ophthalmol Scand. 2006;84(1)4-15.
- Dillon J, Zheng L, Merriam JC, Gaillard ER. 加齢に伴うヒト網膜への光の透過:加齢黄斑変性症に対する可能な示唆。 Exp Eye Res. 2004;79(6)753-759.
- Wooten V. Sunlight and sleep. ディスカバリーフィットと健康。 http:// health.howstuffworks.com/mental-health/sleep/basics/how-to-fall-asleep2.htm から入手可能です。 アクセスした。 2014年1月.
- あなたの体内「体内時計」が睡眠に与える影響. Helpguide.org。 で利用可能。 http://www.helpguide.org/harvard/sleep_cycles_body_clock.htm. アクセス:2013年12月26日 2014年1月.
- アメリカにおける視力問題: Prevalence of Adult Vision Impairment and Age-Related Eye Disease in America, Fifth Edition(アメリカにおける成人の視力障害と加齢性眼疾患の有病率). プリベント・ブラインドネス・アメリカ, 2012. www.preventblindness.org/visionproblems より入手可能。 アクセスはこちら。 2013 年 12 月。
- 国立眼科研究所。 入手先 http://www.nei.nih.gov/eyedata/cataract.asp. Accessed: 2013年12月26日.
- AMD Alliance International. Available at: http://www.amdalliance.org/information_overview_basic_facts.html. Accessed: 2013年12月26日、
- Singerman LJ, Miller DG. AMDの薬理学的治療法。 眼科のレビュー。 2003年10月.
- Smick Kら、ブルーライトハザード。 眼球の健康を維持するための新しい知識、新しいアプローチ。 エシロール・オブ・アメリカ主催のラウンドテーブルの報告。 March 16, 2013, NYC, NY.
- Researchers use blue light to treat sleep disturbances in the elderly. Lighting Research Center. 2005; 4月14日。 Available at: http://www.lrc.rpi.edu/resources/ news/enews/Apr05/general245.html. Accessed: 2014年1月.
What We Now Know About AMD
Mark T. Dunbar, OD
高齢化が進み、眼科医療への需要が高まるでしょう。 それに伴い、加齢黄斑変性症(AMD)の患者さんが増えることが予想されます。 そして、患者さんの9割がドライ型AMDであるにもかかわらず、そのうちの多くの患者さんがウェット型AMDを発症する可能性があるのです。 私は、オプトメトリーがこのような患者さんをモニターし、ケアし、彼らのプライマリーアイケアのプロバイダーとなれる素晴らしい機会だと考えています。 そのためには、患者さんに適切な提案をするだけでなく、いつ紹介すべきかを知る責任も伴います。
A Recipe for AMD
私たちは現在、遺伝がAMDに重要な役割を果たすこと、そして環境やライフスタイルもまた、役割を果たすことを理解しています。 喫煙者はAMDを発症するリスクが16~20倍高いこと、肥満度が高く、食生活が乱れ、紫外線を多く浴びている人はリスクが高いことがわかっています。 しかし、遺伝に支配されないようにするために、私たちができることはたくさんあります。 私たちは、遺伝子検査を行い、AMDを発症するリスクが最も高い患者を高い確率で特定できるだけでなく、湿性型に進行する患者を特定できるまでに進化しました。
視力回復治療が可能になったことは、患者さんにとって喜ばしいことであると同時に、技術の進歩により、これらの患者さんを注意深く観察し、より良いケアをすることができるようになったため、検眼の大きなチャンスでもあると思います。 AMDに対する理解が進むにつれ、私たちはAMDがほとんど “2ヒット理論 “であることを認識しています。 AMDになりやすい悪い遺伝子をもっていても、必ずしも黄斑変性症になるとは限りません。 私が2番煎じと捉えているのは、他の要因です。 喫煙や食生活の乱れ、その他の生活習慣が、さまざまな遺伝子を誘発し、最終的に黄斑変性症を発症させる素因になっているのかもしれません。 また、日光によく当たる地域に住んでいたり、外でよく働いていて、日光から身を守るために必要な予防措置をとっていないという単純な理由もあるかもしれません。
視細胞は光によって一連の電気・化学反応を引き起こし、このプロセスは生まれたときから始まっています。 網膜では、網膜色素上皮(RPE)が、視細胞円板膜の日々のターンオーバーを酵素で再異性化し、視細胞を助けています。 RPEの機能不全の指標は、ドルーゼン、RPE色素の変化、リポフスチンの蓄積として臨床的に確認されています。 特にリポフスチンは、自己蛍光性の高いレチノイドであり、老化したRPEが外節円板膜を完全に消化できない場合に蓄積される。 簡単に言えば、病気の活動性を示すマーカーである。 リポフスチンは、眼底自発蛍光(FAF)イメージングで最も容易に確認することができます。
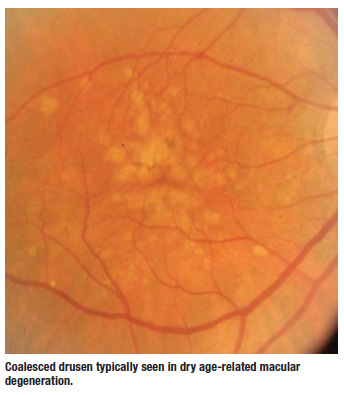
ドルーゼンとAMD
ドルーゼンは、ドライ型AMDの中で最も早く臨床的に発見される特徴である。 RPE基底膜とBruch膜の間に存在する。 硬性ドルーゼンは小さく、石灰化したような外観を呈することがあるが、軟性ドルーゼンは大きく、境界が不明瞭である。 軟性ドルーゼンは大きく、境界が不明瞭で、時には合体して小さな漿液性剥離のような状態になることもあります。 これらは私が最も心配するものです。 これらの患者さんを臨床的に見るとき、私はいつも、液体、網膜下出血、滲出液、網膜の隆起があるかどうかを自問するようにしています。これは、患者さんがドライ型AMDからウェット型AMDに進行している可能性を示す赤い印です。 このことは、特に視力が良好な患者さんでは網膜の変化が非常に微小であるため、黄斑部を三次元的に観察することの重要性を物語っています。 黄斑部を立体的に観察することで、進行した患者さんを示すこれらの微妙な変化を発見することができます。 幸いなことに、OCT 画像の時代には、このような初期の変化 を見つけることがはるかに容易になっています。 臨床医として、自分の臨床能力やスキルに頼る必要はなく、患者さんによっては、それだけでは十分でない場合もあります。 すでに述べたような初期の変化を拾い上げるために、OCT撮影が絶対に必要な場合があります。 OCTを使用することで、早期の診断が可能となり、その結果、より良い、より適切な紹介を行うことができます。
地理的萎縮(GA)は、ドライ型AMDの中でもあまり一般的ではないタイプです。 これまで治療法がなかったため、これらの患者さんのモニタリングには無力でした。
Managing AMD
現在利用可能な治療法は、AMDの管理および治療方法に革命をもたらしました。 実際、これ以上、黄斑変性症が失明の主な原因ではないと主張する人もいます。 今日の治療法のおかげで、多くの患者さんが視力を向上させ、その結果、読書や車の運転など重要な仕事ができるようになり、生活の質が向上しています。
欠点は、患者さんの状態によっては、毎月注射が必要になることです。 しかし、これらの薬剤の注射を受けた患者を見たことがあれば、通常、患者が注射によく耐え、治療成績が非常に良いことを知っているはずです。
従来の治療はさておき、AMDの管理に対する他のアプローチについてはいかがでしょうか? ライフスタイルを変えることで、違いが出てくるのでしょうか? 黄斑変性症の発症を防ぐことはできるのでしょうか? 糖尿病や高血圧など、他の病気でも予防できることが分かっているので、AMDに限って言えば、妥当な質問と言えるでしょう。 確かに、私たちは患者さんと禁煙について話すことができますが、食事や栄養面での推奨はどうでしょうか。
栄養補助食品
国立眼病研究所は1990年代、加齢性眼疾患研究(AREDS)で栄養補助食品の効果について研究しました2。 AREDSでは、AMDと白内障の臨床経過、予後、危険因子を評価し、AMDの進行に対する抗酸化剤と亜鉛の薬理学的用量、水晶体混濁の発生と進行に対する抗酸化剤の効果を(無作為臨床試験で)評価している。 3
最初のAREDS研究の時点では、カロテノイドのルテインとゼアキサンチンはありませんでしたが、ベータカロチンはありましたので、これが研究対象となりました。 では、ルテインやゼアキサンチンというカロテノイドを、ビートカロチンに代えてみたらどうでしょう。 黄斑部には、この2つのカロテノイドとメソゼアキサンチンが多く含まれていることを考えると、そう考えるのが自然でしょう。 AREDS2では、ベータカロチンの代わりにルテインとゼアキサンチンを用い、AMDの進行にどのような影響を及ぼすかを検討しました。 この研究のポイントは、ルテインとゼアキサンチン、およびオメガ3脂肪酸を単独で、または他の栄養素と組み合わせて摂取することで、黄斑変性症の進行を遅らせる効果があるかどうかを、無作為化比較臨床試験で明らかにすることでした。
AREDS2は、進行性AMDのリスクが高い50歳から85歳の患者4,000人を、プラセボ(AREDSオリジナルのサプリメント)、ルテインとゼアキサンチンのみ、脂肪酸のみ、ルテインとゼアキサンチンと脂肪酸の4群のいずれかに無作為に分けました4。 他の研究とは異なり、AREDS2は、AMDでない人や初期の黄斑変性症患者ではなく、中・高度の黄斑変性症患者を対象としています。
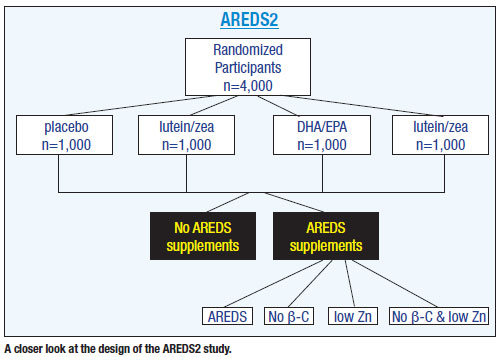
AREDS2のプラセボ群は、オリジナルのAREDS試験でβカロチン、亜鉛、ビタミンA、Cなどを投与した患者さんから構成されています。
AREDS2では、オリジナルのAREDS処方にルテインとゼアキサンチンの追加、オメガ3の追加、またはその2つの組み合わせで、リスクが元の25%より低くなるか、またはそれ以上低くなるかどうかを調べることを目的としたものでした。
二次解析では、ルテイン+ゼアキサンチン無添加の場合と比較して、進行性AMDへの進行が10%減少したことがわかりました(元の25%には加えていません)。 また、ベータカロテンの代わりにルテイン+ゼアキサンチンを配合したAREDSサプリメントを摂取した被験者では、オリジナルのAREDSサプリメントと比較して、進行性AMDへの進行が18%減少していました。 さらに、食事によるルテインとゼアキサンチンの摂取量が最も少ない五分位値では、進行性AMDへの進行が26%減少することが確認されました。
この研究では、ルテインとゼアキサンチンはβ-カロテンが行う以上の利益を追加しなかったと結論付けています。 しかし、β-カロテンを摂取していた喫煙者(または過去に喫煙していた人)では肺がんのリスクが高いため、ルテインとゼアキサンチンがより安全な代替品になると思われます。
Preventing and Protecting Against AMD
特にドライ型AMDの治療法を見ると、栄養療法はリスクを減らすことが示されている唯一の治療法です。 確かに、ライフスタイルの変化は有益です。ですから、環境やライフスタイルの変化の可能性を認識し、栄養や食事、禁煙について話し、特に、これらの変化が起こる前に紫外線や高エネルギー可視光の有害な影響をブロックする特定のレンズタイプを推奨することが、一次および二次医療眼科医療従事者としての私たちの役割であると考えています」
ダンバー博士はマイアミ大学バスコム パーマー アイ研究所で検眼サービス部長と検眼研修指導医として働いています。 彼は多くの論文を執筆しており、Review of Optometryの月刊コラム「Retina Quiz」のライターでもある。 加齢黄斑変性症の修正可能なリスクファクター。 ページ15-22。 で。 A.C. Ho and C.D. Regillo (eds.), Age-related Macular Degeneration Diagnosis and Treatment, 15 DOI 10.1007/978-1-4614-0125-4_2, © Springer Science+Business Media, LLC 2011. で利用可能です。 http://www.springer. com/978-1-4614-0124-7. Accessed: 2014年1月.