Abstract
Achtergrond: Psychische stoornissen kunnen invloed hebben op de functionele uitkomst na pols- en handchirurgie, en deze aandoening moet niet worden onderschat.
Doelstellingen: Het doel van dit artikel is om één exemplarisch geval te beschrijven waarin een tussentijdse slechte functionele uitkomst niet berustte op chirurgisch falen.
Methodieken: Een 40-jarige vrouw presenteerde zich met een linker niet-traumatische extensor carpi ulnaris pees luxatie primair behandeld door chirurgische reparatie van de fibro-osseous tunnel gebruikmakend van het extensor retinaculum. Het vroege functionele resultaat met betrekking tot supinatie van haar onderarm was slecht, waardoor revisiechirurgie nodig was, maar een chirurgisch falen kon worden uitgesloten. Daarom moest een psychologische stoornis worden geopperd.
Resultaten en conclusie: Om deze kritieke situatie te beheersen, werd een bijeenkomst gehouden met de chirurg, de patiënte en de fysio- en ergotherapeuten. De specifieke Feldenkrais-methode voor revalidatie werd toegepast, wat uiteindelijk resulteerde in een uitstekend functioneel resultaat. Alvorens echter een psychologische stoornis als mogelijke oorzaak voor een slecht functioneel resultaat te suggereren, moet een chirurgisch falen in elk geval worden uitgesloten met revisiechirurgie (d.w.z. “second look”).
Key words
extensor carpi ulnaris, luxatie, chirurgische reparatie, functionele uitkomst, psychologische stoornis, revalidatie, feldenkrais-methode
Afkortingen
ECU: Extensor carpi ulnaris; CRPS: Chronisch regionaal pijnsyndroom
Inleiding
De extensor carpi ulnaris pees ontspringt aan de laterale epicondylus van het opperarmbeen en het dorsale oppervlak van de ellepijp, gaat door de groef dorsaal aan de caput ulnaris binnen een fibro-osseous tunnel van extensor retinaculum (6e compartiment) (Figuur 1A), heeft een eigen pees subsheath voor zijn stabilisatie daar, en insereert op de basis van het 5e metacarpale mediaal gehoekt naar zijn positie in de groef van caput ulnaris.
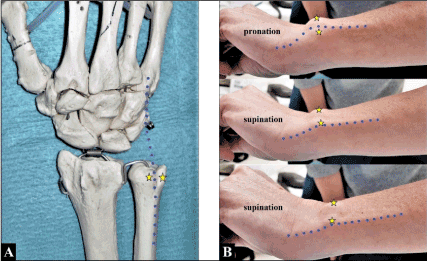
Figuur 1. (A) De anatomische relatie van de ECU pees (blauwe puntige lijn) tot de groef dorsaal van de caput ulnaris (gele sterretjes). (B) De ECU pees (blauwe puntige lijn) luxeert ulnar- en palmairwaarts uit over de ulnaire rand van zijn groef (gele sterren) bij het draaien van de onderarm van de patiënt van pronatie naar supinatie (zie ook de video van de patiënt in het aanvullend materiaal). Merk op dat de ECU pees een mediale hoek maakt naar zijn insertie aan de basis van het 5de metacarpaal wanneer de onderarm in pronatie wordt gehouden (d.w.z. ontspannen is), terwijl in supinatie de ECU pees maximaal gespannen is als predisponerende factor voor zijn luxatie
ECU pees luxatie uit zijn groef is ongewoon en kan veroorzaakt worden door een blessure of door chronische tendinopathie / tenosynovitis die vervolgens leidt tot insufficiëntie of disruptie van zijn pees subsheath vergezeld van elongatie van het extensor retinaculum. Chirurgische behandeling wordt aangewezen wanneer conservatieve behandeling (spalking) heeft gefaald, maar alle chirurgische ingrepen zijn niet vrij van complicaties. Wij presenteren één gecompliceerd beloop na chirurgische behandeling dat niet berustte op chirurgisch falen maar op een specifieke aandoening van chronisch regionaal pijnsyndroom (CRPS) type I.
Zaakpresentatie
Een 40-jarige magere vrouw (lengte: 1,75 m, lichaamsgewicht: 64 kg) meldde al jaren pijnlijke knak aan haar linker ulnaire kop bij het draaien van de onderarm. Een echt letsel was haar in het verleden niet herinnerd, maar over het algemeen heeft zij hypermobiele gewrichten. Bij klinisch onderzoek kon een luxatie van de ECU pees ulnar- en palmair naar buiten over de ulnaire rand van zijn groef worden uitgelokt bij het draaien van haar onderarm van pronatie naar supinatie (Figuur 1B, Preoperatieve video van de patiënte – aanvullend materiaal). Chirurgische revisie werd ontdekt door ons.
Dorsale chirurgische incisie werd gedaan typisch aan de linker ulnaire kop en distale ulna. Na incisie van het gemarkeerde verlengde extensor retinaculum (6e dorsale compartiment) konden we niet langer een voldoende ECU pees subsheath zien, en de luxatie van de ECU pees in ulnaire en palmaire richting kon worden bevestigd bij het draaien van de onderarm van pronatie naar supinatie (figuur 2A). Het 6e compartiment werd gereconstrueerd met het bijeenbrengen van het extensor retinaculum dat zowel aan de ulnaire als aan de radiale rand van de groef werd gefixeerd met behulp van twee titanium microanchors. Daarna werd de ECU pees weer voldoende gestabiliseerd in zijn groef (Figuur 2B). Primaire wondsluiting werd gedaan, en de gehele linkerarm werd geïmmobiliseerd in een gipsspalk (suggestie voor vijf weken). De wondgenezing verliep zonder problemen.
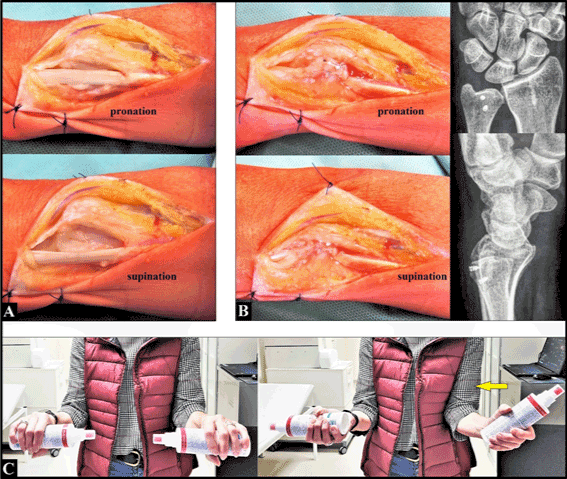
Figuur 2. (A) Intra-operatief, kon de ECU pees luxatie over de ulnaire rand van zijn groef worden bevestigd bij het draaien van de onderarm van pronatie naar supinatie. (B) Intra- en postoperatief kon de ECU pees voldoende gestabiliseerd worden in zijn groef gebruik makend van het extensor retinaculum. Let op de correct intra-osseus geplaatste twee microanchors aan het ulnaire hoofd. (C) Drie maanden postoperatief was er een duidelijke beperking van de supinatie, en de patiënte trachtte het verlies van functie te compenseren met adductie en externe rotatie in haar schoudergewricht (gele pijl)
Drie weken na de operatie was de supinatie van de linker onderarm volledig pijnlijk beperkt. Daarom werd de gipsspalk volledig verwijderd en werd fysiotherapie gestart. Drie maanden na de operatie was er echter nog steeds een duidelijke pijnlijke beperking van de supinatie, en de patiënte probeerde haar verlies van supinatie te compenseren door adductie en externe rotatie van de arm in haar schoudergewricht (Figuur 2C). Vandaar dat revisiechirurgie door ons werd vastgesteld. Opgemerkt werd dat er geen lokale zwelling en hyperthermie was, en de patiënte meldde “angst dat ze haar dagtaak zou kunnen verliezen”.
Revisiechirurgie werd uitgevoerd in subaxillaire plexusanesthesie. Vóór de chirurgische incisie werd een gesloten mobilisatie uitgevoerd, daarna kon een bijna volledig herstel van de supinatie van de onderarm worden bereikt (figuur 3A). De chirurgische incisie werd uitgevoerd via de reeds bestaande benadering. We zagen een voldoende voorheen gereconstrueerd 6e compartiment in de afwezigheid van enige (sub)luxatie tendensen van de ECU pees, en de ECU pees toonde een uitstekend glijden door zijn fibro-osseuze tunnel met een volledig herstel van pronatie en supinatie (Figuur 3 B-C).
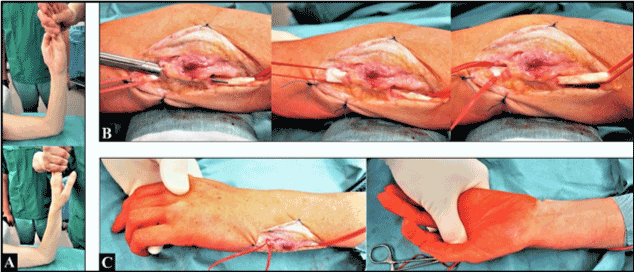
Figuur 3. (A) Onder de voorwaarde van subaxillar plexus anesthesie vóór revisiechirurgie: let op de volledige pronatie en bijna volledige supinatie. (B) Revisiechirurgie: de voorheen gereconstrueerde fibro-osseuze tunnel was niet te strak, en de ECU pees vertoonde een uitstekende glijding. (C) Aan het einde van de revisiechirurgie: volledige pronatie en supinatie zonder passieve belemmeringen in de mobiliteit
Drie weken na de revisiechirurgie was de supinatie echter weer volledig beperkt, gepaard gaande met een uitgesproken spierspanning aan de onderarm (Figuur 4A), en de patiënt meldde subjectief: “mijn linkerarm is niet langer een stuk van mij”. Daarom werd een bijeenkomst gehouden met de chirurg, de patiënt en de fysio- en ergotherapeuten waarin de specifieke Feldenkrais-methode werd aangegeven. Zes maanden na de eerste operatie (d.w.z. drie maanden na de revisiechirurgie) was de patiënte zeer tevreden over haar resultaat, dat gepaard ging met een volledig herstel van pronatie en supinatie (figuur 4B). De patiënte kon haar oorspronkelijke beroep als handarbeidster in de vervaardiging van orthesen weer volledig uitoefenen.
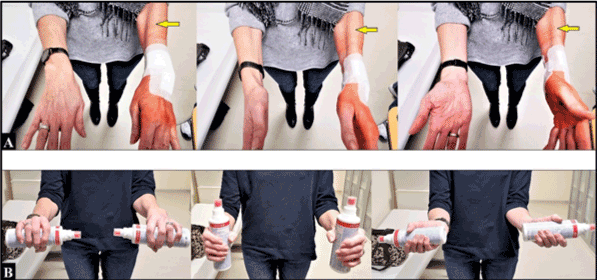
Figuur 4. (A) Drie weken na de revisiechirurgie: supinatie was weer volledig beperkt. Let op de duidelijke aanspanning van de musculus brachioradialis (gele pijlen) in vergelijking met de niet-gekwetste rechter onderarm. (B) Drie maanden na toepassing van de Feldenkrais methode: volledig herstel van supinatie van de onderarm
Discussie
ECU pees luxatie, voornamelijk waargenomen over de ulnaire rand van zijn groef in ulnaire en palmaire richting, is een zeldzame aandoening en kan vaak over het hoofd worden gezien of verkeerd worden gediagnosticeerd. De reden voor deze aandoening is dat de ECU pees een mediale hoek maakt aan de pols alvorens aan te sluiten aan de basis van het 5de metacarpaal. De hoek wordt scherper wanneer de onderarm in supinatie is en de pols in ulnaire deviatie. In deze positie is de ECU pees maximaal gespannen en is geneigd tot (sub)luxatie indien de subschede die hem bevat incompetent is, terwijl in pronatie de ECU pees een ontspannen traject aanneemt naar zijn insertie en minimale kracht op de subschede veroorzaakt (Figuur 1B) . Daarom moet het klinisch onderzoek in elk geval onder dynamische omstandigheden worden verricht (Figuur 1B, Preoperatieve video van de patiënt – aanvullend materiaal). Een ecu peesluxatie kan ook gediagnosticeerd worden met de zogenaamde “ijsschep test” waarbij de patiënt de pols beweegt van pronatie-ulnar deviatie naar flexie-ulnar deviatie en tenslotte naar flexie-supinatie tegen weerstand en directe palpatie van de pees door de onderzoeker . ECU pees(sub)luxaties worden ingedeeld in drie subtypes: (A) de fibro-osseuze schede is ontwricht aan de ulnaire zijde en de pees kan onder de fibro-osseuze schede liggen, (B) de schede is ontwricht van de radiale wand en de pees kan er overheen liggen en genezing verhinderen, en (C) de pees disloceert in een valse pouch gevormd door strippen van het periosteum van de ulna .
Traumatische ECU pees luxatie, hetzij door direct trauma of door acute / repetitieve rotatie letsels aan de pols, wordt voornamelijk waargenomen bij professionele atleten zoals bij water-polo spelers, tennissers, en golfers aan de dominante zijde . Predisponerende factoren voor niet-traumatische ECU (sub)luxatie kunnen zijn aangeboren afplatting van de groef aan de ulnaire kop en/of aangeboren of vereiste verminderde mechanische eigenschappen van de peesschede ten gevolge van chronische overbelasting bijvoorbeeld in reeds bestaande hypermobiele gewrichten (d.w.z. hyperlaxiteit), hetgeen vergelijkbaar is met peroneuspees luxatie (Figuren 5 A-B) . Chirurgische reconstructie omvat verschillende opties: een directe herstelling is mogelijk in acute letsels wanneer de peesschede onderbroken is aan de radiale rand terwijl het gebruik van het retinaculum extensor (slings, strips, pedicled of vrije flappen) wordt aanbevolen in geval van een ulnaire ontwrichting , en het verdiepen van de groef wat ook vergelijkbaar is voor de chirurgische behandeling van peroneus (sub)luxatie (Figuren 6 A-D) . Het verdiepen van de groef ter hoogte van de caput ulnaris blijft echter controversieel, het kan gevolgd worden door recidiverende subluxatie of randfracturen . Een andere benadering voor chirurgische behandeling van chronische tendinopathie met of zonder subluxatie is verlenging van de ECU pees om de krachten op de subsheath tijdens supinatie te verminderen . Postoperatieve zorg dient in het algemeen fysische en/of ergotherapie te omvatten om bevredigende functionele resultaten te bereiken .
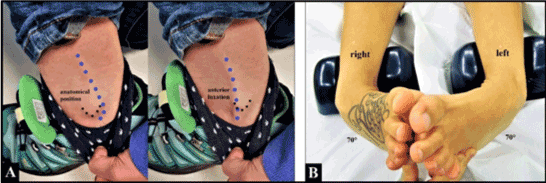
Figuur 5 (Voorbeeld van linker peroneuspees luxatie, 36-jarige vrouw, indirect rotatieletsel van het onderbeen tegen de enkel tijdens een abrupt snowboard stopmanoeuvre, fysiotherapeut van beroep). (A) De voorste peroneuspees luxatie (blauwe puntige lijnen) uit over de ventrale rand van zijn groef aan de laterale malleolus (zwarte punten) kon door de patiënte uitgelokt worden bij het abrupt stoppen van haar snelle gang. (B) Hyperlaxiteit in beide enkelgewrichten van deze patiënte moet beschouwd worden als predisponerende factor voor peroneuspees luxatie
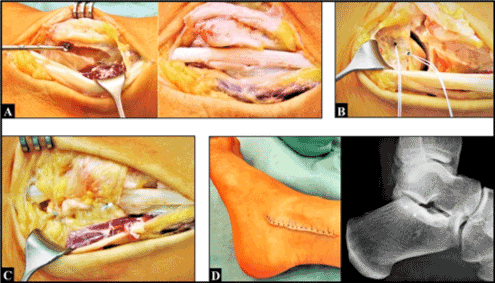
Figuur 6 (Zelfde patiënte als in Figuren 5 A-B). (A) Verdiepen van de peroneuspeesgroef ter hoogte van de laterale malleolus met een ronde braam. (B) Plaatsing van twee microankers in de calcaneus voor reconstructie van het retinaculum van de peroneuspees. (C) Voldoende gereconstrueerde fibro-osseuze tunnel voor de peroneuspees. (C) Het verdere verloop was onbewogen, let op de correct intraossaal geplaatste twee microanchors aan de calcaneus grenzend aan het onderste spronggewricht.
De chirurgische reconstructie van de fibro-osseuze tunnel met gebruikmaking van het retinaculum extensor is echter niet vrij van problemen. Uit de lange-termijn resultaten bleek dat ongeveer een derde van de patiënten complicaties ontwikkelden zoals letsel van de sensorische takken van de dorsale nervus ulnaris, en stijfheid of stenoserende ecu tendinitis wanneer de reparatie van de fibro-osseus tunnel te strak was . Bij onze patiënte kon dit laatste worden uitgesloten in het kader van onze revisie-operatie. Daarom moest de uitgesproken spierspanning die resulteerde in een volledige beperking van de supinatie van de onderarm worden voorgesteld als een specifieke conditie van CRPS type I.
Slechte uitkomst of ontwikkeling van CRPS type I gebaseerd op psychologische factoren (angst, depressie, of catastrofaal denken) met vrouwelijk overwicht na pols en handchirurgie in afwezigheid van chirurgische mislukkingen is een zorg en onvoorspelbaar . Bij onze patiënte waren psychologische factoren waarschijnlijk de belangrijkste oorzaken van de tussentijdse slechte functionele uitkomst (“angst dat ze haar dagtaak zou kunnen verliezen”, “mijn linkerarm is niet langer een stuk van mij”). Daarom was de geïnitieerde vergadering met de chirurg, de patiënte en de fysio- en ergotherapeuten absoluut noodzakelijk om deze kritieke situatie te beheersen.
De Feldenkrais methode, door ons ontdekt, is genoemd naar haar grondlegger de Israëlische natuurkundige, ingenieur, en leraar zelfverdedigingstechnieken (judo, jiu jitsu, krav maga) met belangstelling voor alternatieve geneeskunde en neuropsychologie Dr. Moshe Feldenkrais (1904-1984), en wordt beschreven als een methode van bewegingsgerelateerd somatisch leren (“leren hoe te leren”) . Deze methode wordt op grote schaal toegepast op medisch, atletisch, pedagogisch, en artistiek gebied. Ze is gebaseerd op het feit dat we via beweging interageren met de hersenen en ze stimuleren om nieuwe patronen te vormen. We gebruiken beweging in de Feldenkrais-methode, maar in tegenstelling tot veel andere methoden, gebruiken we die niet met de bedoeling om spieren te rekken of te trainen, maar om veranderingen in de hersenen teweeg te brengen. Er is een natuurlijke drang voor de hersenen om zich te ontwikkelen en om preciezer, effectiever en adequater met de omgeving om te gaan. Dit natuurlijke proces is tegenwoordig steeds meer bekend onder de term neuroplasticiteit: het vermogen van de hersenen om op elk moment nieuwe verbindingen aan te leggen – haar eigenlijke taak gedurende een heel leven. Sommige case reports onthulden klinische verbeteringen in spierstijfheid, herstel van handfunctie, en het bespelen van instrumenten .
Conclusie
Wij presenteren één gecompliceerd beloop na chirurgische reparatie van een ECU pees luxatie dat niet berustte op een chirurgisch falen. Bij deze aandoeningen moet rekening worden gehouden met psychische stoornissen die met een interdisciplinaire aanpak kunnen worden behandeld.
Funding
None.
Conflicts of interest
De auteurs verklaren geen belangenconflict, financieel of anderszins.
Acknowledgements
De auteurs willen de fysiotherapeuten en ergotherapeuten bedanken voor hun uitstekende ondersteuning bij de behandeling van onze patiënt.
Aanvullend materiaal
Aanvullend materiaal (preoperatieve video van de patiënt) is beschikbaar op de website van de uitgever, samen met het gepubliceerde artikel.
- Fisch R, Meals C, Meals R (2020) Effectiviteit van extensor carpi ulnaris peesverlenging bij de behandeling van vier patiënten met tendinopathie. J Hand Surg Eur Vol 45: 88-90.
- MacLennan AJ, Nemechek NM, Waitayawinyu T, Trumble TE (2008) Diagnosis and anatomic reconstruction of extensor carpi ulnaris subluxation. J Hand Surg Am 33: 59-64.
- Ruchelsman DE, Vitale MA (2016) Extensor Carpi Ulnaris Subsheath Reconstruction. J Hand Surg Am 41: e433-e439.
- Taleisnik J, Gelberman RH, Miller BW, Szabo RM (1984) The extensor retinaculum of the wrist. J Hand Surg Am 9: 495-501.
- Spinner M, Kaplan EB (1970) Extensor carpi ulnaris. Its relationship to the stability of the distal radio-ulnar joint. Clin Orthop Relat Res 68: 124-129.
- Ng CY, Hayton MJ (2013) Ice cream scoop test: a novel clinical test to diagnose extensor carpi ulnaris instability. J Hand Surg Eur Vol 38: 569-570.
- Inoue G, Tamura Y (1998) Recurrent dislocation of the extensor carpi ulnaris tendon. Br J Sports Med 32: 172-174.
- Inoue G, Tamura Y (2001) Chirurgische behandeling van recidiverende dislocatie van de extensor carpi ulnaris pees. J Hand Surg Am 26: 556-559.
- Stathopoulos IP, Raptis K, Ballas EG, Spyridonos SP (2016) Recidiverende dislocatie van de extensor carpi ulnaris pees bij een waterpolo-atleet. Trauma Mon 21: e19551.
- Pratt RK, Hoy GA, Bass Franzcr C (2004) Extensor Carpi Ulnaris Subluxation or Dislocation? Ultrasound Measurement of Tendon Excursion and Normal Values. Hand Surg 9: 137-143.
- Montalvan B, Parier J, Brasseur JL, Le Viet D, Drape JL (2006) Extensor carpi ulnaris injuries in tennis players: a study of 28 cases. Br J Sports Med 40: 424-429.
- Neubert M, Steinbrück K (1991) Dislocatie van de peroneuspees–klinische aspecten en therapie. Sportverletz Sportschaden 5: 175-177.
- Verhiel SHWL, Özkan S, Chen NC, Jupiter JB (2020) Long-Term Outcomes After Extensor Carpi Ulnaris Subsheath Reconstruction With Extensor Retinaculum. Tech Hand Up Extrem Surg 24: 2-6.
- Allende C, Le Viet D (2005) Extensor carpi ulnaris problems at the wrist–classification, surgical treatment and results. J Hand Surg Br 30: 265-272.
- Cift H, Ozkan K, Söylemez S, Ozkan FU, Cift HB (2012) Ulnar-sided pain due to extensor carpi ulnaris tendon subluxation: a case report. J Med Case Rep 6: 394.
- Iorio ML, Huang JI (2014) Extensor carpi ulnaris subluxatie. J Hand Surg Am 39: 1400-1402.
- Davda K, Malhotra K, O’Donnell P, Singh D, Cullen N (2017) Peroneuspeesaandoeningen. EFORT Open Rev 2: 281-292.
- Graham TJ (2012) Pathologieën van de extensor carpi ulnaris (ECU) pees en zijn investeringen in de atleet. Hand Clin 28: 345-356.
- Puri SK, Morse KW, Hearns KA, Carlson MG (2017) A Biomechanical Comparison of Extensor Carpi Ulnaris Subsheath Reconstruction Techniques. J Hand Surg Am 42: 837.e1-837.e7.
- Hirsch, U, Zobel J (2018) . Rehabilitation (Stuttg) 57: 201-217.
- Shah RF, Zhang S, Li K, Baker L, Sox-Harris A, Kamal RN (2019) Physical and Occupational Therapy Use and Cost After Common Hand Procedures. J Hand Surg Am pii: S0363-5023(19)31390-1395.
- Teunis T, Bot AG, Thornton ER, Ring D (2015) Catastrophic Thinking Is Associated With Finger Stiffness After Distal Radius Fracture Surgery. J Orthop Trauma 29: e414-420.
- Sandroni P, Benrud-Larson LM, McClelland RL, Low PA (2003) Complex regionaal pijnsyndroom type I: incidentie en prevalentie in Olmsted county, a population-based study. Pijn 103: 199-207.
- de Mos M, de Bruijn AG, Huygen FJ, Dieleman JP, Stricker BH, Sturkenboom MC (2007) The incidence of complex regional pain syndrome: a population-based study. Pijn 129: 12-20.
- Crijns TJ, van der Gronde BATD, Ring D, Leung N (2018) Complex regionaal pijnsyndroom na distale radiusfractuur komt weinig voor en is vaak geassocieerd met fibromyalgie. Clin Orthop Relat Res 476: 744-750.
- Calfee R, Chu J, Sorensen A, Martens E, Elfar J (2015) What Is the Impact of Comorbidities on Self-rated Hand Function in Patients With Symptomatic Trapeziometacarpal Arthritis? Clin Orthop Relat Res 473: 3477-3483.
- Hoogendam L, van der Oest MJW, Tsehaie J, Wouters RM, Vermeulen GM, et al. (2019) Psychological factors are more strongly associated with pain than radiographic severity in non-invasively treated first carpometacarpal osteoarthritis. Disabil Rehabil Nov 8: 1-6.
- Ottenhoff JSE, Teunis T, Janssen SJ, Mink van der Molen AB, Ring D (2020) Variation in Offer of Operative Treatment to Patients With Trapeziometacarpal Osteoarthritis. J Hand Surg Am 45: 123-130.e1.
- Cheng H, Novak CB, Veillette C, von Schroeder HP (2020) Influence of psychological factors on patient-reported upper extremity disability. J Hand Surg Eur Vol 45: 71-76.
- Jerosch-Herold C, Houghton J, Blake J, Shaikh A, Wilson EC, Shepstone L (2017) Associatie van psychologische distress, kwaliteit van leven en kosten met de ernst van het carpaal tunnel syndroom: een cross-sectionele analyse van het PALMS cohort. BMJ Open 7: e017732.
- Khan F, Shehna A, Ramesh S, Sandhya KS, Paul R (2017) Subjectieve symptomen van carpaal tunnelsyndroom correleren meer met psychologische factoren dan elektrofysiologische ernst. Ann Indian Acad Neurol 20: 69-72.
- Weis T, Boeckstyns ME (2009) The clenched fist syndrome: a presentation of eight cases and an analysis of the medicolegal aspects in Denmark. J Hand Surg Eur Vol 34: 374-378.
- Ohry A, Tsafrir J (2000) David Ben-Gurion, Moshe Feldenkrais en Raymond Arthur Dart. Isr Med Assoc J 2: 66-67.
- Palmer CF (2017) Feldenkrais Movement Lessons Improve Older Adults’ Awareness, Comfort, and Function. Gerontol Geriatr Med 3: 2333721417724014.
- Brummer M, Walach H, Schmidt S (2018) Feldenkrais ‘Functional Integration’ Increases Body Contact Surface in the Supine Position: A Randomized-Controlled Experimental Study. Front Psychol 9: 2023.
- Ives JC, Shelley GA (1998) The Feldenkrais Method® in rehabilitation: a review. Werk 11: 75-90.