John J Chen, MD, PhD; Angela R McAllister, MD; Elliott H Sohn, MD
17 de fevereiro de 2014
Queixas de ladrão: Diminuição da visão e escotoma central em ambos os olhos (OU)
História da Doença Presente: O paciente é um homem de 43 anos de idade que apresentou diminuição da visão e um escotoma OU central nos últimos 10 anos, que tem vindo a piorar progressivamente. Ele descreve a visão como tendo uma mancha embaçada no centro de sua visão bilateralmente. O paciente viu um optometrista há dois anos e não pôde ser refraído melhor do que 20/40 em nenhum dos olhos. O paciente teve fotópsias intermitentes em ambos os olhos durante os últimos dois anos. Ele nega as bóias flutuantes.
História Ocular passada: Nenhum
História Médica Passada: Depressão
Medicamentos: sertralina, óleo de peixe
Allergias: Nenhuma
História da família: Não-contributivo
História social: O paciente trabalha como um chef. Ele não fuma nem bebe álcool.
Revisão dos sistemas: Todos negativos excepto HPI
Exame circular
Acuidade visual
- Ponto direito (OD): 20/60
- Ponto esquerdo (OS): 20/60
Pupilas: 5→3, sem OU RAPD
Movimentos extra-oculares: OU completo
Campos visuais de confronto: OU Cheio
Pressão intra-ocular:
- OD: 21 mmHg
- OS: 19 mmHg
Externo
Exame da lâmpada acesa
- Luz/Luz Normal OU
- Conjunctiva/Sclera: Normal OU
- Cornea: Clear OU
- Câmara Anterior: Profunda e silenciosa OU
- Iris: Normal OU
- Lente: Clara OU
- Vitreous: Normal OU
>
>
>
>
>
Exame do fundo dilatado
Os nervos ópticos têm uma razão cup-to-disc de 0,2 OU. A mácula de ambos os olhos tem um brilho acinzentado com cristais superficiais, vênulas de ângulo reto e vasos telangiectásicos que são mais proeminentes temporalmente. Os vasos e a retina periférica são OU normais. Não há descolamento vítreo posterior (Figura 1).
Testes auxiliares
Fundus fotos demonstram um brilho acinzentado com cristais superficiais, vênulas de ângulo reto, e vasos telangiectásicos que são mais proeminentes temporalmente na mácula dos olhos direito (A) e esquerdo (B) (Figura 1).
Angiografia de fluoresceína (FA) demonstra vasos telangiectásicos em torno dos fetos mais proeminentes temporalmente com fuga OU (Figura 2).
A tomografia de coerência óptica de domínio espectral (OCT) demonstra pequenas cavidades cistóides em ambos os olhos direito (A) e esquerdo (B). A espessura macular central é de 331 microns OD e 320 microns OS (Figura 3).
Autofluorescência mostra um leve aumento na autofluorescência na região foveal dos olhos direito (A) e esquerdo (B) (Figura 4).
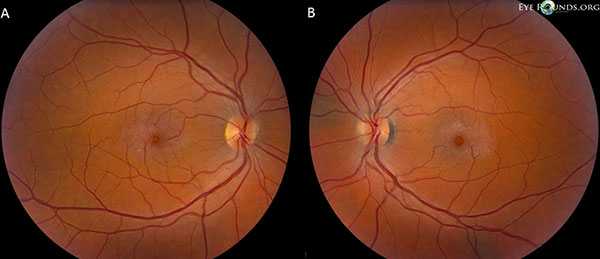
Figura 1. As fotos do fundo demonstram um brilho acinzentado com cristais superficiais, vênulas de ângulo reto e vasos telangiectásicos que são mais proeminentes temporalmente na mácula dos olhos direito (A) e esquerdo (B).
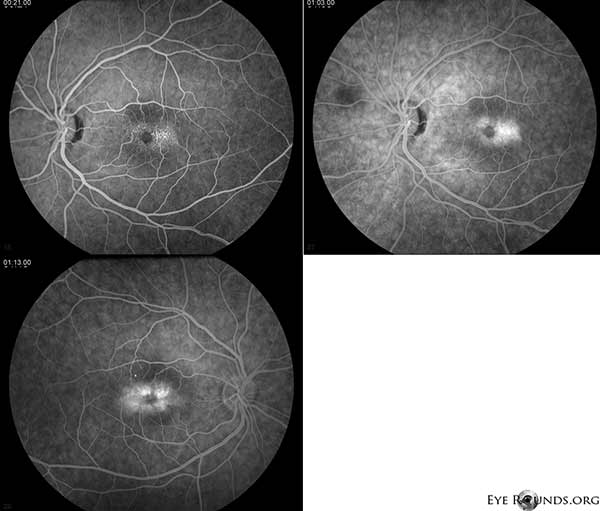
Figure 2. A angiografia de fluoresceína demonstra vasos telangiectásicos em torno dos fetos mais proeminentes temporalmente com fuga OU.
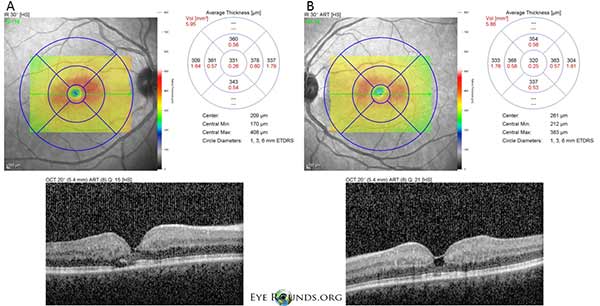
Figure 3: A tomografia de coerência óptica de domínio espectral (TCO) demonstra pequenas cavidades cistóides fetais em ambos os olhos direito (A) e esquerdo (B). A espessura macular central é de 331 μm OD e 320 μm OS.
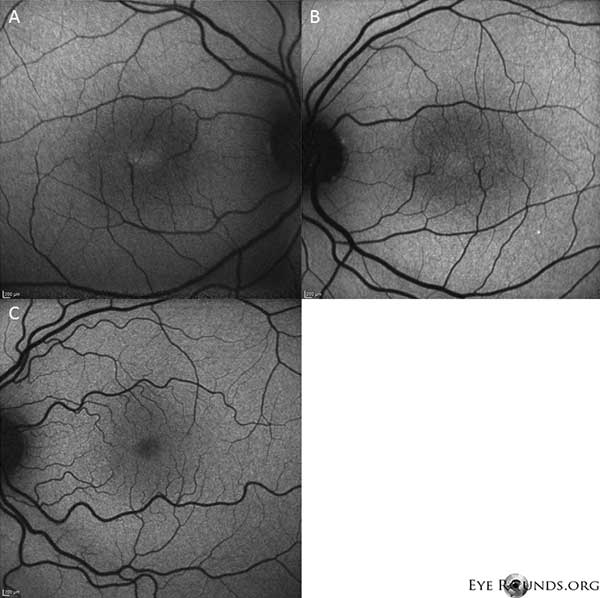
Figure 4: A autofluorescência mostra um aumento na autofluorescência na região foveal dos olhos direito (A) e esquerdo (B). Um olho com autofluorescência normal é mostrado para comparação (C).
Diagnóstico
Telangiectasia justafveal idiopática, tipo II (Telangiectasia Macular tipo 2 ou Mac Tel 2)
Discussão
Telangiectasia justafveal idiopática (IJFT), também conhecida como telangiectasia macular idiopática, é um distúrbio incomum caracterizado por vasos telangiectásicos na região justafo-veolar de um ou ambos os olhos. De acordo com Gass, a IJFT pode ser dividida em três grupos baseados no fenótipo: tipo I é tipicamente uma doença unilateral caracterizada por dilatação parafoveal de capilares, microaneurismas, vazamento e deposição lipídica; tipo II é a forma mais comum de IJFT e tipicamente apresenta telangiectasias justafoveolares bilaterais com exsudato mínimo; tipo III é extremamente rara e é caracterizada por telangiectasia oclusiva. Esta revisão irá focar a IJFT tipo II (telangiectasia macular tipo 2 ou Mac Tel 2).
A prevalência da IJFT tipo II não é inteiramente conhecida, mas um grande estudo estimou uma prevalência de 1-5 em 22.062, enquanto outro estudo estimou que pode ser alta em algumas populações de 0,1%. Embora a IJFT possa ocorrer em qualquer idade, a média de idade de início é de 55 anos. Não há predileção por gênero e nenhuma predileção racial conhecida. Embora existam alguns relatos de casos de gêmeos monozigóticos com IJFT tipo II levantando a possibilidade do componente genético, atualmente não há evidências suficientes dos estudos populacionais para apoiar a associação genética. Vários estudos sugerem que o tabagismo pode agravar a doença.
IJFT tipo II é uma doença bilateral, mas pode ser assimétrica e pode aparecer como um processo unilateral no início da doença. Os pacientes freqüentemente apresentam queixas de visão embaçada, metamorfoses ou escotomas paracentrais.
As alterações observadas com IJFT tipo II incluem cinzento parafoveal da retina, depósitos cristalinos superficiais, cavidades cistoidais subfoveais, telangiectasias parafoveais e vasos em ângulo recto. A acuidade visual diminui lentamente e está frequentemente associada à hiperplasia do epitélio do pigmento retiniano (RPE). Em aproximadamente um terço dos pacientes, a neovascularização profunda da retina com alimentadores de retina, neovascularização subretiniana (SRNV), pode ocorrer como uma complicação aguda e é então chamada de forma proliferativa. A progressão natural da doença resulta em perda visual significativa na maioria dos pacientes com IJFT tipo II. Em um trabalho de Watzke et al., 15 ou 20 olhos desenvolveram hiperplasia central da RPE ou SRNV com diminuição da visão de 20/70 ou pior em 15 anos.
Os achados da IJFT tipo II na biomicroscopia podem ser sutis, especialmente no início do processo da doença e, portanto, a imagem com FA, TOC e autofluorescência de fundo são importantes para fazer o diagnóstico. A FA destaca os vasos telangiectásicos parafoveais, que demonstram hiperfluorescência precoce com vazamento. Estes são frequentemente mais proeminentes temporalmente para a fóvea. O TOC demonstra espaços cistóides subfoveos, geralmente sem edema macular cistóide. Na doença mais avançada, a ruptura do fotorreceptor e a atrofia externa da retina estão presentes na TOC. Os achados de autofluorescência do fundo são patogênicos para MacTel II, mostrando uma perda da hipoautofluorescência fisiológica – ou seja, aumento da autofluorescência – no fóvea.
A patogênese da IJFT tipo II não é clara, mas pode envolver anormalidades nas células parafoveolares do Muller ao invés de uma anormalidade primária dos capilares da retina. As células de Müller são importantes para a saúde do endotélio capilar da retina e da retina circundante. Foi postulado que a disfunção das células de Muller na IJFT tipo II resulta em degeneração endotelial, que pode levar à proliferação capilar da retina e telangiectasia. Em apoio a isto, a depleção perifoveal das células de Muller tem sido observada na histopatologia de pacientes com IJFT tipo II. Os cristais superficiais vistos em pacientes com IJFT tipo II são considerados representativos de placas de células de Muller degeneradas. Além disso, especula-se que os espaços vistos na TOC em pacientes com IJFT tipo II representam perda tecidual da degeneração da retina, especificamente devido à disfunção ou perda de células de Muller, ao invés de espaços císticos preenchidos com fluido.
Um melhor entendimento do mecanismo da doença em pacientes com IJFT tipo II é importante, pois não há um tratamento definitivo para a perda visual vista na forma não proliferativa da IJFT II. Bevacizumab mostrou-se eficaz no tratamento da SRNV associada à IJFT tipo II, mas não parece afetar consistentemente o curso ou alterações císticas na IJFT não proliferativa. Da mesma forma, o ranibizumabe não demonstrou benefício funcional em um estudo prospectivo de intervenção em pacientes com IJFT não proliferativa tipo II, embora tenha se mostrado causar uma redução significativa na espessura da retina e uma diminuição do vazamento na FA. Os inibidores de anidrase carbônica oral também mostraram causar uma redução significativa na espessura da retina, mas não melhoraram significativamente a acuidade visual. Múltiplas outras intervenções foram tentadas, incluindo laser de grade focal, terapia fotodinâmica e triamcinolona intravitreal, sem melhora clara tanto nas cavidades cistóides quanto na acuidade visual em pacientes com IJFT tipo II. Encontrar um tratamento eficaz é importante porque a maioria dos pacientes com IJFT tipo II desenvolve um declínio significativo na visão ao longo do tempo.
Nosso paciente destaca todos os achados iniciais da IJFT tipo II não proliferativa, incluindo cinzento parafoveal da retina, depósitos cristalinos superficiais da retina, vasos de ângulo reto e telangiectasias parafoveais (Figura 1). A FA destacou ainda as telangiectasias parafoveolares, que demonstraram proeminentes fugas e coloração da retina (Figura 2). A OCT demonstrou espaços cistóides subfoveos característicos (Figura 3). Finalmente, a autofluorescência de fundo mostrou um ligeiro aumento na autofluorescência foveal consistente com a IJFT tipo II (Figura 4). Felizmente, nosso paciente não apresentou sinais de doença mais avançada, incluindo nenhuma evidência de hiperplasia do epitélio do pigmento retiniano ou SRNV. O paciente foi inicialmente iniciado com methazolamida PO 50mg bid e demonstrou diminuição da espessura macular em 1,5 meses após o tratamento (Figura 5). Ele foi então trocado para PO acetazolamida secundária ao seguro e teve uma diminuição contínua na espessura macular e cistos subfoveais no ano seguinte, apesar de tolerar apenas 125mg bid (Figura 5). Houve também uma leve melhora não significativa na acuidade visual para OD 20/50 e OS 20/40 no acompanhamento mais recente.
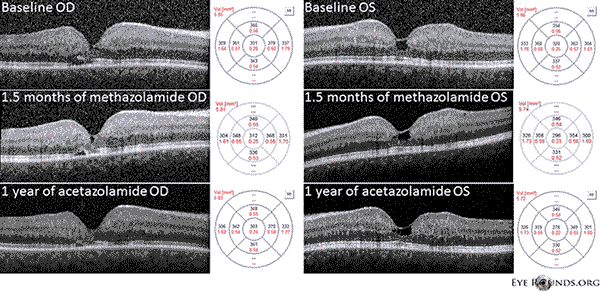
Figura 5: Tomografia de coerência óptica de domínio espectral (TCO) demonstra espaços OU tipo cisto subfoveal na linha de base. O mapa da espessura da retina é mostrado à direita (CMT = 331 μm OD, CMT = 320 μm OS). Após 1,5 meses de methazolamida, houve uma redução na espessura macular (CMT = 312 μm OD, CMT = 296 μm OS). Após um ano de tratamento com acetazolamida, houve uma diminuição adicional dos espaços císticos e da espessura macular (CMT = 303 μm OD, CMT = 278 μm OS). As imagens foram obtidas no mesmo meridiano e registradas na visita original.
Diagnóstico diferencial
- EDema macular diabético
- EDema macular pseudofáquico
- Furolamelar/macular
- Doença dos casacos
- retinal oclusão das veias
- retinopatia por radiação
- doença de Eales
- síndrome isquêmica ocular
- retinopatia cristalina
- IJFT tipo I e III (ver tabela).
- Doença proliferativa pode ser confundida com neovascularização coróide por degeneração macular relacionada à idade.
Tábua: Características dos três tipos de telangiectasia justafoveolar idiopática
| Tipos de IJFT* |
Epidemiologia |
Sinais e sintomas |
Tratamento |
Prognóstico |
|
IJFT tipo I |
Predominantemente masculino. Idade média 40yo. |
Capilares telangiectásicos visíveis da retina com edema macular e deposição de lípidos/exsudado. |
Fotocoagulação laser pode reduzir a exsudação e estabilizar a visão. |
Variável, progresso maioritário para 20/70 ou pior se não tratada |
|
IJFT tipo II |
Predilecção igual de género. Idade média 55yo. |
Agrisamento parafoveal bilateral da retina, depósitos cristalinos superficiais, cavidades cistóides subfoveais, telangiectasias parafoveais (mais evidente na FA), vasos de ângulo recto, hiperplasia da RPE. SRNV desenvolve-se em aproximadamente 1/3 dos pacientes. |
Nenhum tratamento conhecido para IJFT não proliferativo tipo II. Anti-VEGF intra-vital para SRNV. |
Variável, 2/3 dos olhos progredirão para 20/70 ou pior associado à hiperplasia da RPE ou SRNV. |
|
IJFT tipo III |
Muito raro |
Obliteração capilar periférica bilateral, telangiectasia capilar e exsudação mínima, associada a doença sistêmica ou cerebral. |
Desconhecida devido à sua raridade |
Variável, na sua maioria desconhecida devido à sua raridade |
| *A telangiectasia justafveal idiopática (IJFT) também é conhecida como telangiectasia macular idiopática. De acordo com a classificação da telangiectasia macular idiopática, a IJFT tipo I é chamada de telangiectasia aneurismática e a IJFT tipo II é chamada de telangiectasia perifoveal. Devido à sua raridade, a IJFT tipo III foi omitida da classificação de telangiectasia macular idiopática. | ||||
Epidemiologia (IJFT tipo II)
|
Sintomas
|
Sinais
|
Tratamento
|
- Yannuzzi LA, Bardal AM, Freund KB, Chen KJ, Eandi CM, Blodi B. Idiopathic macular telangiectasia. Arch Ophthalmol 2006;124(4):450-60.
- Gass JD, Blodi BA. Telangiectasia idiopática justafo-veolar da retina. Atualização da classificação e do estudo de acompanhamento. Ophthalmology 1993;100(10):1536-46.
- Aung KZ, Wickremasinghe SS, Makeyeva G, Robman L, Guymer RH. The prevalence estimates of macular telangiectasia type 2: the Melbourne Collaborative Cohort Study. Retina 2010;30(3):473-8.
- Klein R, Blodi BA, Meuer SM, Myers CE, Chew EY, Klein BE. A prevalência de telangiectasia macular tipo 2 no estudo do olho da barragem de Beaver Dam. Am J Ophthalmol 2010;150(1):55-62 e2.
- Watzke RC, Klein ML, Folk JC, Farmer SG, Munsen RS, Champfer RJ, Sletten KR. Telangiectasia retiniana justafo-veal de longo prazo. Retina 2005;25(6):727-35.
- Nowilaty SR, Al-Shamsi HN, Al-Khars W. Idiopathic juxtafoveolar retinal telangiectasis: uma revisão atual. Middle East Afr J Ophthalmol 2010;17(3):224-41.
- Cohen SM, Cohen ML, El-Jabali F, Pautler SE. Achados de tomografia de coerência óptica no grupo não-proliferativo 2a telangiectasia justafveal idiopática da retina. Retina 2007;27(1):59-66.
- Schmitz-Valckenberg S, Fan K, Nugent A, Rubin GS, Peto T, Tufail A, Egan C, Bird AC, Fitzke FW. Correlação do comprometimento funcional e alterações morfológicas em pacientes com telangiectasia justafocal idiopática da retina do grupo 2A. Arch Ophthalmol 2008;126(3):330-5.
- Wong WT, Forooghian F, Majumdar Z, Bonner RF, Cunningham D, Chew EY. Autofluorescência de fundo em telangiectasia macular idiopática tipo 2: correlação com tomografia de coerência óptica e microperimetria. Am J Ophthalmol 2009;148(4):573-83.
- Gass JD. Estudo histopatológico da telangiectasia parafoveal presumida. Retina 2000;20(2):226-7.
- Tout S, Chan-Ling T, Hollander H, Stone J. O papel das células de Muller na formação da barreira hemato-retiniana. Neuroscience 1993;55(1):291-301.
- Newman E, Reichenbach A. A célula de Muller: um elemento funcional da retina. Trends Neuroscience 1996;19(8):307-12.
- Powner MB, Gillies MC, Tretiach M, Scott A, Guymer RH, Hageman GS, Fruttiger M. Perifoveal muller cell depletion in a case of macular telangiectasia type 2. Ophthalmology 2010;117(12):2407-16.
- Gass JDM. Atlas estereoscópico de doenças maculares : diagnóstico e tratamento. 4ª ed. St. Louis: Mosby, 1997.
- Roller AB, Folk JC, Patel NM, Boldt HC, Russell SR, Abramoff MD, Mahajan VB. Intravitreal bevacizumab para tratamento de telangiectasia macular idiopática tipo 2, proliferativa e não proliferativa. Retina 2011;31(9):1848-55.
- Mandal S, Venkatesh P, Abbas Z, Vohra R, Garg S. Intravitreal bevacizumab (Avastin) para neovascularização subretiniana secundária à telangiectasia justafveal idiopática do tipo 2A. Graefes Arch Clin Exp Ophthalmol 2007;245(12):1825-9.
- Konstantinidis L, Mantel I, Zografos L, Ambresin A. Intravitreal ranibizumab como tratamento primário para a membrana neovascular associada à telangiectasia retiniana idiopática justafóvea. Graefes Arch Clin Exp Ophthalmol 2009;247(11):1567-9.
- Matsumoto Y, Yuzawa M. Intravitreal bevacizumab therapy for idiopathic macular telangiectasia. Jpn J Ophthalmol 2010;54(4):320-4.
- Kovach JL, Rosenfeld PJ. Bevacizumab (avastin) terapia para telangiectasia macular idiopática tipo II. Retina 2009;29(1):27-32.
- Charbel Issa P, Finger RP, Kruse K, Baumuller S, Scholl HP, Holz FG. Ranibizumab mensal para telangiectasia macular não proliferativa tipo 2: um estudo prospectivo de 12 meses. Am J Ophthalmol 2011;151(5):876-886 e1.
- Chen JJ, Sohn EH, Folk JC, Mahajan VB, Kay CN, Boldt HC, Russell SR. Diminuição da Espessura Macular na Telangiectasia Macular Não Proliferativa Tipo 2 com Inibidores de Anidrase Carbônica Oral. Retina EM IMPRENSA; 2014.
- Park DW, Schatz H, McDonald HR, Johnson RN. Fotocoagulação a laser de grade para edema macular em telangiectasias justafveolares bilaterais. Ophthalmology 1997;104(11):1838-46.
- De Lahitte GD, Cohen SY, Gaudric A. Falta de aparente benefício a curto prazo da terapia fotodinâmica na telangiectasia bilateral, adquirida, parafoveal, sem neovascularização subretiniana. Am J Ophthalmol 2004;138(5):892-4.
- Wu L, Evans T, Arevalo JF, Berrocal MH, Rodriguez FJ, Hsu M, Sanchez JG. Efeito a longo prazo da triamcinolona intravitreal na fase não proliferativa da telangiectasia parafoblástica idiopática tipo II. Retina 2008;28(2):314-9.