- Objetivo:
- Faculdade/Conselho Editorial:
- Crédito:
- Declaração de Patrocínio:
- Declaração de Divulgação:
- Luz: O Bom e o Mau
- A grama de nitrogênio na luz UV
- A Zona de Perigo
- Pesquisa sobre Luz Azul-Violeta
- O Lado Bom da Luz Azul
- Proteção dos raios UV e da luz azul-violeta
- Razão para ser inquisitivo
- O que sabemos agora sobre a AMD
- Uma receita para AMD
- Drusen e AMD
- Gerenciar a DMRI
- A suplementação nutricional
- Prevenir e Proteger contra a DMRI
Objetivo:
Esta atividade educacional irá explorar o papel da luz, incluindo como ela pode danificar o olho e sua ligação com a degeneração macular relacionada à idade (DMRI). O corpo docente especializado também irá cobrir outros tópicos relevantes, tais como formas de prevenir ou reduzir o risco da DMRI, uma vez que se esforça para aumentar a consciência deste tópico geral.
Faculdade/Conselho Editorial:
Mark Dunbar, OD, e Ronald Melton, OD
Crédito:
Este curso é aprovado pelo COPE para 2 horas de crédito CE. COPE ID é 40549-PS. Por favor, verifique o seu quadro de licenciamento estadual para ver se esta aprovação conta para a sua exigência CE para relicenciamento.
Declaração de Patrocínio:
Este curso de educação contínua é patrocinado conjuntamente pela Escola de Optometria da Universidade do Alabama.
Declaração de Divulgação:
Dr. Dunbar divulgou as seguintes relações: Allergan Optometric Advisory Panel, Carl Zeiss Meditec Optometric Advisory Board, ArticDx Optometry Advisory Board, Sucampo Pharmaceutical Optometry Advisory Board, Vision Expo Continuing Education Advisory Board East and West: 2005-Present. Dr. Melton revelou ter interesses financeiros e/ou proprietários diretos nos Laboratórios Alcon, Bausch + Lomb, ICARE-USA, Jobson Publishing e Nicox.
Por Ronald Melton, OD
Todos sabemos que a luz pode ser prejudicial e benéfica para a nossa visão, bem como para a nossa saúde em geral. Aqui, vou fornecer um fundo de luz ultravioleta (UV) e luz azul.
Luz: O Bom e o Mau
A luz solar contém luz UV e azul. A luz UV faz parte do espectro da luz não visível e estamos expostos a ela todos os dias quando estamos ao sol. Ela pode causar danos aos nossos olhos, particularmente à córnea e à lente. O efeito cumulativo da exposição UV pode conotar cataratas, bem como o potencial para pinguecula e pterígio.
A luz azul, que faz parte do espectro da luz visível, atinge mais profundamente o olho e o seu efeito cumulativo pode causar danos na retina. Além disso, em certos comprimentos de onda, a luz azul está implicada no desenvolvimento da degeneração macular relacionada com a idade (AMD).1-3 A quantidade de exposição à luz azul varia, dependendo da hora do dia, da localização e da estação do ano. A proporção média de luz azul que é encontrada na luz solar durante o dia é entre 25% a 30%. Mesmo em um dia nublado, até 80% dos raios UV do sol podem passar através das nuvens.
A luz também é essencial para várias funções. Ajuda-nos a ver melhor, ajuda-nos com a nossa acuidade visual e a nossa acuidade trast, ajuda-nos a perceber as cores, e ajuda-nos com várias funções não visuais do corpo. Por exemplo, a luz ajuda a regular o nosso ciclo sono/vigília, que por sua vez ajuda a manter e regular a memória, humor e equilíbrio hormonal.4,5
A grama de nitrogênio na luz UV
A luz visível cobre a faixa de 380 nm a 780 nm e a luz UV cai logo após o fim mais curto do espectro visível, por isso é invisível ao olho humano. Ela é dividida em três zonas: UVA, UVB e UVC.
UVA está entre 315 nm a 380 nm, e é a menos prejudicial da luz UV. O bronzeamento é a exposição UV eficaz mais popular.
UVB está entre 280 nm e 315 nm, e tem mais energia. É mais energético e bastante prejudicial se formos expostos a ele no dia-a-dia. Agudamente, pode causar queimaduras solares e destruição da vitamina A. Em formas mais crônicas, pode levar a espessamento da pele, rugas e possivelmente danos ao DNA, o que pode levar a mela nomas e outras doenças de pele. Portanto, a exposição à UVB é cumulativa tanto para o corpo como para os olhos.
UVC está na faixa de 100 nm a 280 nm, e é a mais biologicamente ativa da luz UV. A breve exposição pode criar danos permanentes aos tecidos humanos. Fortuitamente, a UVC é absorvida principalmente pela camada de ozônio na atmosfera superior.
Para rever, a luz UV pode ter um efeito aditivo para danificar o olho e pode ser um fator de risco importante para a formação de vida celular da catarata. É importante lembrar e continuar enfatizando o fato de que nem toda a luz azul é ruim. Além disso, a luz azul também ajuda a regular o tamanho da nossa pupila em torno do comprimento de onda de 480 nm.
A Zona de Perigo
Muitos fatores ambientais, como localização, estação, tempo e estilo de vida podem afetar o risco UV. Ao contrário do que muitas pessoas acreditam, o tempo em que as quantidades máximas de UV chegam aos olhos não é consistente durante todo o ano. Especificamente, no verão entre 10h e 14h é o nível mais alto de exposição aos raios UV, mas no inverno, essa exposição máxima será entre 8h e 10h e entre 14h e 16h
Apenas como a luz UV é perigosa para a nossa pele, também é perigosa para os nossos olhos. Por isso é importante que os protejamos dos danos causados pelos raios UV. A luz UV afeta a frente do olho (formação de cataratas), enquanto a luz azul causa danos na parte de trás do olho (risco de DMRI).
Agora, há um aumento no uso de dispositivos digitais e iluminação moderna – como luzes LED e lâmpadas fluorescentes compactas (CFLs) – a maioria das quais emite um alto nível de luz azul. As LFCs contêm cerca de 25% de luz azul nociva e os LEDs contêm cerca de 35% de luz azul nociva. Curiosamente, quanto mais frio o LED branco, maior é a proporção de azul. E em 2020, 90% de todas as nossas fontes de luz são estimadas como iluminação LED. Portanto, a nossa exposição à luz azul está em toda parte e apenas aumentando.
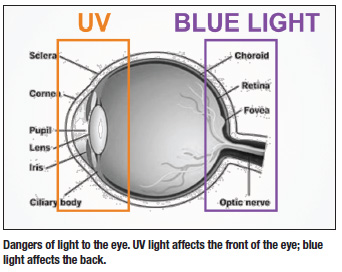
Com a idade dos baby boomers, há uma incidência crescente de casos de catarata e degeneração macular nos Estados Unidos. Em 2012, houve aproximadamente 24 milhões de casos de cataratas em pessoas com mais de 40 anos nos Estados Unidos,6 o que representa um aumento de 19% em relação aos números de 2000. Para a degeneração macular, dois milhões de pessoas com mais de 50 anos de idade tinham uma DMM tardia em 2012,6 o que representa um aumento de 25% em relação aos números de 2000. Até o ano 2050, a população de cataratas vai atingir 50 milhões, enquanto que a DMRI atinge cerca de 5 milhões, estima-se.7 Portanto, o resultado final é que os casos de cataratas e DMRI devem dobrar nos próximos 30 anos, em parte devido ao envelhecimento da população.
Noventa por cento da perda de visão associada à DMRI é secundária à forma úmida.8 Quando olhamos para a população de DMRI, 10% daqueles com a doença têm a forma úmida, e 90% têm a forma seca.8 Entretanto, 80% a 90% dos pacientes com DMRI cuja acuidade é 9 E, até o ano 2030, o número de cegos legais está projetado para 6,3 milhões, com 500.000 casos por ano.9
Pesquisa sobre Luz Azul-Violeta
Essilor teve uma parceria com o Paris Vision Institute em 2008 e sua diretriz foi encontrar as faixas de luz visível que eram as mais prejudiciais aos olhos.10 Eles dividiram a luz visível em múltiplas faixas de 10 nm e cada faixa foi então focada em células epiteliais de pigmento retiniano suíno (RPE) por várias horas. Assim, utilizando este método, a faixa específica de luz azul mais prejudicial à retina e às células RPE foi identificada como sendo de 415 nm a 455 nm.
A luz azul-violeta que foi descoberta como parte deste estudo é uma banda de 40 nm de luz visível que causa a máxima morte das células da retina. Com o tempo, nossos olhos são expostos a várias fontes que emitem essa luz azul-violeta (por exemplo, o sol, a iluminação LED, LFCs). Combine isso com o uso de comprimidos, TVs, telas de computador e telefones inteligentes, e não há dúvida de que nossa exposição à luz azul-violeta está aumentando. Esta exposição cumulativa e constante à luz azul-violeta vai se acumular com o tempo e tem o potencial de causar danos às células da retina, o que vai levar lentamente à morte das células da retina e pode, por sua vez, levar à DMRI.
O nível de luz emitida por novas técnicas de iluminação com economia de energia (por exemplo, LED, LFCs) é muito alto. Por exemplo, LFCs, luz LED branca e até mesmo luz solar emitem níveis elevados de luz azul-violeta em comparação com o resto do espectro de luz azul. Isto sublinha a necessidade de protegermos os nossos olhos das bandas nocivas da luz azul-violeta.
O Lado Bom da Luz Azul
Nem toda a luz azul é má. A faixa de luz azul-turquesa rotulada, que é de 465 nm a 495 nm, é essencial para a nossa visão, para a função do nosso reflexo pupilar e, em geral, para a saúde humana. Ela também ajuda a regular nosso ciclo Circadiano de sono/vigília.11 Portanto, a luz azul em geral pode ter efeitos saudáveis na visão e no corpo, e é esta luz azul-turquesa que tende a ter estes efeitos benéficos. A exposição inadequada à luz significa uma luz azul-turquesa inadequada, o que pode despoletar o nosso relógio biológico circadiano e o nosso ciclo de sono/vigília. Então esta luz azul-turquesa desempenha realmente um papel vital na saúde geral do indivíduo.
Proteção dos raios UV e da luz azul-violeta
Como podemos bloquear os prejudiciais raios azuis de luz, mas permitir que os úteis raios azuis de luz penetrem e entrem no olho? Essilor e o Instituto Paris Vision estabeleceram um objetivo de encontrar um filtro de luz seletivo ou uma lente para bloquear os raios UV, bem como a nociva luz azul-violeta e ainda permitir que a luz azul-turquesa e os comprimentos de onda mais longos da luz continuem a penetrar através dela. Eles fizeram isso com o Light Scan, uma tecnologia patenteada, seletiva, noglare com três características principais: 1) filtra seletivamente a luz nociva azul-violeta e UV, 2) permite a passagem da luz visível benéfica, incluindo a luz azul-turquesa, e 3) mantém uma excelente transparência da lente, para que não haja distorção de cor e você obtenha uma excelente clareza com a lente.
Acabaram por fornecer uma lente com proteção tanto no lado da frente quanto no lado de trás. A parte da frente da lente capta a luz UV, assim como cerca de 20% da luz azul-violeta, para depois apagar os raios nocivos. E a parte de trás protege o paciente do reflexo que sai da superfície posterior da lente, principalmente da luz UV. Os bloqueadores azuis tradicionais dão-lhe um pôr-do-sol bonito, mas não é isso que você quer. Você não quer distorção de cor; você quer que suas cores sejam naturais. Os bloqueadores azuis tradicionais não discriminam no espectro de luz azul. Eles apenas bloqueiam toda a luz azul. Esta nova tecnologia de lentes é baseada em estudos de laboratório durante um período de quatro anos por um grupo de cientistas de alta classe, bem como por médicos, que chegaram a alguns dados muito importantes que lhes permitiram ampliar a luz que precisava ser bloqueada e a luz que precisava passar. Então este novo desenho de lentes é realmente muito específico para uma luz mais seletiva.
Quem vai precisar de mais proteção? Aqueles que têm alta exposição a lâmpadas brancas de LED ou fluorescentes em casas e esgotos, usuários frequentes de monitores de computador LED, tablets ou smart phones, e aqueles em risco para AMD, particularmente aqueles em alto risco, (aqueles com histórico familiar, fumantes, etc.). Muitas empresas estão trabalhando em tecnologia para olhar para a luz azul nociva e formas de bloqueá-la e ainda permitir que a luz azul saudável permaneça.
Razão para ser inquisitivo
Sabemos que as pacientes em risco de DMRI precisam proteger seus olhos da luz azul-violeta nociva, por isso precisamos nos levantar para acelerar a educação sobre o que está acontecendo lá para que possamos educar adequadamente nossas pacientes. Não só olhamos para nossos pacientes com DMRI e determinamos se devemos recomendar suplementos nutricionais para eles, mas também temos que trabalhar para dar a esses pacientes proteção contra a luz invisível UV, bem como o espectro de luz azul-violeta. As empresas ópticas que atualmente oferecem a tecnologia blue-blocking incluem Nikon (SeeCoat Blue), Essilor (Crizal Prevencia), PFO Global (iBlu coat), HOYA (Recharge), VSP (UNITY BluTech) e Spy Optic Inc. (Spy Optic Inc.). (Happy Lens). Precisamos perguntar aos pacientes se eles atualmente protegem seus olhos diariamente, se existe um histórico familiar de degeneração macular e quanto tempo eles passam na frente de um dispositivo digital ou computador. Também precisamos de saber se os nossos pacientes estão actualmente a proteger os seus olhos contra os danos causados pelos raios UV, por isso há muito trabalho de casa lá fora para nós. Estas são todas as questões que vão chegar à vanguarda à medida que esta nova tecnologia continua a evoluir.
Dr. Melton pratica na Charlotte Eye Ear Nose & Throat Associates, P.A. e é membro adjunto do corpo docente na Escola de Optometria da Universidade de Indiana e na Faculdade de Optometria da Universidade de Salus. Ele é autor e co-autor de mais de 100 artigos sobre doenças dos olhos e cuidados com os olhos para revistas e revistas revisadas por pares e já serviu como investigador ou co-investigador em mais de 50 atividades de pesquisa clínica.
- Beatty S, Koh HH, Henson D, Boulton M. O papel do estresse oxidativo na patogênese da degeneração macular relacionada à idade. Surv Ophthalmol. 2000;45(2)115-134.
- Algvere PV, Marshall J, Seregard S. Maculopatia relacionada com a idade e o impacto do perigo da luz azul. Acta Ophthalmol Scand. 2006;84(1)4-15.
- Dillon J, Zheng L, Merriam JC, Gaillard ER. Transmissão da luz ao envelhecimento da retina humana: possíveis implicações para a degeneração macular relacionada com a idade. Exp Eye Res. 2004;79(6)753-759.
- Wooten V. Sunlight and sleep. Aptidão e Saúde da Descoberta. Disponível em: http:// health.howstuffworks.com/mental-health/sleep/sleep/basics/how-to-fall-asleep2.htm. Acessado: Janeiro 2014.
- Como o seu “relógio do corpo” interno afecta o sono. Helpguide.org. Disponível em: http://www.helpguide.org/harvard/sleep_cycles_body_clock.htm. Acessado: Janeiro 2014.
- Problemas de visão nos E.U.A: Prevalência de Deficiência da Visão em Adultos e Doença dos Olhos relacionada com a Idade nos EUA, Quinta Edição. Prevent Blindness America, 2012. Disponível em: www.preventblindness.org/visionproblems. Acessado: Dezembro 2013.
- National Eye Institute. Disponível em: http://www.nei.nih.gov/eyedata/cataract.asp. Acessado: 26 de Dezembro de 2013.
- AMD Alliance International. Disponível em: http://www.amdalliance.org/information_overview_basic_facts.html. Acessado: 26 de Dezembro de 2013.
- Singerman LJ, DG Miller. Tratamentos farmacológicos para a AMD. Revisão de Oftalmologia. Out. 2003.
- Smick K et al. Risco de luz azul: Novos conhecimentos, novas abordagens para manter a saúde ocular. Relatório de uma mesa redonda patrocinada pela Essilor of America. 16 de março de 2013, NYC, NY.
- Pesquisadores usam a luz azul para tratar distúrbios do sono em idosos. Centro de Pesquisa de Iluminação. 2005; 14 de abril. Disponível em: http://www.lrc.rpi.edu/resources/ news/enews/Apr05/general245.html. Acessado: Janeiro 2014.
>
>
O que sabemos agora sobre a AMD
Marca T. Dunbar, OD
Temos uma população envelhecida que resultará numa procura crescente de cuidados com os olhos. Com isso, podemos esperar ver mais pacientes com degeneração macular relacionada à agerela (DMRI). E mesmo que 90% dos nossos pacientes tenham DMRI seca, uma grande porcentagem desses pacientes poderia desenvolver a forma úmida da doença. Eu vejo isso como uma oportunidade incrível para a optometria monitorar esses pacientes, cuidar deles e realmente ser seu principal prestador de cuidados com os olhos. Isto vem com a responsabilidade de saber quando encaminhar, além de fazer as recomendações apropriadas para os nossos pacientes. Tudo isto é um papel fundamental para a optometria, e graças à tecnologia mais recente, há muito que podemos fazer para ajudar a mudar o resultado da AMD.
Uma receita para AMD
Agora compreendemos que a genética desempenha um papel fundamental na AMD, e que os factores ambientais e de estilo de vida também desempenham um papel. Sabemos que aqueles que fumam têm um risco até 16 a 20 vezes maior de desenvolver DMRI e que aqueles com maiores índices de massa corporal, dietas pobres e maior exposição à luz ultravioleta (UV) correm um risco maior.1 Portanto, é realmente essa interação entre a genética e aqueles fatores externos que predispõem uma pessoa a continuar a desenvolver degeneração macular. Mas há muito que podemos fazer para garantir que a genética não assuma o controle, e falaremos sobre isso um pouco mais tarde. Evoluímos ao ponto de podermos fazer testes genéticos e identificar pacientes que têm o maior risco de desenvolver DMRI não só com um alto grau de certeza, mas também aqueles que vão progredir para a forma úmida da doença.
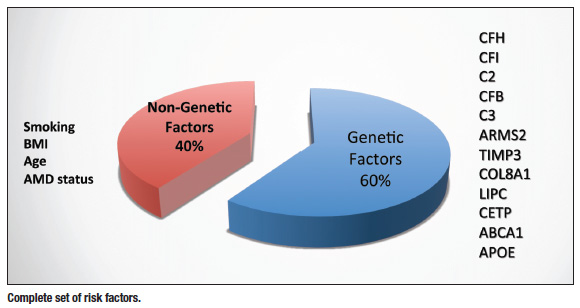
Penso que é um momento excitante para os nossos pacientes agora que temos tratamentos para salvar a visão, assim como uma grande oportunidade para a optometria, porque com os avanços da tecnologia, podemos acompanhar de perto e cuidar melhor destes pacientes. À medida que a nossa compreensão da AMD evoluiu, reconhecemos que é quase esta “teoria dos dois acertos”. Você pode ter uma “má” genética ou uma série de genes que o predispõem para a DMRI, mas isso não significa necessariamente que você vai desenvolver degeneração macular. Há outros fatores que eu vejo como sendo o segundo golpe. Talvez seja o fumo, a má alimentação, bem como outros factores do estilo de vida que desencadeiam a interacção de vários genes e, em última análise, predispõem para o desenvolvimento da degeneração macular. Talvez até seja tão simples como viver numa área onde há muita exposição solar ou trabalhar muito fora e não tomar as precauções necessárias para se proteger do sol.
Células fotorreceptoras são desencadeadas pela luz para desencadear uma série de reacções eléctricas e químicas, e este processo começa no nascimento. Na retina, o epitélio de pigmento retiniano (RPE) auxilia os fotorreceptores, proporcionando uma reisomerização enzimática dos volumes de negócios diários das membranas do disco fotorreceptor. Um marcador de disfunção no RPE é visto clinicamente como drusen, pigmentação RPE alterada e acúmulo de lipofuscina. A lipofuscina em particular é um retinóide altamente autofluorescente que se acumula quando o RPE envelhecido é incapaz de digerir completamente as membranas do segmento externo do disco. Simplificando, é um marcador para a actividade da doença. A lipofuscina é mais facilmente vista com a imagem de autofluorescência de fundos (FAF).
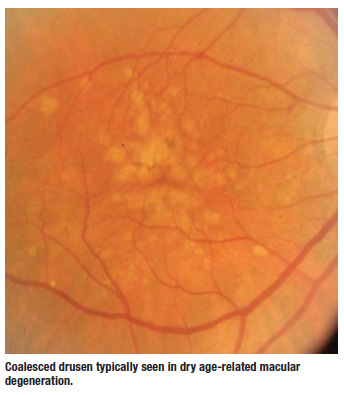
Drusen e AMD
Drusen são as primeiras características clinicamente detectáveis da DMRI seca. Eles ficam entre a membrana do porão do RPE e a membrana de Bruch. Os drusen duros tendem a ser menores e também podem ter uma aparência calcificada, enquanto os drusen macios são maiores e mais mal definidos. Por vezes coalescem e assemelham-se a pequenos desprendimentos serosos. Estes são os que mais me preocupam. Quando olho clinicamente para estes pacientes, sempre tento me perguntar se vejo alguma hemorragia flúida, subretina, exsudados ou elevação da retina, já que estes são os fl ags vermelhos que o paciente pode ter progredido da DMRI seca para a forma úmida da doença.
Por vezes nestes pacientes, é difícil determinar se eles se converteram para DMRI úmida com base apenas no exame clínico. Isto ilustra, em parte, a importância de olhar para a mácula tridimensionalmente, já que algumas das alterações da retina podem ser muito sutis, especialmente com um paciente que ainda tem uma excelente acuidade visual. A visão estereoscópica da mácula pode ajudar a detectar algumas dessas mudanças sutis que são indicativas de um paciente que progrediu. Felizmente, na era da imagem da TOC, detectar estas alterações precoces é muito mais fácil. Como clínico, você não precisa confiar tanto em suas habilidades e habilidades clínicas, o que, em alguns pacientes, não é suficiente. Há momentos em que a imagem da TOC é uma necessidade absoluta de detectar algumas das mudanças precoces às quais já aludimos. A TOC permite que você faça diagnósticos mais cedo, o que, por sua vez, leva a encaminhamentos melhores e mais apropriados.
Atrofia Geográfica (AG) é uma forma menos comum de DMRI seca. Mais uma vez, temos sido impotentes no acompanhamento destes pacientes porque não tivemos um tratamento. Entretanto, agora com uma melhor compreensão da genética e outros fatores que afetam esta doença, uma série de novos tratamentos estão em preparação que, esperamos, não só interromper a progressão, mas também possivelmente resultar em uma cura para a DMRI.
Gerenciar a DMRI
Os tratamentos atualmente disponíveis revolucionaram a forma como gerenciamos e tratamos a DMRI. Na verdade, alguns argumentam que a degeneração macular não é a principal causa da cegueira. Graças aos tratamentos de hoje, muitos de nossos pacientes estão realmente desfrutando de melhor acuidade e, conseqüentemente, melhor qualidade de vida porque são capazes de ler, dirigir um carro e outras tarefas importantes.
A desvantagem é que às vezes a condição de um paciente requer uma injeção mensal. No entanto, se você já viu um paciente que recebeu injeções de qualquer um desses medicamentos, você sabe que eles normalmente os toleram bem e que os resultados são muito bons. Tenha em mente que estamos olhando para os efeitos secundários de uma vida inteira de exposição à luz, uma vida inteira de genes defeituosos, uma vida inteira de dieta e outros fatores que podem ser prejudiciais.
Tratamentos convencionais à parte, e sobre outras abordagens para o manejo da DMRI? Será que fazer a mudança no estilo de vida faz diferença? Pode impedir o desenvolvimento da degeneração macular? Sabemos que pode em outras doenças como diabetes e hipertensão, então é uma pergunta justa a ser feita no contexto da DMRI. Certamente podemos falar sobre deixar de fumar com nossos pacientes, mas o que dizer de fazer recomendações dietéticas e nutricionais?
A suplementação nutricional
O National Eye Institute estudou os efeitos dos suplementos nutricionais no Age-Related Eye Disease Study (AREDS) nos anos 90.2 O AREDS avaliou o curso clínico, prognóstico e fatores de risco da DMRI e da catarata e avaliou (no ensaio clínico aleatório) os efeitos das doses farmacológicas de antioxidantes e zinco sobre a progressão da DMRI e dos antioxidantes no desenvolvimento e progressão das opacidades das lentes. Foi determinado que olhos com risco moderado e alto de desenvolver DMRI avançada diminuíram seu risco em 25% quando tratados com combinação de alta dose de vitamina C, vitamina E, beta-caroteno e zinco.3
Na época do primeiro estudo AREDS, não tínhamos à nossa disposição os carotenóides luteína e zeaxantina, mas tínhamos beta-caroteno, e este foi o que foi estudado. Agora, porém, a luteína e a zeaxantina estão disponíveis – então a substituição desses carotenóides por carotenoides por beat-carotene faria a diferença? Seria de pensar que sim, considerando que a mácula contém maiores quantidades desses dois carotenóides, bem como de meso-zeaxantina. Esta foi uma das iniciativas do estudo AREDS2, que avaliou os efeitos da luteína e da zeaxantina no lugar do beta-caroteno na progressão da DMRI.4 Também analisou os efeitos dos ácidos graxos ômega-3, que também se acreditava em outros estudos para desempenhar um papel na progressão da DMRI. O objectivo do estudo era responder num ensaio clínico aleatório e controlado, se existe um benefício para a luteína e a zeaxantina, bem como para os ómega-3, isoladamente ou em combinação com outros nutrientes, em retardar a progressão para a degeneração macular.
AREDS2 randomizou 4.000 pacientes entre 50 e 85 anos de idade que estão em alto risco de ter uma DMRI avançada em um dos quatro grupos: placebo (suplemento original AREDS); luteína e zeaxantina apenas; ácidos graxos apenas; e luteína e zeaxantina mais ácidos graxos.4 Ao contrário de outros estudos, a AREDS2 analisou pacientes que apresentavam DMRI intermediária e avançada, em vez daqueles que não apresentavam DMRI ou que apresentavam degeneração macular precoce.
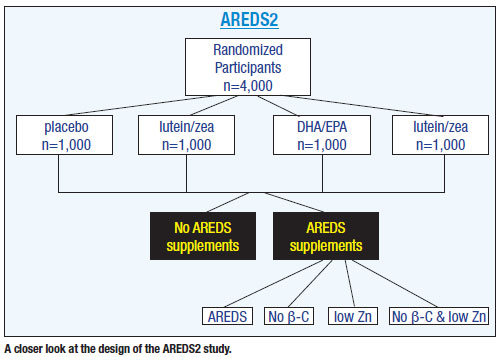
O grupo placebo na AREDS2 consistiu de pacientes do estudo AREDS original, com o beta-caroteno, zinco, vitamina A, C e assim por diante. Todos os outros foram randomizados para estas outras formas de suplementos nutricionais (ver figura acima).
AREDS2 procurou descobrir se a adição de luteína e zeaxantina, adição de ômega-3 ou uma combinação dos dois à formulação original da AREDS reduziu o risco menor ou maior do que os 25% originais. Os dados não demonstraram uma redução significativa na progressão, o que foi surpreendente.
A análise secundária revelou uma redução de 10% na progressão para a DMRI avançada quando comparada com a ausência de luteína + zeaxantina (não em adição aos 25% originais). Houve também uma redução de 18% na progressão para a DMRI avançada em indivíduos que receberam o suplemento AREDS com luteína + zeaxantina em vez do betacaroteno, em comparação com o suplemento AREDS original. Além disso, foi observada uma redução de 26% na progressão para a DMRI avançada no quintil mais baixo de ingestão de luteína e zeaxantina na dieta.
O estudo concluiu que a luteína e a zeaxantina não acrescentaram mais benefícios do que o beta-caroteno. No entanto, porque existe um risco mais elevado de cancro do pulmão em fumadores (ou fumadores anteriores) que consumiam beta-caroteno, luteína e zeaxantina, seria um substituto mais seguro. Finalmente, também foi determinado que os ômega-3 não tiveram qualquer efeito benéfico.
Prevenir e Proteger contra a DMRI
Quando olhamos em particular para os tratamentos para a forma seca da DMRI, a terapia nutricional é realmente o único tratamento que demonstrou reduzir o risco. Certamente, as mudanças no estilo de vida têm um benefício, então eu acho que é nosso papel como prestadores de cuidados primários e secundários para reconhecer o potencial das mudanças ambientais e de estilo de vida, para falar sobre nutrição e dieta e parar de fumar, mas mais particular talvez, recomendando tipos de lentes específicas que irão bloquear os efeitos nocivos da radiação UV e luz visível de alta energia antes que essas mudanças se desenvolvam.
Dr. Dunbar atua como diretor de Serviços Optométricos e supervisor de residência optométrica no Bascom Palmer Eye Institute da Universidade de Miami. É autor de inúmeros artigos e escritor da coluna mensal “Retina Quiz” da revista Optometry. Modifica os fatores de risco de degeneração macular relacionada à idade. Páginas 15-22. In: A.C. Ho e C.D. Regillo (eds.), Diagnóstico e Tratamento da Degeneração Macular relacionada com a Idade, 15 DOI 10.1007/978-1-4614-0125-4_2, © Springer Science+Business Media, LLC 2011. Disponível em: http://www.springer. com/978-1-4614-0124-7. Acessado: Janeiro 2014.