Video și podcastul de mai sus și articolul de mai jos împărtășesc informații diferite. Urmăriți-le, ascultați-le și citiți-le pe amândouă pentru a profita la maximum de această postare!
O plângere principală tot mai frecventă în asistența medicală primară, în asistența medicală de urgență, în departamentele de urgență și chiar în clinicile de specialitate este amețeala. Există o mare probabilitate ca, în calitate de student, să fi văzut cel puțin un pacient cu amețeli, în calitate de clinician practicant ați văzut probabil o multitudine de cazuri, iar în calitate de pacient, este posibil să fi suferit de această preocupare.
Dispoziția principală de amețeală este adesea destul de vagă și poate să nu necesite niciun examen, dar ar putea necesita o evaluare diagnostică destul de amplă. Sarcina mea de astăzi este de a ajuta la oferirea de opțiuni pentru evaluarea amețelii, precum și pentru management.
Dacă lucrați sau faceți rotație în asistența medicală primară, veți vedea peste jumătate dintre pacienții care au plângerea principală de amețeli.1 Cauza de bază a simptomelor unui pacient poate fi o multitudine de lucruri. Mai jos este o listă de cauze comune ale amețelilor, dar în niciun caz nu este pe deplin cuprinzătoare.
S-a constatat că o singură etiologie pentru amețeli nu reprezintă mai mult de 10 la sută din totalul cazurilor de amețeli.1 Datorită variabilității largi a cauzelor de amețeli pe care le poate avea un pacient, este treaba clinicianului să determine rapid dacă cauza de bază este benignă sau dacă există preocupări legate de o etiologie mai amenințătoare care necesită un bilanț accelerat sau un transfer de îngrijiri la departamentul de urgență.
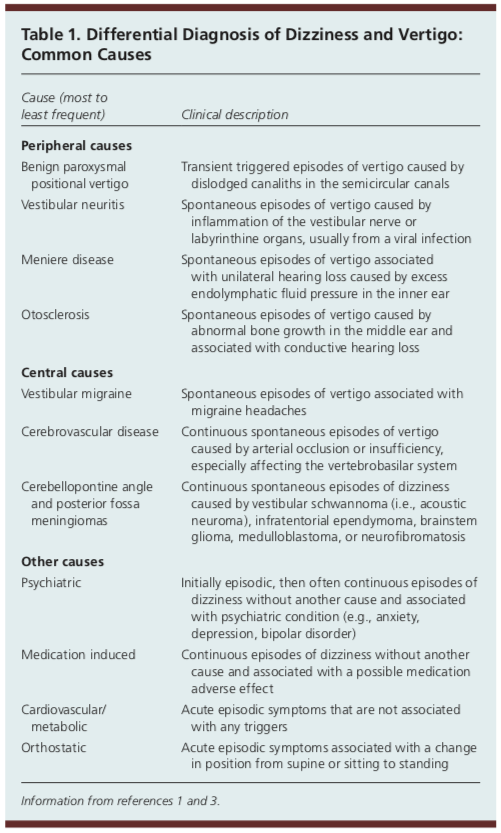
Am Fam Physician. Amețeli: Approach to Evaluation and Management. 2017;95(3):154-162. Copyright © 2017 American Academy of Family Physicians.
Elicitarea istoricului
Este întotdeauna important, la fel ca și în cazul fiecărui pacient, să se completeze o anamneză și un examen fizic complet. Adesea, informațiile culese în cadrul anamnezei pot ajuta la diagnostic. Întrebările relevante pot include debutul și durata simptomelor și factorii declanșatori (mișcări sau situații specifice). Un model mai nou de abordare pentru determinarea etiologiei care stă la baza amețelii este metoda TiTrATE, care include:
- Timparea simptomelor
- Trimiteri care determină apariția simptomelor
- Și examinarea țintită
Răspunsul la această interogare și examinare, plasează amețelile unui pacient într-una din cele trei categorii: episodice spontane, episodice declanșate sau vestibulare continue.
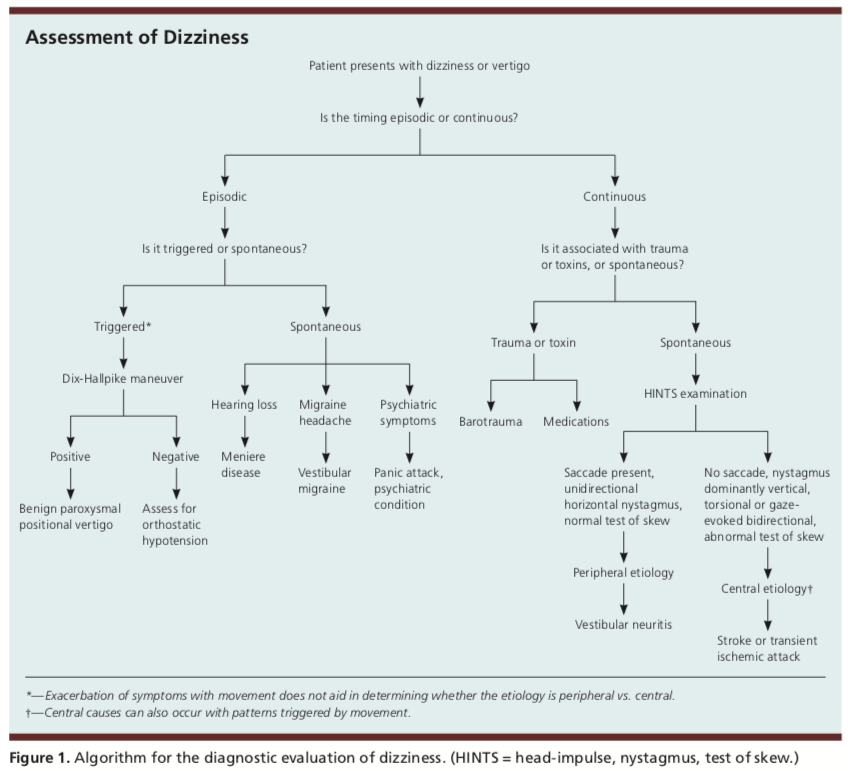
Simptomele declanșate episodic se vor prezenta adesea cu scurte perioade intermitente de amețeală care durează de la câteva secunde la câteva ore. Declanșatorii pot include mișcarea capului cu o schimbare a poziției corpului, cum ar fi atunci când se rostogolesc în pat. Simptomele episodice declanșate sunt adesea legate de vertijul pozițional paroxistic benign paroxistic (VPPB).
Simptomele episodice spontane se vor prezenta adesea cu un pacient care are episoade de amețeală care durează de la câteva secunde până la câteva zile, fără a se găsi un declanșator specific. Deoarece nu există declanșatori cunoscuți, istoricul este adesea cheia diagnosticului. Posibile etiologii comune pot include migrenele vestibulare, boala Meniere sau afecțiuni psihiatrice precum anxietatea. Dacă simptomele apar atunci când pacientul este culcat, este mai probabil ca acestea să fie de origine vestibulară.
În cauzele vestibulare continue, simptomele unui pacient vor fi persistente, durând câteva zile sau săptămâni și pot fi cauzate de o expunere traumatică sau toxică. Simptomele clasice alături de amețeala persistentă pot include greață, vărsături, nistagmus, intoleranță la mișcarea capului și mers instabil. Dacă nu există constatări istorice de expunere traumatică sau toxică, atunci cauza este cel mai probabil o nevrită vestibulară versus o etiologie centrală. Cu toate acestea, etiologiile centrale pot avea adesea simptome prezente care sunt declanșate de mișcare.
O altă cauză frecventă a plângerii de amețeală este vertijul. Dacă un pacient observă că are plângeri de amețeală cu auto-movare subiectivă atunci când nu se mișcă, este posibil să sufere de vertij. Vertijul se datorează adesea unei asimetrii în sistemul vestibular sau unei boli în labirintul periferic.
Dacă pacientul descrie vertij, ar trebui să întrebați despre pierderea auzului, care ar putea indica spre boala Meniere. Dacă simptomele vertiginoase sunt reproduse cu modificări poziționale sau cu anumite poziții, atunci trebuie luat în considerare VPPB. Hipotensiunea ortostatică poate fi o altă cauză de vertij, în care un pacient devine simptomatic cu mișcări rapide din decubit dorsal în șezut, din șezut în picioare sau din decubit dorsal în picioare rapid.
Medicamente și vertij
Medicamentele pot fi, de asemenea, o cauză de amețeală. S-a văzut că medicamentele sau polifarmacia au fost implicate în 23 la sută din cazuri la adulții în vârstă într-un cadru de îngrijire primară.1 S-a constatat că utilizarea a cinci sau mai multe medicamente crește riscul de amețeală. Mai jos este prezentat un tabel cu mai multe medicamente și substanțe care pot duce la plângeri de amețeli.
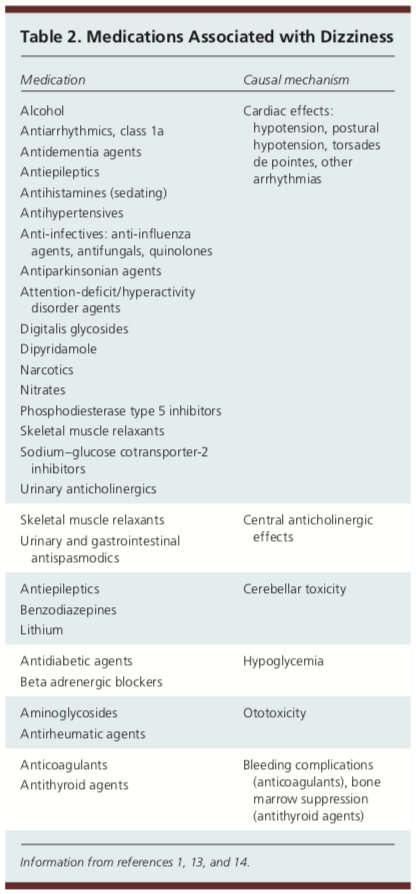
Examenul fizic
Ar trebui să se efectueze un examen fizic complet, cu un accent deosebit pe examinările neurologice, cardiovasculare și HEENT. Trebuie măsurată tensiunea arterială împreună cu semnele vitale ortostatice. Hipotensiunea arterială ortostatică este diagnosticată atunci când tensiunea arterială sistolică scade cu cel puțin 20 mmHg, tensiunea arterială diastolică scade cu cel puțin 10 mmHg sau pulsul a crescut cu 30 bpm după trecerea din decubit dorsal în picioare pentru o durată de un minut.
Ar trebui să se completeze mersul pacientului, echilibrul și testul Romberg. Cei cu un mers instabil ar trebui să fie evaluați pentru neuropatie periferică. Dacă testul Romberg este pozitiv, acest lucru sugerează o anomalie a receptorilor de propriocepție sau a căilor de propriocepție.1
Utilizarea examenului HINTS poate ajuta la determinarea unei posibile etiologii centrale îngrijorătoare față de o cauză periferică mai puțin amenințătoare a amețelii. HINTS înseamnă: Head-Impulse, Nystagmus, Test of Skew.
Impulsul capului este testat cu pacientul așezat, apoi împingând capul cu 10 grade spre dreapta și apoi spre stânga în timp ce pacientul se concentrează pe nasul furnizorului. Dacă mișcarea rapidă a ochilor este observată la ambii ochi, etiologia este probabil periferică. Dacă nu se observă nicio mișcare a ochilor, etiologia este probabil centrală.
Nistagmusul se testează prin urmărirea de către pacient a degetului furnizorului cu ochii la stânga și la dreapta. Nistagmusul orizontal unidirecțional care se agravează atunci când pacientul privește în direcția nistagmusului este cel mai consistent cu o cauză periferică. Dacă există un nistagmus spontan care este vertical sau torsional sau care se schimbă odată cu direcția privirii, acest lucru este cel mai consistent cu o etiologie centrală.
Testul de înclinație este testat cerându-i pacientului să privească drept înainte, apoi acoperind și descoperind fiecare ochi. Devierea verticală a ochiului acoperit după descoperire este o constatare anormală și poate fi asociată cu o etiologie centrală sau cu o implicare a trunchiului cerebral.
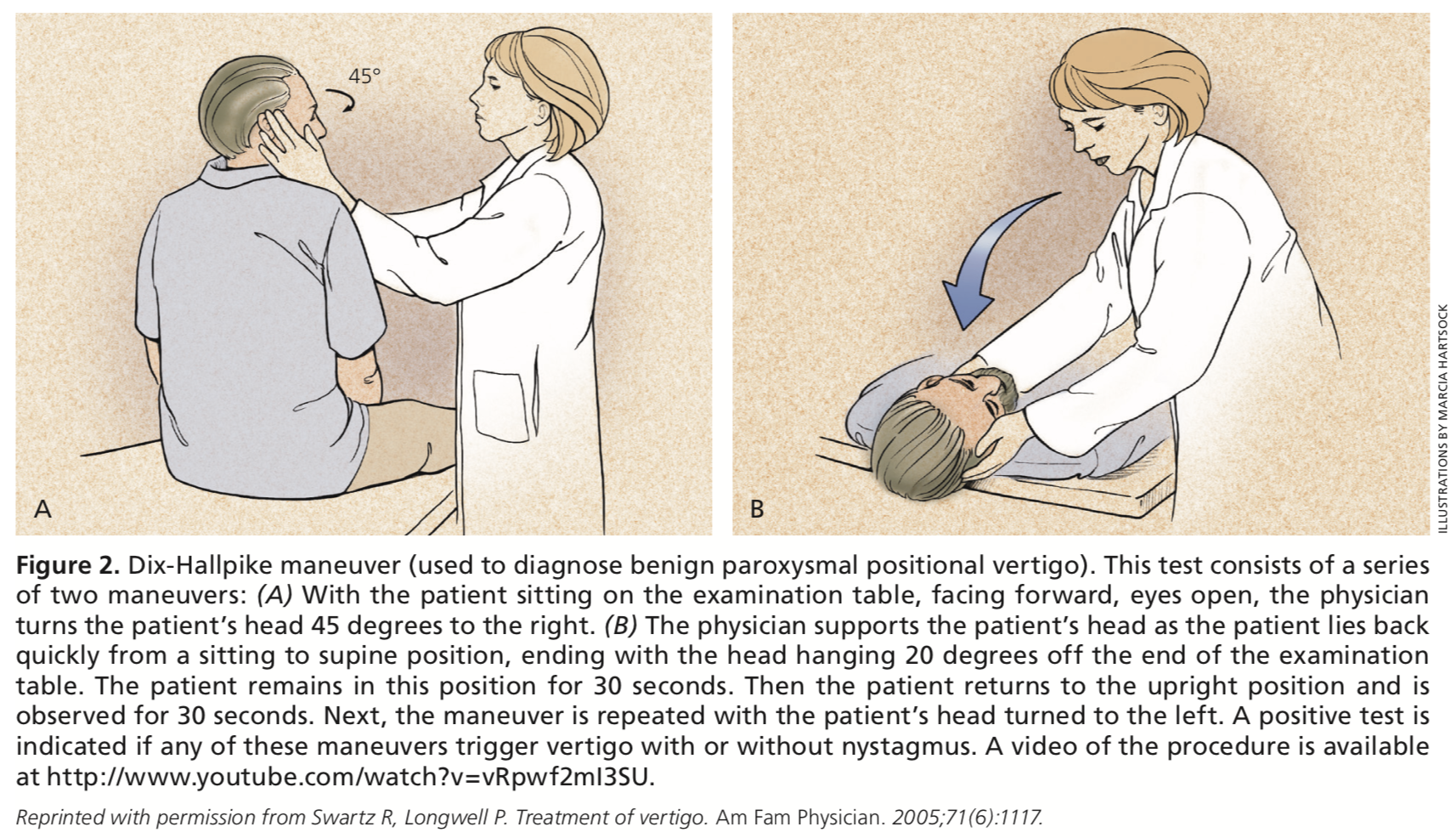
O altă examinare fizică care ar trebui să fie completată în evaluarea amețelii este manevra Dix-Hallpike. Dacă există un nistagmus ascendent sau torsional tranzitoriu în timpul manevrei, acesta este diagnostic pentru VPPB dacă momentul și declanșarea sunt în concordanță cu VPPB. Dacă un pacient are rezultate pozitive la testul Dix-Hallpike, dar nu are sincronizare sau caracteristici de VPPB, trebuie completată evaluarea pentru o etiologie centrală.
Câțiva pacienți care se prezintă cu plângeri de amețeli nu vor avea nevoie de teste de laborator. Cu toate acestea, majoritatea pacienților vor avea o comorbiditate, cum ar fi diabetul, hipertensiunea arterială sau bolile cardiace, care pot necesita teste cum ar fi CBC, CMP, TSH, UA și EKG. Alte teste care ar trebui luate în considerare pe baza istoricului și a constatărilor examenului fizic includ un test de depistare a drogurilor în urină, BNP, magneziu, vitamina D, vitamina B12, folat, ecocardiogramă, monitor Holter, ecografie a arterei carotide sau test de efort cardiac.
Nevroimagistica regulată nu este indicată în majoritatea cazurilor de amețeală. Cu toate acestea, în cazul în care există anomalii ale testelor neurologice la examinare sau pierderea asimetrică a auzului, trebuie completată o tomografie computerizată sau un RMN pentru a evalua dacă există o boală cerebrovasculară. Dacă există amețeli, cu pierderea auzului și rezultate imagistice normale, acest lucru sugerează boala Meniere.
Rămâneți cu noi pentru următorul articol care va discuta despre diagnosticele și tratamentele specifice ale amețelii!
.