- Fakultet/redaktion:
- Krediteringserklæring:
- Sponsorerklæring:
- Oplysningserklæring:
- Lys: Det gode og det dårlige
- The Nitty Gritty on UV Light
- Farezonen
- Forskning om blåviolet lys
- Den gode side af blåt lys
- Beskyttelse mod UV- og blå-violet lys
- Ræsonnement for at være nysgerrig
- Hvad vi nu ved om AMD
- En opskrift på AMD
- Drusen og AMD
- Håndtering af AMD
- Næringstilskud
- Forebyggelse og beskyttelse mod AMD
Fakultet/redaktion:
Mark Dunbar, OD, og Ronald Melton, OD
Krediteringserklæring:
Dette kursus er COPE-godkendt til 2 timers CE-kredit. COPE ID er 40549-PS. Kontroller venligst dit statslige licensnævn for at se, om denne godkendelse tæller med i dit CE-krav til relicensure.
Sponsorerklæring:
Dette efteruddannelseskursus er sponsoreret i fællesskab af University of Alabama School of Optometry.
Oplysningserklæring:
Dr. Dunbar har oplyst følgende relationer: Allergan Optometric Advisory Panel, Carl Zeiss Meditec Optometric Advisory Board, ArticDx Optometry Advisory Board, Sucampo Pharmaceutical Optometry Advisory Board, Vision Expo Continuing Education Advisory Board East and West: 2005-nuværende. Dr. Melton oplyste, at han har direkte finansielle og/eller proprietære interesser i Alcon Laboratories, Bausch + Lomb, ICARE-USA, Jobson Publishing og Nicox.
Af Ronald Melton, OD
Vi ved alle, at lys kan være både skadeligt og gavnligt for vores syn og vores generelle helbred. Her vil jeg give en baggrund om ultraviolet (UV) lys og blåt lys.
Lys: Det gode og det dårlige
Sollys indeholder UV- og blåt lys. UV-lys er en del af det ikke-synlige lysspektrum, og vi bliver udsat for det hver dag, når vi er ude i solen. Det kan forårsage skader på vores øjne, især på hornhinden og linsen. Den kumulative virkning af UV-eksponering kan føre til grå stær og potentielt til pinguecula og pterygium.
Blå lys, som er en del af det synlige lysspektrum, når dybere ind i øjet, og dets kumulative virkning kan forårsage skade på nethinden. Desuden er blåt lys i visse bølgelængder involveret i udviklingen af aldersrelateret makuladegeneration (AMD).1-3 Mængden af eksponering for blåt lys varierer afhængigt af tidspunktet på dagen, stedet og årstiden. Den gennemsnitlige andel af blåt lys, der findes i sollyset i løbet af dagen, er mellem 25 og 30 %. Selv på en overskyet dag kan op til 80 % af solens UV-stråler passere gennem skyerne.
Lys er også vigtigt for forskellige funktioner. Det hjælper os med at se bedre, det hjælper os med vores synsstyrke og konstraststyrke, det hjælper os med at opfatte farver, og det hjælper os med forskellige ikke-synlige funktioner i kroppen. For eksempel er lys med til at regulere vores søvn/vågnecyklus, som igen er med til at opretholde og regulere hukommelse, humør og hormonbalance.4,5
The Nitty Gritty on UV Light
Visibelt lys dækker området fra 380 nm til 780 nm, og UV-lys falder lige efter den kortere ende af det synlige spektrum, så det er usynligt for det menneskelige øje. Det er inddelt i tre zoner: UVA, UVB og UVC.
UVA ligger mellem 315 nm og 380 nm og er det mindst skadelige af UV-lyset. Solbrænding er den mest populære effektive UV-eksponering.
UVB ligger mellem 280 nm og 315 nm og har mere energi. Det er mere energirigt og ret skadeligt, hvis vi udsættes for det i dagligdagen. Akut kan det forårsage solskoldning og ødelæggelse af A-vitamin. I mere kroniske former kan det føre til hudfortykkelse, rynker og muligvis skade på DNA, hvilket kan føre til mela nomas og andre hudsygdomme. Eksponering for UVB er således kumulativ for både kroppen og øjnene.
UVC ligger i intervallet 100 nm til 280 nm og er det mest biologisk aktive af UV-lyset. Kortvarig eksponering kan skabe permanente skader på det menneskelige væv. Heldigvis absorberes UVC hovedsageligt af ozonlaget i den øvre atmosfære.
For at gennemgå kan UV-lys have en additiv virkning til at skade øjet og kan være en væsentlig risikofaktor for dannelse af grå stær celleliv. Det er vigtigt at huske og blive ved med at understrege det faktum, at ikke alt blåt lys er dårligt. Desuden er blåt lys også med til at regulere vores pupilstørrelse omkring bølgelængden 480 nm.
Farezonen
Mange miljøfaktorer som beliggenhed, årstid, tid og livsstil kan påvirke UV-risikoen. I modsætning til, hvad mange mennesker tror, er det tidspunkt, hvor de maksimale mængder UV-stråler når øjet, ikke ensartet hele året. Specifikt om sommeren mellem kl. 10 og 14 er den højeste UV-eksponering mellem kl. 10 og 14, men om vinteren vil denne maksimale eksponering ligge mellem kl. 8 og 10 og mellem kl. 14 og 16.
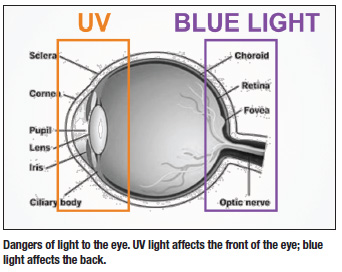
Som UV-lyset er farligt for vores hud, er det også farligt for vores øjne. Så det er vigtigt, at vi beskytter dem mod UV-skader. UV-lys påvirker øjets forreste del (dannelse af grå stær), mens blåt lys forårsager skader på øjets bageste del (risiko for AMD).
I dag er der en stigning i brugen af digitale apparater og moderne belysning – såsom LED-lys og kompaktlysstofrør (CFL’er) – hvoraf de fleste udsender et højt niveau af blåt lys. CFL’er indeholder ca. 25 % af det skadelige blå lys, og LED’er indeholder ca. 35 % af det skadelige blå lys. Det er interessant, at jo koldere den hvide LED er, jo højere er den blå andel. Og i 2020 forventes det, at 90 % af alle vores lyskilder vil være LED-belysning. Så vores eksponering for blåt lys er overalt og er kun stigende.
I takt med at babyboomerne bliver ældre, er der en stigende forekomst af tilfælde af grå stær og makuladegeneration i USA. I 2012 var der ca. 24 millioner tilfælde af grå stær hos personer i alderen 40+ i USA,6 hvilket er en stigning på 19 % i forhold til tallene fra 2000. Hvad angår makuladegeneration, havde to millioner mennesker på 50 år og derover sen AMD i 20126 , hvilket er en stigning på 25 % i forhold til 2000. I år 2050 vil bestanden af kataraktpatienter nå op på 50 millioner, mens AMD skønnes at nå op på omkring 5 millioner.7 Så bundlinjen er, at katarakt- og AMD-tilfælde forventes at blive fordoblet i løbet af de næste 30 år, til dels på grund af befolkningens aldring.
90 % af det synstab, der er forbundet med AMD, er sekundært til den våde form.8 Når vi ser på AMD-populationen, har 10 % af dem med sygdommen den våde form, og 90 % har den tørre form.8 Imidlertid er 80 % til 90 % af AMD-patienterne, hvis synsstyrke er 9 Og i 2030 forventes antallet af lovligt blinde at være 6,3 millioner med 500.000 tilfælde årligt.9
Forskning om blåviolet lys
Essilor havde et samarbejde med Paris Vision Institute i 2008, og deres direktiv var at finde de bånd af synligt lys, der var mest skadelige for øjnene.10 De opdelte det synlige lys i flere bånd på 10 nm, og hvert bånd blev derefter fokuseret på nethindens pigmentepithelceller (RPE) hos svin i flere timer. Ved hjælp af denne metode blev det specifikke bånd af blåt lys, der var mest skadeligt for nethinden og for RPE-cellerne, identificeret til at ligge ved 415 nm til 455 nm.
Det blå-violette lys, der blev opdaget som led i denne undersøgelse, er et 40 nm-bånd af synligt lys, der forårsager den maksimale celledød på nethinden. Med tiden udsættes vores øjne for forskellige kilder, der udsender dette blå-violette lys (f.eks. solen, LED-belysning, sparepærer). Kombiner det med brugen af tablets, tv’er, computerskærme og smartphones, og der er ingen tvivl om, at vores eksponering for blåviolet lys er stigende. Denne kumulative og konstante eksponering for blåviolet lys vil akkumulere sig over tid og har potentiale til at forårsage skader på nethindens celler, hvilket langsomt vil føre til nethindens celledød og kan igen føre til AMD.
Det lysniveau, der udsendes af nyere energibesparende belysningsteknikker (f.eks. LED, CFL’er), er meget højt. F.eks. udsender CFL’er, hvidt LED-lys og selv sollys høje niveauer af blåviolet lys sammenlignet med resten af det blå lysspektrum. Dette understreger behovet for, at vi beskytter vores øjne mod de skadelige bånd af blå-violet lys.
Den gode side af blåt lys
Det er ikke alt blåt lys, der er dårligt. Det mærkede blå-turkisfarvede lysområde, som ligger fra 465 nm til 495 nm, er vigtigt for vores syn, for funktionen af vores pupillerefleks og generelt for menneskers sundhed. Det er også med til at regulere vores cirkadiske søvn/vågnecyklus.11 Så blåt lys kan generelt have en sund indvirkning på synet og på kroppen, og det er dette blå-turkise lys, der har tendens til at have disse gavnlige virkninger. Utilstrækkelig lyseksponering betyder utilstrækkeligt blå-turkisfarvet lys, hvilket kan forstyrre vores cirkadiske biologiske ur og vores søvn/vågnecyklus. Så dette blå-turkise lys spiller virkelig en afgørende rolle for den enkeltes generelle sundhed.
Beskyttelse mod UV- og blå-violet lys
Hvordan kan vi blokere de skadelige blå lysstråler, men tillade de nyttige blå lysstråler at trænge igennem og komme ind i øjet? Essilor og Paris Vision Institute satte sig det mål at finde et selektivt lysfilter eller en linse, der kan blokere UV-stråler samt det skadelige blåviolette lys og samtidig tillade det blå-turkise lys og de længere bølgelængder af lys fortsat at trænge igennem. Det lykkedes dem med Light Scan, en patenteret, selektiv noglare-teknologi med tre nøglefunktioner: 1) den filtrerer selektivt skadeligt blåviolet og UV-lys fra, 2) den lader det gavnlige synlige lys, herunder det blå-turkise lys, passere igennem, og 3) den opretholder en fremragende gennemsigtighed i linsen, så der er ingen farveforvrængning, og du får en fremragende klarhed med linsen.
De endte med at levere en linse med beskyttelse både på forsiden og bagsiden. Forsiden af linsen defl ekterer UV-lys samt ca. 20 % af det blå-violette lys for derefter at defl ektere de skadelige stråler væk. Og bagsiden beskytter patienten mod den reflekterende blænding, der kommer fra linsens bagside, hovedsagelig fra UV-lys. Traditionelle blåblokkere giver dig smukke solnedgange, men det er ikke det, du ønsker. Du ønsker ikke farveforvrængning; du ønsker, at dine farver skal være naturlige. De traditionelle blå blokeringsbriller skelner ikke i det blå lysspektrum. De blokerer bare alt det blå lys. Denne nye linseteknologi er baseret på laboratorieundersøgelser over en fireårig periode udført af en gruppe af forskere og klinikere af høj klasse, som fandt frem til nogle meget vigtige data, der gjorde det muligt for dem at zoome ind på det lys, der skulle blokeres, og det lys, der skulle komme igennem. Så dette nye linsedesign er virkelig meget specifikt til mere selektivt lys.
Hvem vil have mest brug for beskyttelse? De, der er meget udsat for hvide LED- eller lysstofrør i kontorer og hjem, hyppige brugere af LED-computerskærme, tablets eller smartphones, og de, der er i risiko for AMD, især dem med høj risiko, (dem med familiehistorie, rygere osv.). Mange virksomheder arbejder på teknologi til at undersøge skadeligt blåt lys og måder at blokere det på og stadig tillade sundt blåt lys at forblive.
Ræsonnement for at være nysgerrig
Vi ved, at patienter med risiko for AMD har brug for at beskytte deres øjne mod skadeligt blåviolet lys, så vi er nødt til at blive oplyst om, hvad der foregår der, så vi kan uddanne vores patienter korrekt. Vi skal ikke kun se på vores AMD-patienter og afgøre, om vi skal anbefale dem kosttilskud, men vi skal også arbejde på at give disse patienter beskyttelse mod både det usynlige UV-lys og det blåviolette lysspektrum. Optiske virksomheder, der i øjeblikket tilbyder blåblokerende teknologi, er bl.a. Nikon (SeeCoat Blue), Essilor (Crizal Prevencia), PFO Global (iBlu coat), HOYA (Recharge), VSP (UNITY BluTech) og Spy Optic Inc. (Happy Lens). Vi skal spørge patienterne, om de i øjeblikket beskytter deres øjne dagligt, om der er en familiehistorie med makuladegeneration, og hvor meget tid de bruger foran en digital enhed eller computer. Vi skal også finde ud af, om vores patienter i øjeblikket beskytter deres øjne mod UV-skader, så der er en masse hjemmearbejde for os. Det er alle disse spørgsmål, der vil komme i forgrunden, efterhånden som denne nye teknologi fortsætter med at udvikle sig.
Dr. Melton praktiserer hos Charlotte Eye Ear Ear Nose & Throat Associates, P.A. og er adjungeret medlem af fakultetet ved Indiana University School of Optometry og Salus University College of Optometry. Han er forfatter og medforfatter til mere end 100 artikler om øjensygdomme og øjenpleje i peer-reviewed tidsskrifter og magasiner og har fungeret som investigator eller medundersøger på mere end 50 kliniske forskningsaktiviteter.
- Beatty S, Koh HH, Henson D, Boulton M. The role of oxidative stress in the pathogenesis of age-related macular degeneration. Surv Ophthalmol. 2000;45(2)115-134.
- Algvere PV, Marshall J, Seregard S. Age-related maculopathy and the impact of blue light hazard. Acta Ophthalmol Scand. 2006;84(1)4-15.
- Dillon J, Zheng L, Merriam JC, Merriam JC, Gaillard ER. Transmission af lys til den aldrende menneskelige nethinde: mulige konsekvenser for aldersrelateret makuladegeneration. Exp Eye Res. 2004;79(6)753-759.
- Wooten V. Sollys og søvn. Discovery Fit and Health. Tilgængelig på: http:// health.howstuffworks.com/mental-health/sleep/basics/how-to-fall-asleep2.htm. Tilgået: Januar 2014.
- Hvordan dit indre “kropsur” påvirker søvnen. Helpguide.org. Tilgængelig på: http://www.helpguide.org/harvard/sleep_cycles_body_clock.htm. Tilgået: Januar 2014.
- Synsproblemer i USA: Prevalence of Adult Vision Impairment and Age-Related Eye Disease in America, Fifth Edition. Prevent Blindness America, 2012. Tilgængelig på: www.preventblindness.org/visionproblems. Tilgået: December 2013.
- National Eye Institute. Tilgængelig på:: http://www.nei.nih.gov/eyedata/cataract.asp. Tilgået: December 26, 2013.
- AMD Alliance International. Tilgængelig på: : http://www.amdalliance.org/information_overview_basic_facts.html. Tilgået:
- Singerman LJ, Miller DG. Farmakologiske behandlinger for AMD. Review of Ophthalmology. Oct. 2003.
- Smick K et al. Blue light hazard: Ny viden, nye tilgange til opretholdelse af øjenhygiejne. Rapport fra et rundbordsmøde sponsoreret af Essilor of America. 16. marts 2013, NYC, NYC.
- Forskere bruger blåt lys til at behandle søvnforstyrrelser hos ældre mennesker. Lighting Research Center. 2005; April 14. Tilgængelig på: http://www.lrc.rpi.edu/resources/ news/enews/Apr05/general245.html. Tilgået: Januar 2014.
Hvad vi nu ved om AMD
Mark T. Dunbar, OD
Vi har en aldrende befolkning, hvilket vil resultere i en stigende efterspørgsel efter øjenpleje. Dermed kan vi forvente at se flere patienter med aldersrelateret makuladegeneration (AMD). Og selv om 90 % af vores patienter har tør AMD, kan en stor procentdel af disse patienter udvikle den våde form af sygdommen. Jeg ser dette som en utrolig mulighed for optometri til at overvåge disse patienter, tage sig af dem og virkelig være deres primære øjenlæge. Dette indebærer et ansvar for at vide, hvornår man skal henvise, og for at give de rette anbefalinger til vores patienter. Alt dette er en afgørende rolle for optometri, og takket være den nyeste teknologi er der så meget, vi kan gøre for at hjælpe med at ændre resultatet af AMD.
En opskrift på AMD
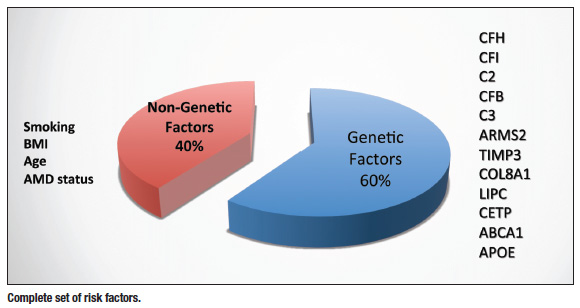
Vi forstår nu, at genetik spiller en afgørende rolle for AMD, og at miljø og livsstilsfaktorer også spiller en rolle. Vi ved, at de, der ryger, har op til 16 til 20 gange højere risiko for at udvikle AMD, og at personer med højere kropsmasseindeks, dårlig kost og større udsættelse for ultraviolet (UV) lys har en øget risiko.1 Så det er virkelig samspillet mellem genetik og disse eksterne faktorer, der prædisponerer en person til at udvikle makuladegeneration. Men der er meget, vi kan gøre for at sikre, at genetikken ikke tager overhånd, og det vil vi tale om lidt senere. Vi har udviklet os til det punkt, hvor vi kan foretage genetiske test og identificere de patienter, der har den højeste risiko for at udvikle AMD med stor sikkerhed, men også dem, der vil udvikle sig til den våde form af sygdommen.
Jeg synes, det er en spændende tid for vores patienter, nu hvor vi har synsbesparende behandlinger, og det er også en stor mulighed for optometri, fordi vi med de teknologiske fremskridt kan overvåge og tage os bedre af disse patienter nøje. Efterhånden som vores forståelse af AMD har udviklet sig, erkender vi, at det næsten er denne “to-hit-teori”. Du kan have “dårlige” gener eller en række gener, der prædisponerer dig for AMD, men det betyder ikke nødvendigvis, at du udvikler makuladegeneration. Der er andre faktorer, som efter min mening er det andet hit. Måske er det rygning, dårlig kost samt andre livsstilsfaktorer, der udløser forskellige gener til at interagere og i sidste ende prædisponere dig til at udvikle makuladegeneration. Måske er det endda så simpelt som at bo i et område, hvor man udsættes for meget sol, eller at arbejde meget udenfor og ikke tage de nødvendige forholdsregler for at beskytte sig mod solen.
Fotoreceptorceller udløses af lys for at sætte en række elektriske og kemiske reaktioner i gang, og denne proces begynder allerede ved fødslen. I nethinden hjælper det retinale pigmentepithel (RPE) fotoreceptorerne ved at sørge for enzymatisk re-isomerisering af de daglige omsætninger af fotoreceptorskive-membranerne. En markør for dysfunktion i RPE ses klinisk som drusen, ændret RPE-pigmentering og ophobning af lipofuscin. Lipofuscin er især en stærkt autofluorescerende retinoid, der ophobes, når det aldrende RPE ikke er i stand til at fordøje de ydre segmentskivemembraner fuldstændigt. Kort sagt er det en markør for sygdomsaktivitet. Lipofuscin er nemmest at se med fundus autofluorescens (FAF) billeddannelse.
Drusen og AMD
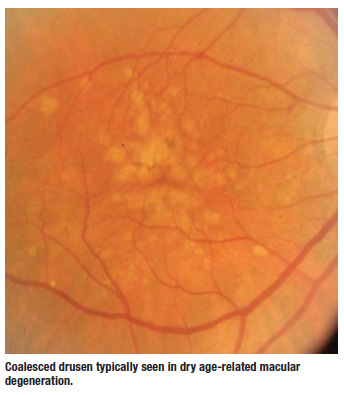
Drusen er det tidligste klinisk påviselige træk ved tør AMD. De ligger mellem RPE’s basalmembran og Bruch’s membran. Hårde drusen har tendens til at være mindre og kan også have et forkullet udseende, mens bløde drusen er større og mere uklart definerede. Nogle gange vokser de sammen og ligner små serøse afdelinger. Det er disse druser, der bekymrer mig mest. Når jeg ser klinisk på disse patienter, forsøger jeg altid at spørge mig selv, om jeg ser fl uid, subretinale blødninger, eksudater eller forhøjninger af nethinden, da disse er røde fl ager på, at patienten kan være gået fra tør AMD til den våde form for sygdommen.
Som regel er det hos disse patienter svært at afgøre, om de er gået over til våd AMD alene på baggrund af den kliniske undersøgelse. Dette illustrerer til dels vigtigheden af at se på makulaen tredimensionelt, da nogle af nethindeforandringerne kan være meget subtile, især hos en patient, der stadig har fremragende synsstyrke. En stereoskopisk visning af macula kan hjælpe med at opdage nogle af disse subtile ændringer, som er tegn på en patient, der har udviklet sig. Heldigvis er det i OCT-billeddannelsens tidsalder meget lettere at opdage disse tidlige ændringer. Som kliniker behøver du ikke at stole så meget på dine kliniske færdigheder og evner, hvilket hos nogle patienter ikke er nok. Der er tidspunkter, hvor OCT-billeddannelse er en absolut nødvendighed for at opfange nogle af de tidlige forandringer, som vi allerede har hentydet til. OCT’en giver dig mulighed for at stille tidligere diagnoser, hvilket igen fører til bedre og mere hensigtsmæssige henvisninger.
Geografisk atrofi (GA) er en mindre almindelig form for tør AMD. Endnu en gang har vi været hjælpeløse i overvågningen af disse patienter, fordi vi ikke har haft en behandling. Men nu med en bedre forståelse af genetik og andre faktorer, der påvirker denne sygdom, er der en række nye behandlinger på vej, som forhåbentlig ikke kun vil stoppe udviklingen, men også muligvis resultere i en helbredelse af AMD.
Håndtering af AMD
De behandlinger, der er tilgængelige i øjeblikket, har revolutioneret den måde, vi håndterer og behandler AMD på. Faktisk er der ikke længere nogen, der hævder, at makuladegeneration ikke er den vigtigste årsag til blindhed. Takket være nutidens behandlinger nyder mange af vores patienter faktisk bedre synsstyrke og dermed bedre livskvalitet, fordi de er i stand til at læse, køre bil og udføre andre vigtige opgaver.
Den negative side er, at patientens tilstand nogle gange kræver en månedlig indsprøjtning. Men hvis du har set en patient, der har fået injektioner af nogen af disse lægemidler, ved du, at de typisk tolererer dem godt, og at resultaterne er meget gode. Husk på, at vi ser på de sekundære virkninger af en livstids eksponering for lys, en livstid med defekte gener, en livstid med kost og andre faktorer, der i sidste ende kan være skadelige.
Hvis man ser bort fra konventionelle behandlinger, hvad med andre metoder til at håndtere AMD? Gør det en forskel at ændre livsstil? Kan det forhindre udviklingen af makuladegeneration? Vi ved, at det kan det i forbindelse med andre sygdomme som f.eks. diabetes og forhøjet blodtryk, så det er et rimeligt spørgsmål at stille i forbindelse med AMD. Vi kan helt sikkert tale med vores patienter om at holde op med at ryge, men hvad med at give kost- og ernæringsmæssige anbefalinger?
Næringstilskud
Det nationale øjeninstitut undersøgte virkningerne af ernæringstilskud i Age-Related Eye Disease Study (AREDS) i 1990’erne.2 AREDS vurderede det kliniske forløb, prognosen og risikofaktorerne for AMD og katarakt og evaluerede (i det randomiserede, kliniske forsøg) virkningerne af farmakologiske doser af antioxidanter og zink på udviklingen af AMD og af antioxidanter på udviklingen og udviklingen af linsetætheder. Det blev fastslået, at øjne med moderat og høj risiko for at udvikle avanceret AMD sænkede deres risiko med 25 %, når de blev behandlet med en højdosis kombination af C-vitamin, E-vitamin, betacaroten og zink.3
På tidspunktet for den første AREDS-undersøgelse havde vi ikke carotenoiderne lutein og zeaxanthin til rådighed, men vi havde betacaroten, og det var altså den, der blev undersøgt. Nu er der imidlertid lutein og zeaxanthin til rådighed, så ville det gøre en forskel at erstatte beta-caroten med disse carotenoider? Det skulle man tro, eftersom makulaen indeholder større mængder af begge disse carotenoider samt meso-zeaxanthin. Dette var et af initiativerne i AREDS2-undersøgelsen, som evaluerede virkningerne af lutein og zeaxanthin i stedet for betacaroten på udviklingen af AMD.4 Der blev også set på virkningerne af omega-3-fedtsyrer, som også i andre undersøgelser blev anset for at spille en rolle i udviklingen af AMD. Formålet med undersøgelsen var i et randomiseret, kontrolleret klinisk forsøg at få svar på, om der er en fordel ved lutein og zeaxanthin samt omega-3-fedtsyrer, alene eller i kombination med andre næringsstoffer, med hensyn til at bremse udviklingen af makuladegeneration.
AREDS2 randomiserede 4.000 patienter i alderen 50 til 85 år, som er i høj risiko for at få fremskreden AMD, til en af fire grupper: placebo (det oprindelige AREDS-tilskud); kun lutein og zeaxanthin; kun fedtsyrer; og lutein og zeaxanthin plus fedtsyrer4 . I modsætning til andre undersøgelser så AREDS2 på patienter, der havde intermediær og avanceret makuladegeneration, snarere end på patienter, der ikke havde AMD, eller som havde tidlig makuladegeneration.
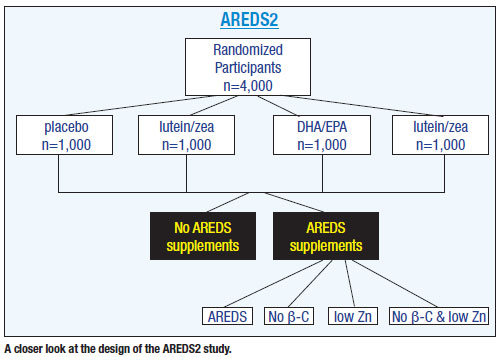
Placebogruppen i AREDS2 bestod af patienter fra det oprindelige AREDS-studie med betacaroten, zink, A-vitamin, C-vitamin osv. Alle andre blev randomiseret til disse andre former for kosttilskud (se figuren ovenfor).
AREDS2 forsøgte at finde ud af, om tilføjelse af lutein og zeaxanthin, tilføjelse af omega-3 eller en kombination af de to til den oprindelige AREDS-formulering reducerede risikoen lavere eller ud over de oprindelige 25 %. Dataene viste ikke en signifikant reduktion i progressionen, hvilket var overraskende.
Den sekundære analyse afslørede en 10 % reduktion i progression til avanceret AMD sammenlignet med ingen lutein + zeaxanthin (ikke ud over de oprindelige 25 %). Der var også en 18 % reduktion i progression til fremskreden AMD hos forsøgspersoner, der modtog AREDS-tilskuddet med lutein + zeaxanthin i stedet for betacaroten sammenlignet med det oprindelige AREDS-tilskud. Desuden blev der konstateret en 26 % reduktion i progression til avanceret AMD i den laveste kvintil af indtagelse af lutein og zeaxanthin gennem kosten.
Undersøgelsen konkluderede, at lutein og zeaxanthin ikke tilføjede flere fordele end det, som betacaroten gjorde. Men da der er en højere risiko for lungekræft hos rygere (eller tidligere rygere), der fik betacaroten, ville lutein og zeaxanthin være en mere sikker erstatning. Endelig blev det også fastslået, at omega-3 ikke havde nogen gavnlig effekt.
Forebyggelse og beskyttelse mod AMD
Når vi især ser på behandlinger for den tørre form for AMD, er ernæringsterapi virkelig den eneste behandling, der har vist sig at reducere risikoen. Livsstilsændringer har helt sikkert en fordel, så jeg mener, at det er vores rolle som primære og sekundære øjenlæger at anerkende potentialet i miljø- og livsstilsændringer, at tale om ernæring og kost og rygestop, men måske især at anbefale specifikke linsetyper, der blokerer de skadelige virkninger af UV-stråling og synligt lys med høj energi, før disse ændringer udvikler sig.
Dr. Dunbar er direktør for optometriske tjenester og tilsynsførende for optometriske ophold på Bascom Palmer Eye Institute ved University of Miami. Han har skrevet adskillige artikler og er forfatter til Review of Optometry’s månedlige klumme “Retina Quiz.”
- Coleman HR. Modificerbare risikofaktorer for aldersrelateret makuladegeneration. Pages 15-22. In: A.C. Ho og C.D. Regillo (eds.), Age-related Macular Degeneration Diagnosis and Treatment, 15 DOI 10.1007/978-1-4614-0125-4_2, © Springer Science+Business Media, LLC 2011. Tilgængelig på: http://www.springer. com/978-1-4614-0124-7. Tilgået: Januar 2014.
- Age-Related Eye Disease Study Research Group. The Age-Related Eye Dis ease Study Group: design implikationer. Control Clin Trials. 1999:20(6):573-600.
- Et randomiseret, placebokontrolleret, klinisk forsøg med højdosistilskud med C- og E-vitamin, betacaroten og zink mod aldersrelateret makuladegeneration og synstab. AREDS Report No. 8. Arch Ophthalmol. 2001;119:1417-1436.
- Age-Related Eye Disease Study 2 Research Group. Lutein + zeaxanthin og omega-3-fedtsyrer mod aldersrelateret makuladegeneration: det randomiserede kliniske forsøg Age-Related Eye Disease Study 2 (AREDS2). JAMA. 2013; 209(19):2005-15.