Det är en situation som ingen vill hamna i. Du upplever skarp, försvagande smärta. Denna smärta är inte som din vanliga muskelvärk. Detta är nervsmärta. Du får elektriska stötar, stickningar eller brännande känslor längs ryggen eller in i armar och ben. Det har gått så långt att du börjar förlora funktionen i ditt dagliga liv. Du kan knappt ta dig igenom din arbetsdag. För att inte tala om att kunna gå på den där vandringen. Du kan inte leka med dina barn eller barnbarn. Du går och låter dig undersökas av din läkare. Efter ett helt batteri av tester konstateras det att du har nervimpingement, diskbråck/degeneration eller spinal stenos.
Vad händer nu? Vid denna tidpunkt kommer de flesta läkare att ge dig behandlingsalternativ som; medicinera för att maskera smärtan, prova sjukgymnastik, få injektioner eller genomgå en ryggradskirurgi för att dekomprimera dina nerver. Med dagens alltmer stillasittande livsstil, liksom babyboomergenerationen som blir allt äldre, har andelen kroniska ryggsmärtor fortsatt att öka. Från 2000-2007 har det totala antalet vuxna i USA som lider av kronisk ryggsmärta ökat med 64 % (ca 7,8 miljoner till 12,8 miljoner), och patienternas medelålder har ökat från 48,5 till 52,2 år. (Baber et al 2016). Till följd av detta har också antalet operationer ökat under samma tidsperiod – 170 % för ryggmärgsfusioner (Rajaee et al 2012) och 11 % för laminektomier (Parker et al 2015). Nedan följer information som hjälper till att besvara några frågor om vilka alternativ du har när det gäller dekompressiv kirurgi, samt ett möjligt alternativ för att effektivt behandla ditt tillstånd.
- Konventionella behandlingar före operationen
- Effektivitet
- Tidsåtgång och kostnad för dekompressiv kirurgi
- Är det ett annat sätt att åstadkomma dekompression?
- En omfattande konservativ behandling
- Behandling av ryggradsrelaterade tillstånd inkluderar ofta:
- Non-kirurgisk dekompression av ryggraden
- Vem fungerar icke-kirurgisk dekompression för?
Konventionella behandlingar före operationen
Mestadels finns det en rad behandlingar som rekommenderas innan en operation godkänns. Vanligtvis är det första steget farmaceutiskt. Receptbelagda muskelavslappnande medel, smärtstillande medel och antiinflammatoriska läkemedel prövas. Nästa steg är sjukgymnastik. Motion är viktigt för optimal hälsa, men motion förvärrar ofta smärtan om man har nervkompression. Det sista steget före operation är vanligtvis steroidinjektioner. Även om de kan ge tillfällig lindring vid inflammation, ger de sällan varaktig lindring vid nervkompression. I den konventionella medicinska behandlingsmodellen är allt som återstår ryggradskirurgi.

Ryggkirurgi består ofta av två ingrepp som utförs samtidigt: ett ingrepp för att avlägsna de vävnader som orsakar nervkompressionen, följt av ryggmärgsfusion. Den vanligaste typen av dekompressiva operationer är laminotomier och laminektomier. Dessa ingrepp låter väldigt lika, eftersom de båda berör ryggradens lamina. Varje enskild kotpelare i din ryggrad har en lamina på vardera sidan av den bakre aspekten som skapar en benbåge som omsluter din ryggmärg. En laminektomi innebär att denna benbåge avlägsnas helt och hållet eftersom lamina tas bort helt och hållet, medan en laminotomi endast tar bort en del av benet som orsakar nervintrång. Vilken typ av operation du får beror på omfattningen av nervkompressionen och om andra ingrepp kommer att behöva genomföras. För att utföra både en laminektomi och en laminotomi görs ett snitt på den kotnivå där nervkompressionen uppstår. Vävnaden öppnas, man skär genom huden och dissekerar muskler för att frilägga ryggradens ben. Vid en laminektomi avlägsnas ryggradsprocessen och lamina helt från kotan för att lindra det tryck som dessa strukturer orsakar på nervrötterna eller ryggmärgen. Dessa benstrukturer kan ses nedan i figur 1. Processus spinalis är ett benigt landmärke, de är de “knölar” som du känner på ryggen under huden. De fungerar som fästpunkter för musklerna, medan lamina som visas i rött bildar den båge som täcker din ryggmärg. En laminotomi håller en del av dessa benstrukturer intakta, men kräver ändå att man tar bort en del av själva lamina genom att skära bort benet för att dekomprimera nerven.
Om dessa operationer ensamma inte är tillräckliga för att helt dekomprimera nerven kan kirurgen välja att utföra ytterligare ingrepp innan han eller hon stänger det första ingångssnittet. Beroende på var nervkompressionen uppstår kan detta kräva en diskektomi för att ta bort en del av eller hela en utbuktande/förhårdnad disk. Slutligen kan en foraminotomi utföras för att avlägsna bensporer eller öppna upp kanalerna (foramen) där nervroten lämnar ryggraden.
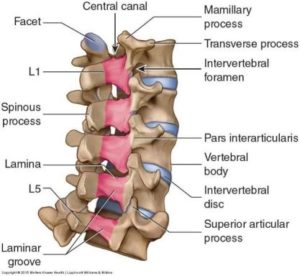
Figur 1. Ländryggens benanatomi med lamina för varje kotpelare i rött och det beniga landmärket spinusprocessen.
Med en laminektomi, där man tar bort dessa betydande delar av benet, skapas en potential för instabilitet i det området av din ryggrad. Dessutom fäster vissa av de inneboende musklerna som är ryggradets primära stabilisatorer direkt på de delar av kotan som tagits bort. Kirurgen måste också skära igenom de paraspinala musklerna för att komma åt skivan och lamina. Dessa muskler är ansvariga för att hjälpa ryggen att räta ut sig, rotera och hålla dig upprätt. Därför kombineras en laminektomi ofta med en ryggmärgsfusion på den nivån, vilket kräver att kirurgen borrar in skruvar i kotan ovanför och nedanför den drabbade nivån och förbinder dem med stålstavar.
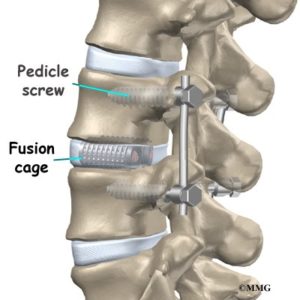
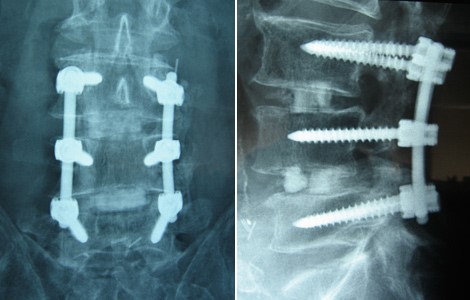
Figur 2.a Stavar och skruvar för ryggmärgsfusion. b. AP-röntgenbild av lumbafusion. c. Lateral röntgenbild av lumbafusion
Dessa hårdvaror krävs för att upprätthålla stabiliteten. Detta skapar i sin tur ett block av ben som allvarligt kan begränsa normala rörelseområden. Det betyder att även om operationen är framgångsrik när det gäller att minska nervkompressionen, så sker det till priset av en permanent förlust av normal rörelseförmåga. Resultatet av denna begränsning kan påskynda degenerationen av diskarna och lederna ovanför och nedanför fusionsplatsen, vilket leder till smärta, inflammation och eventuellt ytterligare operationer. (Ma et al 2019).
På grund av förfarandets invasiva karaktär och de risker som är förknippade med anestesi är kirurgi inte ett alternativ för vissa patienter. Detta är ofta fallet på grund av patientens ålder, immunkompetensnivå osv. Om kirurgi inte är ett alternativ får patienterna ofta veta att den enda tillgängliga behandlingen är läkemedel för att försöka hantera smärtan.
Effektivitet
Enligt studier misslyckas någonstans mellan 10 % och 74 % (Nguyen et al 2011) av ryggoperationer. Enligt dr Steven Atlas, docent i medicin vid Harvard Medical School, “minskar din smärta vanligtvis med 50 procent”, säger dr Atlas, “men det är väldigt få personer som verkligen inte har någon smärta efter en ryggmärgsfusion”. Lättnaden kanske bara varar några år innan tillståndet försämras igen.”
Den kirurgiska ingreppet är dessutom i princip en allt eller inget-händelse. Kirurgen kan inte gå in, raka av lite ben, sy ihop dig och “se hur det går”. Den enda anledningen till att det ens skulle övervägas som ett alternativ är om ditt tillstånd är tillräckligt komplicerat för att motivera flera operationer för att rätta till problemet. Slutligen fann man i en artikel från 2017 i tidskriften World Neurosurgery att en femtedel av de patienter över 65 år som genomgått en ryggradskirurgi var tvungna att återinföras på sjukhuset på grund av komplikationer (Aodgwa et al 2017).
Tidsåtgång och kostnad för dekompressiv kirurgi

Många elektiva ryggradskirurgiska ingrepp är polikliniska ingrepp, som genomförs inom ett par timmar. I allvarligare fall kan det krävas viss sjukhusvistelse. Dessutom rekommenderar de flesta kirurger att patienten gör något slags konditionsprogram före operationen. Detta kan innefatta några veckors fysisk rehabilitering som sker före operationen. Sedan tillkommer den tid som går förlorad från själva operationen. Även om det kan vara ett polikliniskt ingrepp kommer de flesta patienter inte att kunna återgå till arbetet på heltid på dagar till veckor efteråt. Slutligen kommer vi till den ytterligare tid och kostnad som krävs för att göra rehabiliterande sjukgymnastik för att återuppbygga styrka och stabilitet. För mer information om kostnaden för kirurgisk och icke-kirurgisk dekompression hänvisar vi till vår artikel Att förstå behandlingskostnader.
Är det ett annat sätt att åstadkomma dekompression?
Med anledning av den dåliga framgångsfrekvensen och den höga förekomsten av komplikationer för ryggradskirurgi uppfanns den icke-kirurgiska ryggraddekompressionen. År 1991 skapade en medicinsk forskare, Dr Allan Dyer MD, PhD, en terapianordning för att mekaniskt minska nervkompressionen. Genom att kombinera sin medicinska förståelse med grundläggande fysikaliska principer kom dr Dyer fram till att en tillräcklig axiell belastning på ryggraden skulle skapa ett vakuum i diskusskivan som skulle kunna minska utskjutningen av en diskbråckskiva. Det hjälpte Dr Dyer att få lindring av sin ryggsmärta och blev snabbt anammat av den konservativa hälsovården.
En omfattande konservativ behandling
På Olympic Spine and Sports Therapy är alla våra behandlingar läkemedelsfria, icke-kirurgiska, säkra och smärtfria. Vi använder en unik och omfattande behandlingsmetod som ger varaktig lindring så att du kan återfå din livskvalitet.
Behandling av ryggradsrelaterade tillstånd inkluderar ofta:
- Non-kirurgisk spinal dekompression, för att minska nervtrycket och reparera skadade diskar.
- Kiropraktiska justeringar och ledmobilisering, för att återställa korrekt rörelse.
- Högdoslaser, för att minska smärta och påskynda nervreparation.
- Skicklig manuell terapi, för att återställa muskelbalansen.
- Integrerad funktionell rehabilitering, för att återställa kontroll, styrka och uthållighet.
För att lära dig mer om våra omfattande behandlingar kan du referera artikeln: Lösningar för ischias och kronisk rygg- och nacksmärta, eller titta på videon: Lösningar för kronisk ryggradssmärta
Non-kirurgisk dekompression av ryggraden

Även om var och en av de terapier som vi använder bidrar till läkningsprocessen, är icke-kirurgisk dekompression den främsta behandlingen för nervkompression och diskproblem. Som tidigare förklarats sträcker maskiner för ryggraddekompression försiktigt ut ryggraden och skapar ett vakuum inuti diskarna och lederna. Det negativa trycket kan minska utbuktningar i diskarna, dra in näringsämnen och vatten i diskarna, minska svullnad och inflammation och förbättra ledrörelsen.
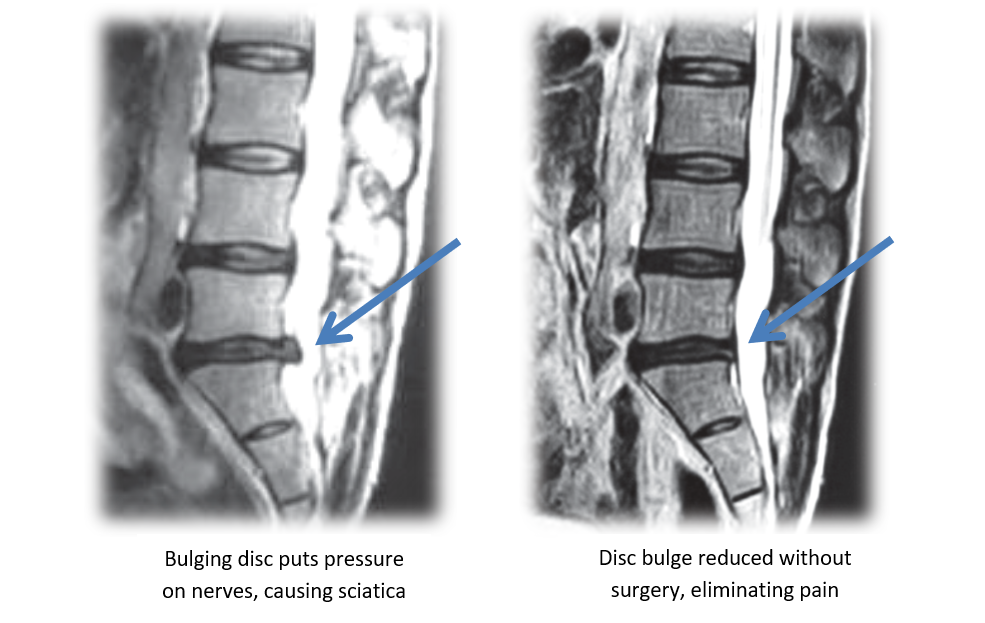
Nedan visas MRT-bilder av en patient med ett diskbråck vid L5-S1. På bilden före syns tydligt att skivan bölar ut i ryggmärgskanalen. Efterbilden togs efter en behandling med bland annat spinal dekompression och visar en minskning av herniationen.
Non-kirurgiska dekompressionsmaskiner är inte samma sak som inversions- eller traktionsenheter. Med inversion genereras dragkraft genom att man hänger i fotlederna eller knäna, den enda kontrollen över kraften är vinkeln man hänger i. Kraften är statisk om du inte rör dig. Med en ryggradsdekompressionsmaskin är kraften kontrollerad och riktad. Tryckhastigheten, de maximala och minimala kraftnivåerna och tryckets längd är alla programmerade i maskinen. Tryckcyklingarna, som en teckenvåg, /\/\/\/\/\/\\ ger en pumpverkan som förbättrar cirkulationen. Detta är särskilt viktigt när det gäller diskbråck, eftersom diskarna inte har någon direkt blodtillförsel. Förutom att det är effektivt är ryggradsdekompression säkert och smärtfritt. Våra dekompressionsmaskiner är godkända av FDA och kan stängas av av patienten om denne känner obehag. De flesta patienters dekompression är så bekväm och avslappnande att de kan ta en tupplur under behandlingen.
Vem fungerar icke-kirurgisk dekompression för?
På Olympic Spine and Sports Therapy har vi kunnat hjälpa tusentals patienter att hitta lindring av symtom på grund av diskproblem och nervkompression. Vi har åstadkommit detta utan användning av läkemedel, injektioner eller kirurgi. För att vara tydlig anser vi att det finns en tid och plats för kirurgi. Om omfattande konservativ behandling inte är framgångsrik kan kirurgi vara det enda alternativet. För att avgöra om en patient är en kandidat för ryggradsdekompression tar vi en detaljerad anamnes, utför en omfattande ortopedisk och neurologisk undersökning och beställer röntgen-, MRT-, CT- och elektrodiagnostiska tester enligt indikation. Om vi utifrån denna utvärdering fastställer att patienten är en kandidat för behandling, ger vi rekommendationer som beskriver de specifika terapierna, deras frekvens och varaktighet samt förväntningar på förbättringar i samband med ny utvärdering. På Olympic Spine and Sports Therapy anser vi att den bästa behandlingen för en patient är den behandling som är säkrast, mest effektiv och billigast. Vi erbjuder kostnadsfria konsultationer för att avgöra om en patient är en bra kandidat för vård. För att boka en konsultation kan du ringa oss på 425-967-6426 eller mejla oss på [email protected]. Vi vill inget hellre än att hjälpa dig att finna lindring och återfå din förmåga att leva ditt liv.
Adogwa O, Elsamadicy AA, Han J, et al. Drivers of 30-Day Readmission in Elderly Patients (>65 Years Old) After Spine Surgery: En analys av 500 konsekutiva ryggkirurgiska patienter. World Neurosurgery. 2017 Jan;97:518-522. DOI: 10.1016/j.wneu.2016.07.032.
Baber Z, Erdek MA. Syndromet för misslyckad ryggkirurgi: aktuella perspektiv. J Pain Res. 2016;9:979-987. Publicerad 2016 Nov 7. doi:10.2147/JPR.S92776
Ma Z, Huang S, Sun J, Li F, Sun J, Pi G. Riskfaktorer för övre intilliggande segmentdegeneration efter posteriora lumbala ryggmärgsfusionskirurgi i flera nivåer. J Orthop Surg Res. 2019;14(1):89. Publicerad 2019 mar 28. doi:10.1186/s13018-019-1126-9
Nguyen TH, Randolph DC, Talmage J, Succop P, Travis R. Long-term outcomes of lumbar fusion among workers’ compensation subjects: a historical cohort study. Spine (Phila Pa 1976). 2011;36(4):320-331. doi:10.1097/BRS.0b013e3181ccc220
Parker SL, Mendenhall SK, Godil SS, Sivasubramanian P, Cahill K, Ziewacz J, McGirt MJ. Förekomst av smärta i ländryggen efter diskektomi för diskbråck i ländryggen och dess effekt på patientrapporterade resultat. Clin Orthop Relat Res. 2015;473(6):1988-1999.
Rajaee SS, Bae HW, Kanim LE, Delamarter RB. Spinal fusion i USA: analys av trender från 1998 till 2008. Spine. 2012;37(1):67–76.