Videon och podcasten ovan och artikeln nedan innehåller olika information. Titta, lyssna och läs båda för att få ut det mesta av det här inlägget!
Ett allt vanligare huvudbesvär inom primärvården, akutvården, akutmottagningarna och till och med på specialistkliniker är yrsel. Det är mycket troligt att du som student har sett minst en patient med yrsel, som praktiserande kliniker har du förmodligen sett en uppsjö av fall, och som patient kan du ha lidit av detta bekymmer.
Det huvudsakliga klagomålet på yrsel är ofta ganska vagt och kräver kanske ingen utredning, men kan kräva en ganska omfattande diagnostisk utvärdering. Min uppgift idag är att hjälpa till att ge alternativ för utvärdering av yrsel samt hantering.
Om du arbetar eller roterar inom primärvården kommer du att träffa över hälften av de patienter som har huvudklagomålet yrsel.1 Den underliggande orsaken till en patients symtom kan vara en myriad av saker. Nedan finns en lista över vanliga orsaker till yrsel, men den är på intet sätt heltäckande.
En enskild etiologi för yrsel har visat sig utgöra högst 10 procent av de totala fallen av yrsel.1 På grund av den stora variationen av orsaker till yrsel som en patient kan ha är det klinikerns uppgift att snabbt avgöra om den underliggande orsaken är godartad, eller om det finns farhågor om en mer olycksbådande etiologi som kräver snabb utredning eller överföring av vården till akutmottagningen.
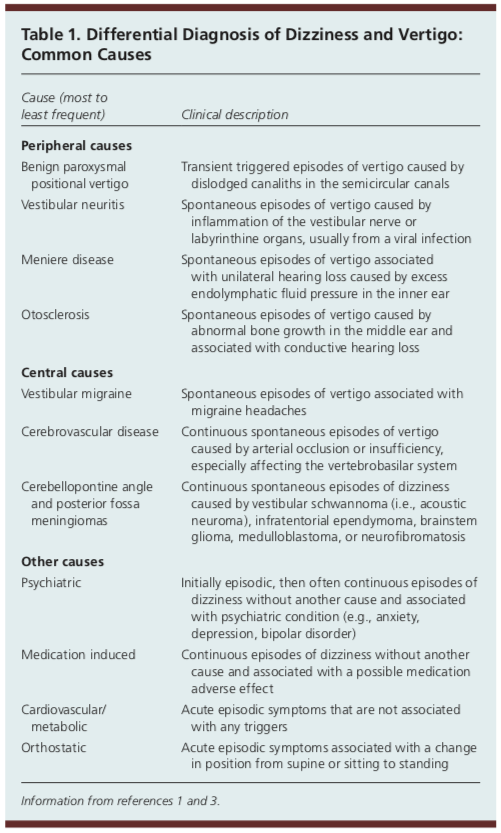
Am Fam Physician. Yrsel: Approach to Evaluation and Management. 2017;95(3):154-162. Copyright © 2017 American Academy of Family Physicians.
Eliciting The History
Det är alltid viktigt precis som med varje patient att genomföra en fullständig anamnes och fysisk undersökning. Ofta kan information som samlas in under anamnesen hjälpa till med diagnosen. Relevanta frågor kan omfatta symtomens början och varaktighet samt utlösande faktorer (specifika rörelser eller situationer). En nyare modell för hur man fastställer den underliggande etiologin till yrsel är TiTrATE-metoden, som omfattar följande:
- Symtomens tidpunkt
- Triggers som får symtomen att uppträda
- och riktad undersökning
Svaret på denna frågeställning och undersökning placerar patientens yrsel i en av tre kategorier: spontan episodisk, episodisk utlöst eller kontinuerlig vestibulär.
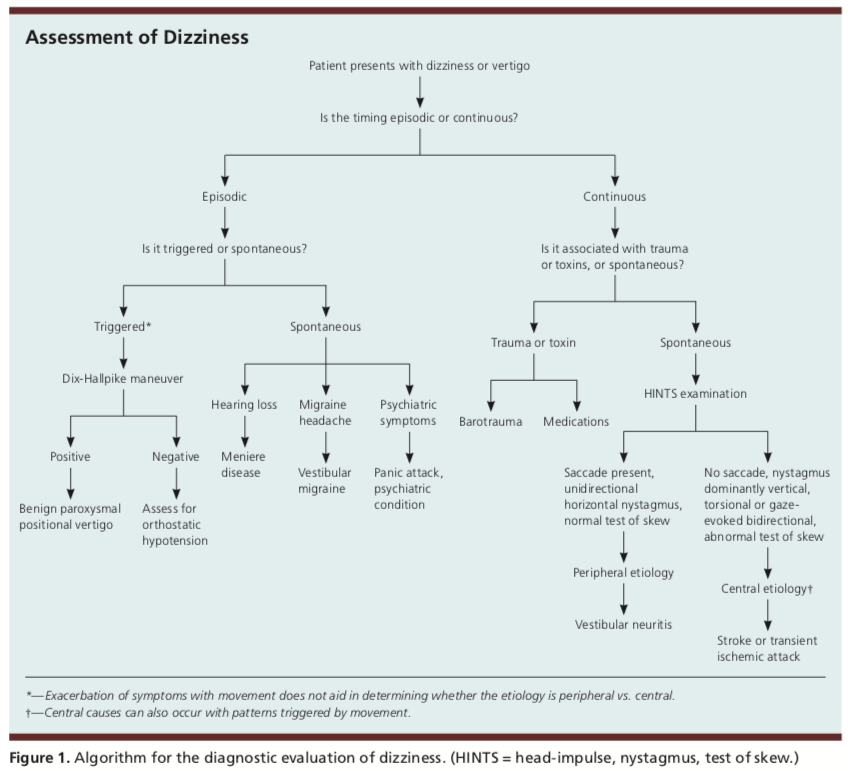
Episodiskt utlösta symtom kommer ofta att presenteras med korta intermittenta perioder av yrsel som varar i sekunder till timmar. Triggers kan inkludera huvudrörelse med en förändring av kroppspositionen, till exempel när man rullar runt i sängen. Episodiska utlösta symtom är ofta relaterade till benign paroxysmal positionell vertigo (BPPV).
Spontana episodiska symtom kommer ofta att visa sig genom att patienten har episoder av yrsel som varar i sekunder till dagar utan att någon specifik utlösande faktor hittats. Eftersom det inte finns några kända utlösare är anamnesen ofta nyckeln till diagnosen. Vanliga möjliga etiologier kan vara vestibulär migrän, Menières sjukdom eller psykiatriska tillstånd som ångest. Om symtomen uppstår när patienten ligger ner är det mer sannolikt att de har vestibulärt ursprung.
I kontinuerliga vestibulära orsaker kommer patientens symtom att vara ihållande och pågå i flera dagar till veckor och kan orsakas av traumatisk eller toxisk exponering. Klassiska symtom tillsammans med den ihållande yrseln kan vara illamående, kräkningar, nystagmus, intolerans mot huvudrörelser och instabil gång. Om det inte finns några historiska fynd av traumatisk eller toxisk exponering är orsaken sannolikt vestibulär neurit med central etiologi. Centrala etiologier kan dock ofta ha symtom som utlöses av rörelse.
En annan vanlig orsak till besvär av yrsel är svindel. Om en patient noterar att han/hon har klagomål på yrsel med subjektiv självrörelse när han/hon inte rör sig kan han/hon lida av vertigo. Vertigo beror ofta på en asymmetri i det vestibulära systemet eller sjukdom i den perifera labyrinten.
Om patienten beskriver vertigo bör du fråga om hörselnedsättning, vilket kan peka på Menières sjukdom. Om yrselssymptomen reproduceras med lägesförändringar eller vissa positioner bör BPPV övervägas. Ortostatisk hypotension kan vara en annan orsak till yrsel, där patienten får symtom vid snabba rörelser från ryggläge till sittande, sittande till stående eller från ryggläge till stående snabbt.
Läkemedel och yrsel
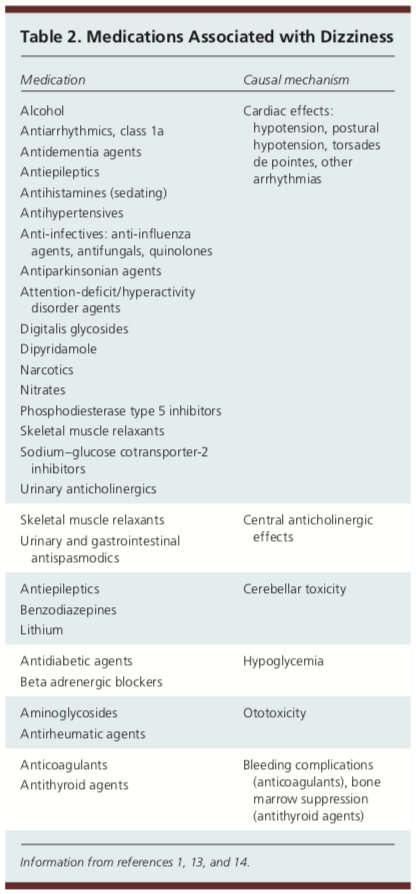
Läkemedel kan också vara en orsak till yrsel. Man har sett att mediciner eller polyfarmaci var inblandade i 23 procent av fallen hos äldre vuxna inom primärvården.1 Att använda fem eller fler mediciner har visat sig öka risken för yrsel. Nedan finns en tabell med flera mediciner och substanser som kan leda till klagomål på yrsel.
Fysisk undersökning
En fullständig fysisk undersökning bör genomföras, med särskilt fokus på neurologiska, kardiovaskulära och HEENT-undersökningar. Blodtrycket bör mätas tillsammans med ortostatiska vitalparametrar. Ortostatisk hypotension diagnostiseras när det systoliska blodtrycket sjunker med minst 20 mmHg, det diastoliska blodtrycket sjunker med minst 10 mmHg eller pulsen ökar med 30 bpm efter att ha gått från ryggläge till stående under en minuts tid.
Patientens gång-, balans- och Romberg-test bör genomföras. De som har en ostadig gång bör bedömas med avseende på perifer neuropati. Om Romberg-testet är positivt tyder detta på en abnormitet med proprioceptionsreceptorer eller proprioceptionens vägar.1
Användningen av HINTS-undersökningen kan hjälpa till att avgöra en eventuell oroande central etiologi kontra en mindre illavarslande perifer orsak till yrsel. HINTS står för: Head-Impulse, Nystagmus, Test of Skew.
Head impulse testas genom att patienten sitter och sedan skjuter huvudet 10 grader åt höger och sedan åt vänster medan patienten fokuserar på vårdgivarens näsa. Om snabba ögonrörelser ses på båda ögonen är etiologin sannolikt perifer. Om ingen ögonrörelse ses är etiologin sannolikt central.
Nystagmus testas genom att patienten följer vårdgivarens finger med ögonen till vänster och höger. Ensidig horisontell nystagmus som blir värre när patienten stirrar i nystagmusens riktning stämmer bäst överens med en perifer orsak. Om det finns spontan nystagmus som är vertikal eller torsionell eller som förändras med blickriktningen är detta mest förenligt med en central etiologi.
Test av skevhet testas genom att be patienten att titta rakt fram och sedan täcka och avtäcka varje öga. Vertikal avvikelse av det täckta ögat efter avtäckning är ett onormalt resultat och kan vara förknippat med en central etiologi eller involvering av hjärnstammen.
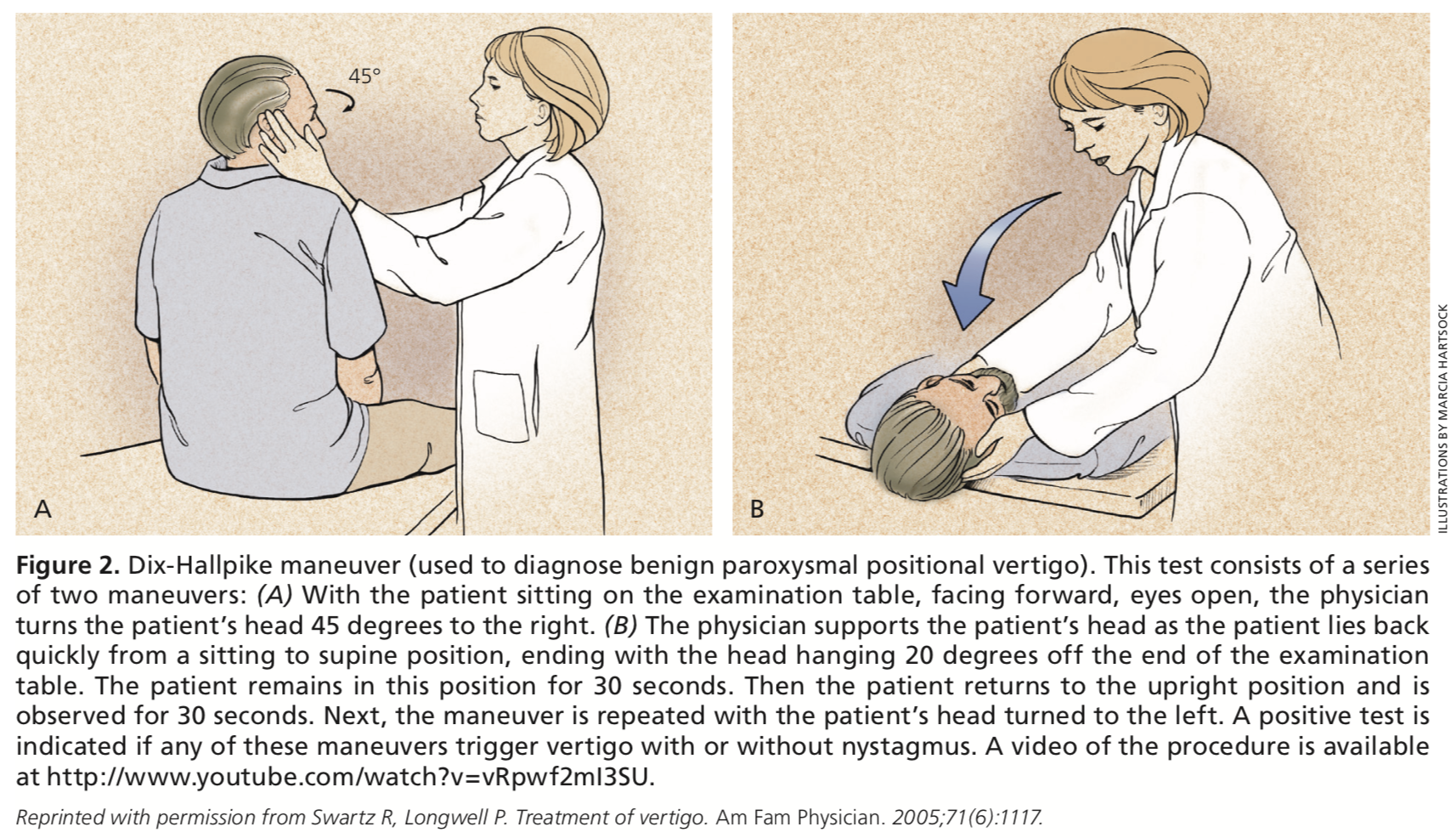
En annan fysisk undersökning som bör genomföras vid bedömning av yrsel är Dix-Hallpike-manövern. Om det finns en övergående uppåtriktad eller torsionell nystagmus under manövern är detta diagnostiskt för BPPV om tidpunkten och utlösaren är förenliga med BPPV. Om en patient har positiva resultat på Dix-Hallpike-testet, men inte har timing eller kännetecken för BPPV, bör bedömningen av en central etiologi slutföras.
Vissa patienter som kommer med klagomål på yrsel behöver inte laboratorietester. De flesta patienter kommer dock att ha en komorbiditet som diabetes, hypertoni eller hjärtsjukdom, vilket kan kräva tester som CBC, CMP, TSH, UA och EKG. Andra tester som bör övervägas utifrån anamnesen och fynden vid den fysiska undersökningen är bl.a. en drogscreening av urin, BNP, magnesium, D-vitamin, B12-vitamin, folat, ekokardiogram, Holtermonitor, ultraljud av halspulsådern eller hjärtstresstestning.
Reguljär neuroimaging är inte indicerat i de flesta fall av yrsel. Men om det finns några neurologiska testningsavvikelser vid undersökning eller asymmetrisk hörselnedsättning bör en datortomografi eller MRT genomföras för att bedöma om det föreligger en cerebrovaskulär sjukdom. Om det finns yrsel, med hörselnedsättning och normala bilddiagnostiska resultat, tyder detta på Meniere-sjukdom.
Spänn efter för nästa artikel som kommer att diskutera specifika diagnoser och behandlingar av yrsel!