
- Wat is Kunstmatige Inseminatie?
- Types van kunstmatige inseminatie
- Welke vormen van “onvruchtbaarheid” kan kunstmatige inseminatie behandelen?
- Kunstmatige inseminatie
- At Home Artificial Insemination: De IVI
- Doktersbureau Kunstmatige Inseminatie: De IUI
- Wat zijn de bijwerkingen en risico’s?
- Wat zijn de slaagpercentages?
- de aanpak
- Leeftijd
- Onderliggende vruchtbaarheidskwesties
- Medicijnen
- Hoeveel kost kunstmatige inseminatie?
- Fertiliteit behandeling alternatieven voor kunstmatige inseminatie:
- Bottom Line
Wat is Kunstmatige Inseminatie?
Kunstmatige inseminatie is een vruchtbaarheidsbehandeling waarbij sperma in het voortplantingskanaal van een vrouw wordt gebracht met behulp van een injectiespuit of een katheter-achtig medisch apparaat.
Soms worden deze spermacellen gewassen (ook wel schoongemaakt, geconcentreerd en geprepareerd) en neemt de vrouw medicijnen om de kans op zwangerschap te vergroten.
Kunstmatige inseminatie werd voor het eerst ontwikkeld door een Russische man genaamd Ilya Ivanoff in 1899 bij gedomesticeerde boerderijdieren. Het proces werd later aangepast voor menselijke kunstmatige inseminatie met de eerste rapporten verschenen rond in de jaren 1940.
Vandaag kunstmatige inseminatie is een van de meest voorkomende vruchtbaarheidsbehandelingen en vaak de eerste behandeling die men zal tegenkomen of worden voorgesteld door een medische provider. Daarom is het belangrijk om de soorten kunstmatige inseminatie te kennen, wie ermee geholpen kan worden, het proces, de risico’s, de kosten en de behandelingsalternatieven.
Laten we beginnen!

Types van kunstmatige inseminatie
De term kunstmatige inseminatie verwijst eigenlijk naar een paar enigszins verschillende behandelingsmethoden van het plaatsen van sperma in het voortplantingskanaal van een vrouw: intravaginale inseminatie (IVI)/intracervicale inseminatie (ICI), en intra-uteriene inseminatie (IUI).
Omdat de behandelingsmethodologie voor IVI en ICI erg op elkaar lijken en door elkaar worden gebruikt om slechts één behandeling te beschrijven – gaan we deze termen door elkaar gebruiken en bespreken we slechts twee hoofdbehandelingen in dit artikel: de IVI die thuis kan worden gedaan en de IUI die alleen kan worden gedaan onder medisch toezicht in een OBGYN of vruchtbaarheidskliniek kantoor.
Welke vormen van “onvruchtbaarheid” kan kunstmatige inseminatie behandelen?
Voor een zwangerschap zijn gezonde zaadcellen, eicellen, baarmoeder, eileiders en ovulatie nodig. Het vereist dat het sperma door de baarmoederhals en de baarmoeder en in een eileider reist om een eicel te ontmoeten en te bevruchten. De bevruchte eicel (nu een embryo) reist dan terug door de eileider en nestelt zich hopelijk in de wand van de baarmoeder.
Soms is er echter geen sperma (zoals vaak het geval is bij sommige LGBTQ-stellen en alleenstaande vrouwen) of is het sperma niet beweeglijk genoeg om deze reis te maken. Andere keren laat de baarmoederhals van de vrouw niet toe dat het sperma de baarmoeder binnenkomt. In deze gevallen en in andere situaties waarin het sperma niet in het voortplantingskanaal van de vrouw kan komen of de eicel niet kan bevruchten, kan kunstmatige inseminatie helpen.
Een vruchtbaarheidsspecialist of een ander soort arts kan iemand kunstmatige inseminatie aanraden als:
- ze een lesbisch stel of alleenstaande vrouw zijn die donorsperma gebruikt.
- een heteropaar na zes maanden regelmatige onbeschermde geslachtsgemeenschap als de vrouw 35 jaar of ouder is
- een heteropaar na een jaar onbeschermde geslachtsgemeenschap als de vrouw jonger is dan 35
- een milde mannelijke factor onvruchtbaarheid heeft (problemen met het aantal, de beweeglijkheid of de vorm van de zaadcellen)
- een heteropaar na een jaar onbeschermde geslachtsgemeenschap als de vrouw jonger is dan 35 jaar
- een milde mannelijke factor onvruchtbaarheid heeft (problemen met het aantal, de beweeglijkheid of vorm)
- baarmoederhalsonvruchtbaarheid
- onvruchtbaarheid door ovulatie (vaak PCOS)
- onverklaarde onvruchtbaarheid

Kunstmatige inseminatie
Het proces voor kunstmatige inseminatie vertoont veel overeenkomsten, ongeacht of het gaat om een IVI aan huis of een medisch gecontroleerde IVI.thuis IVI of een medisch gecontroleerde IUI in een vruchtbaarheidskliniek. Dat gezegd hebbende, een IUI kan meer betrokken zijn, afhankelijk van de medicatie protocol en monitoring eisen. Dat extra niveau van betrokkenheid bij sommige gemedicineerde en gecontroleerde IUI’s kan leiden tot een hogere kans op succes dan een thuis-kunstmatige inseminatie.
At Home Artificial Insemination: De IVI
Bij een thuis-kunstmatige inseminatie wordt de intravaginale inseminatie (IVI)-methode gebruikt, waarbij sperma zo dicht mogelijk bij de baarmoederhals in de vagina wordt gedeponeerd. De stappen van een at-home kunstmatige inseminatie omvatten:
- Volgen van de cyclus en ovulatie: om de ICI goed te timen, moet een vrouw haar menstruatiecyclus bijhouden en controleren met behulp van een kalender, lichaamstemperatuur, ovulatievoorspellingskits op basis van urine, of een combinatie van al het bovenstaande.
- Als de ovulatie eenmaal is vastgesteld (meestal rond dag 14 van de cyclus), gaat de vrouw op haar rug liggen met haar heupen omhoog (meestal met behulp van een kussen) en brengt ze een inseminatiespuit in de vagina die is geladen met partner- of donorsperma en die zo dicht mogelijk bij de baarmoederhals is gebracht.
- Het wordt vaak aanbevolen dat de vrouw 15-30 minuten blijft liggen. Na deze tijd kunnen zij hun dagelijkse bezigheden voortzetten, met uitzondering van warme baden die avond.
Doktersbureau Kunstmatige Inseminatie: De IUI
Een Intra-uteriene Inseminatie IUI is een vorm van kunstmatige inseminatie die alleen in een dokterspraktijk kan worden gedaan. Hoewel het kan worden gedaan op een minimaal betrokken manier waarbij de vrouw haar eigen ovulatie volgt tijdens een natuurlijke (niet-gemedicineerde) cyclus en zich alleen op kantoor meldt voor de inseminatie, worden IUI’s vaak gedaan met een van de vele mogelijke medicatieprotocollen en gekoppeld aan bloedwerk en echoscopie om op een veilige manier de ontwikkeling van de eierstokken/eieren te volgen en de inseminatie op het juiste moment in het kantoor uit te voeren. Het algemene proces voor een IUI is als volgt:
- Ovariële stimulatie: beginnend rond dag 2-4 van de cyclus van een vrouw, zal men gewoonlijk beginnen met het nemen van een medicijn om te helpen bij de ontwikkeling van de eicellen. Afhankelijk van de gebruikte medicatie neemt zij die gedurende ongeveer 5 of 10 dagen. Gedurende deze tijd zal de vrouw meerdere bezoeken aan de praktijk brengen om de ontwikkeling van de eierstokken te volgen en te bepalen wanneer de volgende stap moet plaatsvinden.
- Het op gang brengen van de ovulatie: Bij een gemedicineerde IUI cyclus wordt de ovulatie meestal “getriggerd” met behulp van een ander medicijn. Deze triggermedicatie vindt gewoonlijk plaats rond dag 13.
- Voorbereiding van het sperma & Inseminatie: De vrouw (of het paar) meldt zich in de spreekkamer van de arts voor de eigenlijke inseminatieprocedure. Het sperma wordt gewassen (tenzij er diepgevroren donorsperma wordt gebruikt, dat al is geprepareerd en alleen nog maar hoeft te worden ontdooid) en in een lange flexibele katheter opgezogen. Tijdens de procedure zelf reinigt een gediplomeerd verpleegster, NP/PA of arts de vagina en de baarmoederhals, controleert of het gebruikte sperma correct is en schuift vervolgens de katheter (geladen met geconcentreerd beweeglijk sperma) door de baarmoederhals naar de baarmoeder. Het sperma wordt vervolgens in de baarmoederholte gedeponeerd en de katheter wordt verwijderd.
Wat zijn de bijwerkingen en risico’s?
Het is relatief gebruikelijk dat een vrouw na een kunstmatige inseminatie wat kramp of een lichte bloeding ervaart.
Wanneer de kunstmatige inseminatie steriel wordt uitgevoerd, is het risico op infectie minimaal. Bij thuisinseminaties is het infectierisico echter veel groter door besmetting en een onsteriele omgeving. Hoe dan ook, het is mogelijk dat een vrouw een bekkeninfectie oploopt na de procedure.
Als men medicijnen neemt om de eicelgroei en ovulatie te stimuleren, is er een aanzienlijk risico op meerlingen zoals tweelingen of drielingen.
Volgens de American Society for Reproductive Medicine is er geen risico op genetische of geboorteafwijkingen buiten die welke tijdens een normale conceptie optreden.
Wat zijn de slaagpercentages?
De slagingspercentages voor kunstmatige inseminatie zijn afhankelijk van een aantal factoren, waaronder, maar niet beperkt tot:
- de aanpak (ICI vs IUI)
- de leeftijd van een vrouw
- onderliggende vruchtbaarheidsproblemen (mannelijk en vrouwelijk)
- gebruik van medicatie
de aanpak
Een studie gepubliceerd in het tijdschrift voor menselijke voortplanting wees uit dat ICI’s hadden geleid tot een zwangerschapspercentage van 37.9% na 6 behandelingen. Dezelfde studie vond een succespercentage van 40,5 procent na zes behandelingen van IUI. Dit komt neer op 6% per ICI-poging en 7% per IUI-poging.
Dat gezegd hebbende, hebben andere studies gevonden dat er zeer weinig verschil is in het totale resultaat bij vergelijking van de twee methoden wanneer beide worden uitgevoerd in een medische setting met gebruikmaking van dezelfde medicijnen .
Dat gezegd hebbende, velen zijn het erover eens dat wanneer medicijnen nodig zijn, met specifieke diagnoses, of met een geschiedenis van regelmatige onbeschermde geslachtsgemeenschap, een intra-uteriene inseminatie voordelig is omdat het meer controle biedt en een aanzienlijk hoger aantal spermacellen bij de baarmoeder eileider kruising brengt. ICI kan zeker nog nuttig zijn – maar wordt vooral aanbevolen voor degenen die geen geslachtsgemeenschap op natuurlijke wijze kunnen hebben, omdat een ICI sperma op in wezen dezelfde plaats plaatst als geslachtsgemeenschap.
Leeftijd
Het is een bekend feit dat de leeftijd van vrouwen in hoge mate bijdraagt aan onvruchtbaarheid en de kans om elke maand zwanger te worden. Als je kijkt naar de kans om elke maand op natuurlijke wijze zwanger te worden, zie je een snelle daling. Omdat kunstmatige inseminatie alleen een natuurlijk bevruchtingsproces ondersteunt, zijn veel van de problemen met de kwaliteit van eicellen en zaadcellen die de vruchtbaarheid beïnvloeden nog steeds belangrijke factoren bij het gebruik van kunstmatige inseminatie.
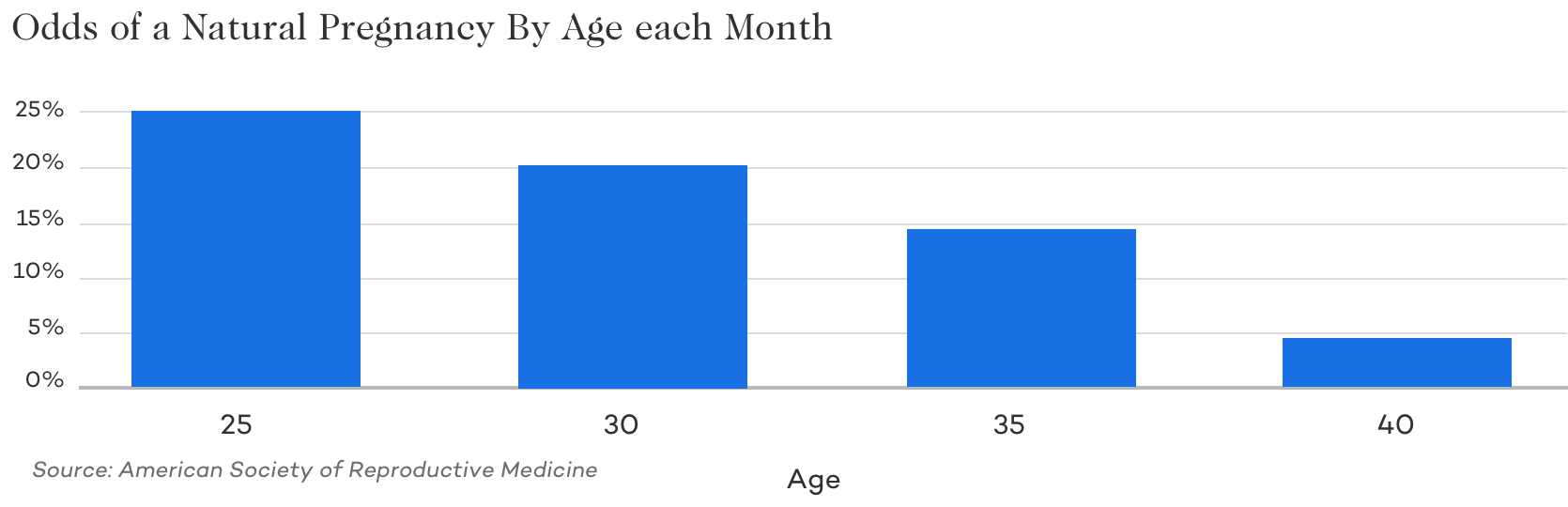
Onderliggende vruchtbaarheidskwesties
Onderliggende vruchtbaarheidskwesties spelen een belangrijke rol bij het succes van een kunstmatige inseminatiebehandeling.
Bij PCOS-patiënten die geen eisprong hebben, is de kans op een succesvolle zwangerschap door kunstmatige inseminatie zonder geneesmiddelen vrijwel nihil.
Zo ook hebben mensen met geblokkeerde eileiders of een ernstige mannelijke factor een zeer lage kans op succes.
Medicijnen
Voor bepaalde personen, zoals die met ovulatieproblemen, oudere vrouwen, die met verminderde eierstokreserve, en anderen, kan het gebruik van medicijnen – zowel oraal als injecteerbaar resulteren in opmerkelijk hogere kansen op succes. Voor anderen kan het gebruik van medicijnen de kans op een succesvolle inseminatiebehandeling slechts in geringe mate verhogen.
Hoeveel kost kunstmatige inseminatie?
De kosten van een kunstmatige inseminatie varieert afhankelijk van vele factoren:
- type behandeling – thuis IVI vs op kantoor IUI
- hoe de ovulatie wordt bijgehouden – thuis kalender/temperatuur/ovulatie predictor kit vs op kantoor echografie en bloedwerk monitoring.
- natuurlijke vs medicinale cycli
- donorsperma vs partnersperma
In het algemeen kan een thuis-inseminatie met partnersperma slechts een handvol dollars kosten (denk aan $10-100) terwijl een in-office IUI zonder monitoring of medicatie typisch minstens een paar honderd dollar per inseminatie zal kosten. Voeg daarbij monitoring en injecteerbare medicijnen en de kosten per cyclus zullen waarschijnlijk oplopen tot in de duizenden.
Er is ook de overweging van de kosten per succesvolle behandeling. Hoewel een IUI is zeker de meer betaalbare behandeling op een per cyclus basis, bij een nadere vergelijking van IUI en IVF – IVF kan eigenlijk meer kosten-effectief op een kosten per levendgeborene basis gegeven bepaalde diagnoses of na het falen van 3-4 IUI’s.
Fertiliteit behandeling alternatieven voor kunstmatige inseminatie:
Hoewel een kunstmatige inseminatie, hetzij thuis of in een kantoor kan goed zijn voor sommige mensen er zijn vele redenen om andere behandelingen te overwegen. Elk besluit om kunstmatige inseminatie of andere behandelingen toe te passen, moet idealiter worden genomen in overleg met een vruchtbaarheidsspecialist na het uitvoeren van tests bij mannen en vrouwen.
Als iemands eileiders geblokkeerd zijn, een significante mannelijke factor onvruchtbaarheid hebben, verminderde eierstokreserve hebben, al geruime tijd op zichzelf hebben geprobeerd, of andere opmerkelijke diagnoses hebben, is het heel goed mogelijk dat uw arts u wegstuurt van inseminatieprocedures en naar in-vitrofertilisatie (IVF) stuurt. Waar kunstmatige inseminatie veel contra-indicaties heeft, neemt IVF een groot deel van deze problemen weg en resulteert in de hoogste kans op zwangerschap per behandelingscyclus van elke behandeling – voor elke populatie.
Zo ook kiezen veel lesbische en transmannenparen die thuis- of kantoorinseminatie nastreven, ervoor om in plaats daarvan rechtstreeks naar wederzijdse IVF te springen als een manier om beide partners aanzienlijk betrokken te laten zijn bij het proces van kindercreatie.
Bottom Line
Kunstmatige inseminatie is een geweldige medische behandeling. Het biedt paren van hetzelfde geslacht, alleenstaande ouders, en heteroseksuele paren de kans op ouderschap tegen relatief lage kosten. Thuis-inseminaties, hoewel geschikt voor sommigen, zijn niet sterk gereguleerd en kunnen dus iemand blootstellen aan een niet te verwaarlozen risiconiveau (denk aan HIV) . Om deze en andere redenen is het belangrijk om een arts te raadplegen voordat u een beslissing neemt over uw vruchtbaarheidsbehandelingen.