DOOR NANCY W. BURKHART, BSDH, EdD
Pemphigus vulgaris en slijmvliespemphigoid zijn slijmvliesaandoeningen die, net als andere slijmvliesaandoeningen, in eerste instantie moeilijk te diagnosticeren kunnen zijn. Voor veel patiënten gaat de zoektocht naar een juiste diagnose gepaard met maanden of zelfs jaren van angst en onzekerheid.
Een van die patiënten is Becky Strong. Zij leed verscheidene jaren voordat de juiste diagnose van orale pemphigus werd gesteld, ook al vertoonde zij orale laesies die vaak een vroeg symptoom zijn van pemphigus vulgaris. Becky en ik zijn beiden aangesloten bij de International Pemphigus & Pemphigoid Foundation. Becky is een pemphigus vulgaris patiënt, en ik zit in de Tandheelkundige Adviesraad.
Andere artikelen van Burkhart
- Een tandarts voor alle diersoorten
- Hebben we de palliatieve zorg vergeten?
- Antrale pseudocyste
Als u er niet van op de hoogte bent, vraagt u zich misschien af: “Wat is de International Pemphigus & Pemphigoid Foundation (IPPF)?” De IPPF is een wereldwijde organisatie die zich inzet voor het verbeteren van de kwaliteit van leven van alle mensen die gediagnosticeerd zijn met, of getroffen zijn door, pemphigus of pemphigoid (P/P). De IPPF biedt directe toegang tot innovatieve en effectieve ondersteuning, en het is een betrouwbare bron van informatie over P/P. Ik ben er trots op geassocieerd te zijn met de IPPF als lid van de Tandheelkundige Adviesraad, die bestaat uit een indrukwekkende lijst van hygiënisten, tandartsen, pathologen, mondartsen, en faculteiten en studenten van verschillende medische en tandheelkundige scholen.
De IPPF heeft onlangs een bewustwordingswebsite gelanceerd (pemphigus.org/awareness), speciaal gebouwd met tandheelkundige professionals in het achterhoofd. De nieuwe website is de online thuisbasis voor de Awareness Campaign van de IPPF, die probeert de diagnosetijd van P/P te verkorten. Kate Frantz, Awareness Program Manager, heeft de campagne georganiseerd rond de slogan, “Put It on Your Radar.”
De website bevat waardevolle informatie voor zowel patiënten als tandheelkundige zorgverleners, waaronder toegang tot peer health coaches, diagnostische middelen en klinische foto’s. Er zijn mogelijkheden om betrokken te raken bij de organisatie, evenals een sectie voor permanente educatiecredits voor tandheelkundige professionals.
Uitleg over pemphigus en pemphigoid
Wat zijn pemphigus en pemphigoid (P/P)? Wat maakt een diagnose zo moeilijk, en waarom worden ze verward met andere aandoeningen?
Pemphigus is een algemene term voor een groep zeldzame, auto-immune mucocutane aandoeningen, met een vastgestelde immunologische basis, maar onbekende etiologie. Pemphigus kan levensbedreigend zijn. De twee belangrijkste vormen van pemphigus zijn pemphigus vulgaris (PV) en pemphigus foliaceus (PF). Een belangrijk kenmerk van PV is blaarvorming die oraal kan optreden. Mondartsen kunnen het uiterlijk van PV en slijmvliespemphigoïd (MMP) classificeren als desquamatieve gingivitis of gewone typen orale ulcera, waardoor de patiënt in feite een verkeerde diagnose krijgt. MMP kan het uiterlijk van gingivitis hebben en pijnlijke ulceraties en blaren vertonen.
Desquamatieve gingivitis is een beschrijvende term en geen diagnostische term. Minder dan 50.000 mensen in de Verenigde Staten worden getroffen, waardoor P/P als zeldzame, ultra-weesachtige ziekten worden gekwalificeerd. Zoals met de meeste auto-immuunziekten het geval is, worden vrouwen vaker getroffen dan mannen, met een gemiddelde aanvangsleeftijd van 50 tot 60 jaar. Maar beide kunnen ook in jongere leeftijdsgroepen voorkomen (zie figuur 1).
Er bestaan verschillende vormen van pemphigus:
– Drugsgeïnduceerde pemphigus
– Endemische pemphigus
– Pemphigus erythematosus
– Pemphigus foliaceus
– Pemphigus vegetans
– Pemphigus vulgaris
– Paraneoplastische pemphigus
– Benigne familiaire pemphigus (ziekte van Hailey-Hailey-ziekte)
Pemphigus wordt gekenmerkt door een scheiding van de epitheelcellen, veroorzaakt door auto-antilichamen die een eiwitonderdeel van de desmosomen aanvallen, die de adhesieplaats tussen de epitheelcellen vormt. Deze eiwitcomponent bindt epitheelcellen samen in gestratificeerd plaveiselepitheel. Bullavorming en ulceratie treden op als gevolg van deze scheiding.
Mucous membrane pemphigoid (MMP)
Mucous membrane pemphigoid (MMP) is een chronische, auto-immuun, vesiculobuleuze ziekte. Er bestaan geen besmettingsfactoren, de ziekte komt zelden bij kinderen voor en onze bronnen wijzen erop dat ze in het algemeen meer bij vrouwen dan bij mannen voorkomt. De meeste gevallen worden gediagnosticeerd in het vijfde decennium van het leven, met een verhoogde incidentie na de leeftijd van 70 jaar. De algemene incidentie bedraagt ongeveer zeven tot tien nieuwe gevallen per miljoen inwoners per jaar. Antilichamen die zich richten tegen het basaalmembraan en de onderliggende aanhechting aan het bindweefsel verzwakken, veroorzaken MMP. MMP richt zich op de gingiva en heeft het uiterlijk van gegeneraliseerde gingivitis. Wanneer de gingiva is aangetast, kan MMP worden aangeduid met de beschrijvende term desquamatieve gingivitis. Zoals eerder gezegd, is deze term beschrijvend maar niet diagnostisch (zie figuur 2).
De gingiva kan afslijten en een Nikolsky’s teken vertonen. De huid, genitaliën, anterieure neusgaten, ogen, rectum en slokdarm kunnen betrokken zijn. Diagnostisch kunnen MMP en PV duidelijk worden geïdentificeerd met behulp van immunofluorescentie, en kunnen erosieve lichen planus, erythema multiforme, discoide lupus erythematosus en andere allergie-achtige reacties worden uitgesloten. Het histologisch uitzicht, bekeken met behulp van immunofluorescentie en histologische kleuring, zal wijzen op een sub-basale scheiding van het epitheel van het onderliggende bindweefsel.
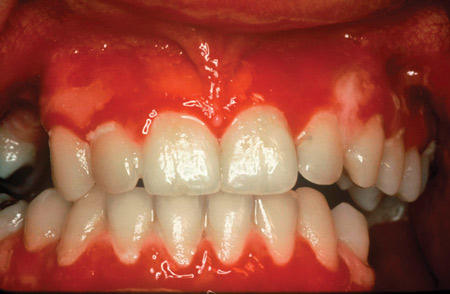
Figuur 1: Orale pemphigus vulgaris
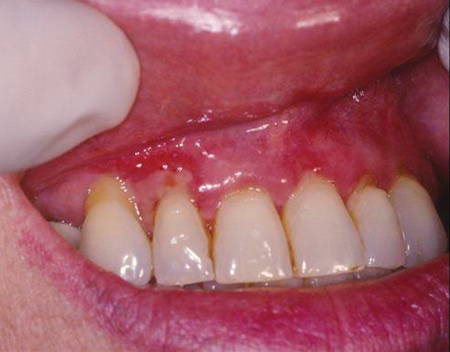
Figuur 2: Slijmvliespemphigoïd (met dank aan Dr. T.D. Rees)
Becky’s zoektocht naar een diagnose
Ik heb Becky Strong geïnterviewd over haar moeilijke reis om een diagnose en daaropvolgende behandeling te krijgen. Becky is verpleegster en ze spreekt ook voor verschillende groepen patiënten, tandheelkundestudenten en zorgverleners over haar diagnose en behandeling.
Het proces om een diagnose te krijgen vond ze tijdrovend en uitputtend, zowel lichamelijk als emotioneel. Becky merkte op dat zij, als verpleegster, moeite had om de juiste zorgverlener te vinden om een diagnose te stellen. Ze gelooft dat als ze niet kon begrijpen wat er aan de hand was, de gemiddelde patiënt zich in een veel slechtere situatie zou bevinden.
Ze begon mondzweren te krijgen in 2008, en kon ze niet weg verklaren. Haar meest gedenkwaardige beproeving begon in 2009. Ze had periodes zonder waarneembare orale laesies, gevolgd door periodes met pijnlijke orale laesies. Becky werd onderzocht door tandartsen, artsen, maag-darmspecialisten, kaakchirurgen en andere zorgverleners, maar kreeg pas in 2010 een definitieve diagnose. In die tijd kreeg ze, terwijl ze probeerde een diagnose te stellen, verschillende medicijnen en behandelingsvormen.
De enige zin die ze vaak hoorde was: “Ik weet niet of dit zal helpen, maar het kan zeker geen kwaad.” Ze beschrijft het proces van een diagnose als “hit or miss” gedurende de hele beproeving.
Becky merkte op dat ze soms het gevoel had dat ze misschien stervende was, en dat de medische/tandheelkundige gemeenschap er niet in was geslaagd te vinden wat haar ziekte veroorzaakte. Ze vond het erg dat haar man deze achtbaanrit met haar had meegemaakt.
“Hij had zich in eerste instantie niet aangemeld voor al deze problemen,” zei ze. Ze merkte op dat “hij me later vertelde dat hij dacht dat hij naar zijn nieuwe vrouw keek terwijl ze stervende was.” Becky zei ook dat haar ouders bezorgd om haar waren, en ze voelde zich ook slecht voor hen. Becky en haar man wilden een gezin stichten, maar haar aandoening bezorgde haar veel ongerustheid over mogelijke problemen voor haar baby. Toen ze in 2014 met succes zwanger werd, volgden haar artsen haar zeer nauwlettend op eventuele complicaties voor haar en haar ongeboren kind.
De jaren van angst, frustratie, angst en totale verbijstering bij het onvermogen om een diagnose te krijgen, blijven haar verbazen. Becky is van mening dat een meer methodische aanpak door zowel tandheelkundige als medische zorgverleners een meer tijdige diagnose zou hebben opgeleverd.
Overwegingen voor uw radar
Frantz (2014) noemt enkele belangrijke herkenningsboodschappen voor mondhygiënisten. Praktijkondersteuners moeten aan PV/MMP denken als er sprake is van een combinatie van meerdere orale laesies, chronische laesies, primaire laesies en laesies die ook buiten de mond (huidoppervlakken) voorkomen. De laesies kunnen ook optreden bij klein trauma.
Nadat de nieuwe slogan, “Put It on Your Radar,” wordt gepromoot, komt misschien de overweging van zowel pemphigus als pemphigoid op uw differentiële diagnoselijst te staan, als deze relevante factoren zichtbaar lijken bij uw patiënt.
Zoals altijd: luister naar uw patiënten en blijf goede vragen stellen! RDH
1. Burkhart NW. Slijmvlies pemphigoid. RDH. 2007; 27(3): 66,67,114.
2. Burkhart NW. Orale pemphigus vulgaris. RDH. 2007; 27(4): 84,85,94.
3. Frantz K. Orale pemphigus en pemphigoïd: De rol van de mondhygiënist. Access April 2014.
NANCY W. BURKHART, BSDH, EdD, is adjunct universitair hoofddocent in de afdeling parodontologie, Baylor College of Dentistry en het Texas A & M Health Science Center, Dallas. Dr. Burkhart is oprichter en mede-oprichter van de International Oral Lichen Planus Support Group (http://bcdwp.web.tamhsc.edu/iolpdallas/) en mede-auteur van General and Oral Pathology for the Dental Hygienist. Ze was een 2006 Crest/ADHA prijswinnaar. Ze is een 2012 Mentor of Distinction door Philips Oral Healthcare en PennWell Corp. Haar website voor seminars over slijmvliesziekten, mondkanker en orale pathologie is www.nancywburkhart.com.