Original Editor – Agapi Hakobyan
Top Contributors – Claudia Karina, Sheik Abdul Khadir, Chenoa Morales Caceres, Laura Ritchie and Agapi Hakobyan
Definicja/Opis
Cysta podkolanowa, lepiej znana jako torbiel Bakera, jest wypełnionym płynem obrzękiem, który powstaje z tyłu kolana w rejonie dołu podkolanowego. Ganglia, które są łagodne guzy torbieli, pochodzą z tkanki maziowej. Wspólne obszary dla torbieli może wystąpić w nadgarstku, dłoni, stopy i knee.
Cysta może wykonywać ciśnienie na niektórych struktur anatomicznych, w większości przypadków, dotkniętej struktury anatomicznej jest żyła podkolanowa. Co może prowadzić do zakrzepowego zapalenia żył.
Anatomia klinicznie istotna
Cysta Bakera jest powiększoną torbielą, która normalnie znajduje się pomiędzy przyśrodkową głową mięśnia brzuchatego i odbiciem nasadowym mięśnia półbłoniastego, nazwanym więzadłem pobocznym skośnym. Dwa warunki powstania torbieli to anatomiczne połączenie i przewlekły wysięk. Wysięki w stawie kolanowym mogą wypełniać kaletkę brzuchatą mięśnia półbłoniastego stawu kolanowego płynem maziowym i jeśli odpływ płynu jest utrudniony przez mechanizm jednokierunkowy, kaletka brzuchata mięśnia półbłoniastego stawu kolanowego powiększa się, dając początek jamie rzekomej, zwanej torbielą Bakera.
Epidemiologia /Etiologia
Torbiel Bakera, lub torbiel podkolanowa, występuje w przypadku istniejącego problemu wewnątrzstawowego z kolanem lub reakcji zapalnych, często w wyniku utraty ciał jamistych powstałych w stanach takich jak choroba zwyrodnieniowa stawów, reumatoidalne zapalenie stawów, podagra, rozerwanie ACL, rozerwanie łąkotki lub z powodu cząstek po artroplastyce stawu kolanowego, głównie z wkładki polietylenowej.
- Torbiel pierwotna: Poszerzenie powstające niezależnie od stawu i nie ma zwichnięcia kolana.
- Torbiel wtórna: Rozciągnięcie torebki stawowej znajdującej się pomiędzy ścięgnami brzuchatym i półbłoniastym: płyn przedostaje się przez kanał, którym normalna torebka komunikuje się ze stawem. Jest to najczęstsze zjawisko
Torbiel może mieć różną wielkość, od bardzo małej (bezobjawowej) do dużej, ale zmiana wielkości jest bardzo częsta. Szczególnie w mniejszych torbielach może istnieć przegroda oddzielająca komponenty semimembranosus i gastrocnemius. Może ona pełnić funkcję zastawki klapowej, pozwalając na wlewanie się płynu do torbieli podkolanowej, a nie na jej opuszczenie.
Istnieją różnice pomiędzy torbielą podkolanową u dzieci i u dorosłych. U dzieci są to torbielowate masy wypełnione galaretowatym materiałem, które rozwijają się w dole podkolanowym, są zwykle bezobjawowe i nie są związane z patologią wewnątrzstawową. Zazwyczaj dochodzi do samoistnego ustąpienia choroby, choć proces ten może trwać nawet kilka lat. U dorosłych torbiel Bakera jest często spotykana w połączeniu z innymi patologiami wewnątrzstawowymi i stanami zapalnymi.
Prezentacja kliniczna
Objawy mogą obejmować
- niejasny ból w tylnej części
- obrzęk i masa w przestrzeni podkolanowej
- ograniczony zakres ruchu
- sztywność w tylnej części kolana czasami zwiększona przez aktywność
- ciasnota za kolanem.
Większość torbieli znajduje się po przyśrodkowej stronie przestrzeni podkolanowej w kaletce brzuchatej, ale mogą one znajdować się w kaletce podkolanowej, więc masa będzie znajdować się po bocznej stronie przestrzeni podkolanowej. Istnieją również rzadkie przypadki, w których torbiel podkolanowa rozciąga się ku górze lub przodowi
Cysty mogą mieć różną wielkość, od małych, klinicznie bezobjawowych i niewyczuwalnych palpacyjnie, do dużych mas powodujących widoczny obrzęk kolana pacjenta. Wielkość torbieli lub ból mogą powodować ograniczenia zakresu ruchu. Jeśli torbiel jest duża, może powodować problemy mechaniczne w zgięciu kolana i ograniczać ruchomość.W rzadkich przypadkach występują oznaki i objawy rozerwania łąkotki, które można zbadać testem McMurraya.
Torbiele podkolanowe mogą wywierać nacisk na inne struktury anatomiczne. Ucisk tętnicy lub żyły podkolanowej może powodować odpowiednio niedokrwienie lub zakrzepicę, natomiast ucisk nerwu piszczelowego lub strzałkowego może powodować neuropatię obwodową.
Pęknięta torbiel może objawiać się jako ból łydki lub nawet obrzęk, może również powodować uczucie swędzenia w łydce. Występuje częściej u pacjentów z patologią zapalną niż u pacjentów z patologią zwyrodnieniową.
Diagnoza różnicowa
Cysta Bakera może być mylona z kilkoma innymi urazami kolana. Wywiad z pacjentem, a także badanie kliniczne i badania obrazowe pozwalają na prawidłowe rozpoznanie różnicowe choroby:
| Conditions presenting as soft tissue masses in the posterior leg | |
|---|---|
| Muscle strain or tear | Palpable mass/tenderness, swelling/warmth, ból przy skurczu i/lub rozciąganiu mięśnia |
| Stłuczenie mięśnia lub krwiak | Lokalne uszkodzenie mięśnia (krwawienie, obrzęk), bolesny skurcz/rozciąganie mięśnia. Jeśli krwiak jest stary, dochodzi do powstania zorganizowanego zgrubienia |
| Skurcz lub przykurcz mięśnia | Bolesny wyczuwalny guzek/ zgrubienie, możliwe ograniczenie zakresu ruchu, ból przy rozciąganiu mięśnia |
| Rozerwanie powięzi z przepukliną mięśniową | Wyczuwalna miękka masa, silny ból mięśnia przy zwiększonej aktywności, zlokalizowany obrzęk po aktywności |
| Myositis ossificans | Wyczuwalna bolesna masa w mięśniu, mikrorysy we włóknach mięśniowych powodujące ból i obrzęk przy skurczu lub rozciągnięciu mięśnia, utrata ruchu spowodowana ograniczeniem funkcji mięśnia |
| Zakrzepica żył głębokich (DVT)5 | Ciągły ból, ból przy biernym zgięciu grzbietowym (objaw Homan’a), zlokalizowane ciepło, zlokalizowana tkliwość przy palpacji łydki i możliwy obrzęk, podwyższona temperatura ciała |
| Złośliwy guz | Zlokalizowany ból i tkliwość, może być wyczuwalnie miękki lub twardy, może powodować dysfunkcję ruchową (zależnie od lokalizacji) |
| Guz złośliwy | Uogólnione złe samopoczucie, możliwa nagła utrata masy ciała, zlokalizowany ból i/lub obrzęk różnej wielkości i konsystencji |
| Naczyniak | Obecny od dłuższego czasu, powolne zmiany wielkości w czasie, wyczuwalny guzek, może być bolesny, może/nie może ograniczać ruch |
| Cysta Bakera5 | Wyczuwalny guzek z możliwą tkliwością w tylnej części kolana i tylno-przyśrodkowej części łydki |
| Pęknięta lub powiększająca się torbiel Bakera (pseudotromboflebitis) | Może imitować DVT, obrzęk łydki, ostry ból, który nasila się przy ucisku |
Torbiel podłużna może być również mylona z tłuszczakiem, który stawia mniejszy opór ciśnieniu w porównaniu z torbielą Bakera lub tętniakiem różnicowanym za pomocą oceny dopplerowskiej (USG)
Kilka przykładów dowodów potwierdzających i zaprzeczających możliwym rozpoznaniom to:
| Różnicowanie rozpoznań masy w mięśniu łydki. | ||
|---|---|---|
| Możliwe rozpoznanie | Dowody wspierające | Dowody negujące |
| Stare nadwyrężenie mięśnia lub uraz z tkanką bliznowatą | Wyczuwalna masa | Brak wcześniejszej historii naderwania mięśnia lub urazu, brak bólu przy bieganiu |
| Rozerwanie powięzi z przepukliną mięśniową | Ból przy chodzeniu powyżej 0.5 km, wyczuwalna tkliwość | Ból związany z wypadkiem, podstępny początek, Brak bólu przy bieganiu lub ogólnym wysiłku fizycznym |
| Zlokalizowany skurcz mięśni | Ból przy chodzeniu powyżej 0.5 km, wyczuwalna tkliwość | Brak bólu przy biernym rozciąganiu łydki, brak bólu przy opornym skurczu mięśnia, brak ograniczenia ruchu w stopie lub kolanie |
| Zakrzepica żył głębokich (DVT) | Wyczuwalna tkliwość, ból, siedzenie ze skrzyżowanymi nogami, w wywiadzie rodzinnym zwiększone stężenie XII czynnika krzepnięcia we krwi, przyjmowanie doustnych środków antykoncepcyjnych | Brak wywiadu w kierunku DVT, brak niedawnego unieruchomienia, brak obrzęków, brak podwyższonej temperatury ciała, ujemny objaw Homan’a, obecne miejscowe tętno |
| Niezłośliwy guz | Wyczuwalna masa, wyczuwalna tkliwość, podstępny początek | Przerywany ból |
| Guz złośliwy | Wyczuwalna masa, wyczuwalna tkliwość, podstępny początek | Bez utraty wagi, brak bólu w nocy lub złego samopoczucia, ból przerywany, dobry ogólny stan zdrowia |
| Naczyniak | Podejrzany początek, nieznana przyczyna, zmiany hormonalne (doustne środki antykoncepcyjne), obecny od dłuższego czasu, powolne zmiany wielkości w czasie, wyczuwalny guzek, może być bolesny, może nie ograniczać ruchów | |
Dokładne zróżnicowanie objawów występujących u pacjenta można zlokalizować za pomocą ultrasonografii.
Jeśli torbiel podkolanowa ulegnie zakażeniu, często może to skutkować powstaniem bolesnej masy za kolanem. W takich przypadkach postawienie diagnozy może być trudne, a zakażona torbiel może zostać pomylona z nowotworem. Torbiel może pęknąć (otworzyć się), powodując silny ból łydki, ograniczenie ruchu w stawie skokowym i powodując podobne objawy jak zakrzepica żył głębokich (widoczne na USG lub wenogramie).
Ważne jest wczesne zdiagnozowanie pękniętej torbieli Bakera w celu ustalenia najlepszego leczenia i uniknięcia powikłań, takich jak zespół przedziałów oraz w celu odróżnienia od:
- zakrzepowego zapalenia żył
- tętniaka podkolanowego
- zapalnego zapalenia stawów
- nadwyrężenia mięśnia brzuchatego przyśrodkowego
- guza tkanek miękkich lub rozerwania mięśnia
Należy wziąć pod uwagę, że torbiel podkolanowa może rzadko występować jako obrzęk na przedniej powierzchni bliższej kości piszczelowej jako część rozpoznania różnicowego u pacjenta z wcześniejszym wywiadem w kierunku całkowitej artroplastyki stawu kolanowego
Procedury diagnostyczne
Postępowanie obrazowe w przypadku kolan z podejrzeniem torbieli podkolanowej może obejmować zdjęcia radiologiczne, artrografię, ultrasonografię i MRI. Na wczesnym etapie oceny przydatne może być wykonanie zdjęć radiologicznych (posteroanterior Rosenberg, boczne i osiowe patellofemoral) w celu wykrycia innych schorzeń występujących w połączeniu z torbielami podkolanowymi, takich jak choroba zwyrodnieniowa stawów, zapalne zapalenie stawów i ciała obluzowane. Ponadto, ciała luźne mogą być widoczne w torbieli Bakera na zwykłych radiogramach.
Początkowo do wykrywania torbieli podkolanowych stosowano artrografię bezpośrednią. Artrografia bezpośrednia polegała na śródstawowym wstrzyknięciu do kolana gazu lub jodowanego środka kontrastowego, a następnie mobilizacji stawu w celu wtłoczenia kontrastu do torbieli. Następnie za pomocą radiogramów punktowych lub fluoroskopii stwierdzano obecność kontrastu w torbielach. Do wad tej techniki należy zaliczyć stosowanie promieniowania jonizującego oraz stosowanie inwazyjnych technik wstrzykiwania kontrastu.
Zalety ultradźwięków pozwalają na zastąpienie artrografii przez ultradźwięki. Zaletami są niski koszt, nieinwazyjne użycie i brak promieniowania. Główną wadą jest fakt, że jest ona zależna od użytkownika. USG jest w stanie wykryć torbiele Bakera w blisko 100%, ale nie jest w stanie odróżnić ich od innych schorzeń, takich jak torbiele łąkotkowe czy guzy śluzakowate, nie uwidacznia również innych schorzeń w kolanie, które często towarzyszą tym torbielom.
Złotym standardem w diagnostyce torbieli Bakera i różnicowaniu ich z innymi schorzeniami pozostaje rezonans magnetyczny. Pozwala ono na ocenę nieprawidłowości tkanek miękkich, a jego dodatkową zaletą jest dokładność w diagnozowaniu towarzyszących zaburzeń stawowych, dzięki czemu możliwa jest ocena całego spektrum związanych z nimi schorzeń
Stany takie jak torbiele łąkotki są łatwiejsze do odróżnienia od torbieli Bakera za pomocą rezonansu magnetycznego niż ultrasonografii. Może to być złoty standard, ale jest to również technika wysokokosztowa, dlatego USG należy traktować jako metodę przesiewową, jeśli ocena struktur wewnątrzstawowych nie jest konieczna.

Torbiel Bakera na osiowym obrazie MRI z kanałem komunikacyjnym pomiędzy mięśniem Semimembranosus a przyśrodkową głową mięśnia brzuchatego łydki
|
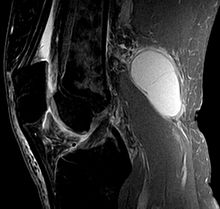
Torbiel Bakera na MRI, obraz strzałkowy
|
Mierniki wyniku
Mierniki wyniku służą do określenia i oceny oczekiwanych wyników terapii/procedury, które mają być porównane z wynikami stwierdzonymi u pacjenta.
- Podskala bólu uniwersytetów Western Ontario i McCaster (WOMAC): Jest wielowymiarowym instrumentem, który mierzy 17 czynności funkcjonalnych. 5 kategorii czynności związanych z bólem i sztywność stawów. Mierzy ból i dysfunkcję
- Wizualna skala analogowa (VAS): Mierzy ból na linii od 0 do 10. Od braku bólu do skrajnego bólu. Pacjent może łatwo zaznaczyć, jak silny jest jego ból.T
- Klasyfikacja Rauschninga i Lindgrena (RL): została użyta do oceny wyników i skuteczności terapeutycznej. Stopniowanie wynosi od 0 do 3
- Skala Newcastle-ottawa(NOS): jest prostą skalą do oceny jakości nierandomizowanych badań kontrolowanych
Badanie
Pacjenci z torbielą Bakera często mają objawy patologii łąkotki lub chrząstki, które można zbadać testem McMurraya. Objawy związane z torbielą podkolanową są rzadkie. Jeśli takie objawy są obecne, mogą być związane z wielkością torbieli i obejmują tylne lub tylno-przyśrodkowe uczucie pełności i bólu, masy i sztywności. Najczęstszymi objawami są obrzęk podkolanowy i ból po stronie tylnej. Pacjenci mogą również skarżyć się na ból występujący przy końcowym wyproście kolana. Podczas badania przydatne może być badanie zgięcia kolana.
U pacjentów z dużymi torbielami może wystąpić utrata zgięcia kolana, ponieważ torbiele mechanicznie blokują zgięcie. Badanie często ujawnia patologię łąkotek lub chrząstek stawu kolanowego, może występować wyczuwalna pełność lub tkliwość tylno-przyśrodkowa. Wyczuwalna palpacyjnie torbiel jest często twarda w pełnym wyproście kolana i miękka w zgięciu kolana. Stwierdzenie to znane jest jako “objaw Fouchera” i wynika z ucisku torbieli. Przy wyproście mięśnie brzuchaty łydki i półbłoniasty zbliżają się do siebie i do torebki stawowej, uciskając torbiel na powięź głęboką. Mechanizm objawu Fouchera jest przydatny w odróżnianiu torbieli Bakera od zmian takich jak tętniaki tętnicy podkolanowej, torbiele przyranne, zwoje nerwowe i mięsaki, w przypadku których pozycja kolana nie ma wpływu na badanie palpacyjne masy, dlatego uważa się, że jest to test służący do wykrywania torbieli Bakera.
Postępowanie medyczne
Czasami brak leczenia lub proste działania wspomagające prowadzą do samoistnego ustąpienia lub zmniejszenia objawów. Jeśli tak się nie stanie, rozwiązaniem mogą być techniki inwazyjne i chirurgiczne.
Bezobjawowa torbiel podkolanowa często ulega poprawie i z czasem sama znika. W przypadku objawów, odpoczynek może złagodzić ból, który powoduje torbiel, należy przyjmować niesteroidowe leki przeciwzapalne (NLPZ), aby złagodzić ból i ograniczyć ruch, również naprzemiennie z lodem.
Jeśli ból utrzymuje się, kolejny zastrzyk steroidowy z roztworem środka znieczulającego i steroidu może być zalecane, które mogą złagodzić ból, ale nie zapobiec nawrotom torbieli. Jest to tylko tymczasowe rozwiązanie.Przez torbiel podkolanową pochodzenia zapalnego, wystarczy leczyć chorobę podstawową. Gdy choroba podstawowa nie jest leczona, torbiel Bakera może powrócić. Badanie artroskopowe powinno być wykonane, a wszystkie patologiczne warunki leczone przed rozważeniem wycięcia torbieli poplitealnej.
Cysta może być usunięta chirurgicznie, jeśli staje się bardzo duża lub powoduje objawy, takie jak dyskomfort, sztywność lub bolesny obrzęk. Istnieją trzy techniki chirurgiczne dostępne w leczeniu torbieli: wspólne podejście tylne, podejście tylno-przyśrodkowe i przyśrodkowe podejście wewnątrzstawowe. Pierwsze dwie techniki są technikami, w których torbiel zostanie usunięta. W ostatniej technice wykonuje się otwór w torbieli, a następnie zamyka go. Torbiel podkolanowa w końcu zniknie.
Postępowanie w terapii fizycznej
Masaż lodem przez 15 minut co 4-7 godzin zmniejszy stan zapalny. Leczenie opiera się na zasadach R.I.C.E (odpoczynek, lód, ucisk i uniesienie), a następnie na niektórych ćwiczeniach kondycjonujących mięśnie.
Program rehabilitacji może poprawić kontrolę stawu kolanowego poprzez ćwiczenia zakresu ruchu. Zwiększy to zakres ruchu w stawie, jak również zwiększy jego elastyczność. Fizjoterapeuta poda program mobilności, program rozciągania ścięgna i równoległy program wzmacniania mięśnia czworogłowego, który należy powtarzać kilka razy dziennie. Spowoduje to zmniejszenie bólu po około 6-8 tygodniach.
Istnieje eksperyment porównujący zastrzyki kortykosteroidowe kierowane ultradźwiękami z terapią horyzontalną. 60 osób podzielono na trzy grupy, tylko zastrzyki (grupa A), tylko terapia pozioma (grupa B) i (grupa C) dostali zarówno zastrzyki i terapia pozioma. Terapia pozioma została dostarczona przez konkretnego urządzenia komercyjnego, a oni postępowali zgodnie z instrukcjami, dostarczonymi przez producenta. Pacjenci w grupach A i C mieli niższy poziom bólu po jednym miesiącu. Grupa C miała najniższe wyniki w skali VAS, a grupa C uzyskała również najlepsze wyniki w skali WOMAC. W grupie B i C nastąpiła również największa poprawa w punktacji sztywności i niepełnosprawności.
|
|
|
Kliniczna dolna linia
Cysty Bakera mają różne przyczyny, dlatego znalezienie jednego rozwiązania jest trudne. Najczęstsze metody leczenia są inwazyjne, takie jak zastrzyki z kortykosteroidów i NLPZ lub operacja. Kiedy ból jest gorszy, zastrzyk może pomóc złagodzić ból. Nie może jednak zagwarantować, że torbiel nie powróci. Często torbiel znika samoistnie. Nie zawsze jednak tak się dzieje. Pacjent, który odczuwa silny ból związany z torbielą Bakera, może stosować lód lub leki z grupy NLPZ, aby zmniejszyć ból. Na obecnym etapie istnieje potrzeba dalszych badań nad fizykoterapią, stosowaną u pacjentów z torbielą Bakera.
- 1.0 1.1 1.2 Di Sante, L., Paoloni, M., Ioppolo, F., Dimaggio, M., Di Renzo, S., & Santilli, V. Ultrasound-guided aspiration and corticosteroid injection of Baker’s cysts in knee osteoarthritis: a prospective observational study. American Journal of Physical Medicine & Rehabilitation.2010; 89(12): 970-975.
- 2,0 2,1 2,2 2,3 2,4 2,5 2,6 2,7 Larking P. Causation review – meniscal cysts. New Zealand: ACC; 2010.
- 4.0 4.1 4.2 4.3 4.4 4.5 4.6 4.7 4.8 4.9 Fritschy, D., Fasel, J., Imbert, J. C., Bianchi, S., Verdonk, R., & Wirth, C. J. The popliteal cyst. Chirurgia Kolana, Traumatologia Sportowa, Artroskopia. 2006; 14(7): 623-628.
- 5.0 5.1 5.2 Bowen, D., Gill, J. R., Pulido, P. G., Melton, J. T. K., & Cross, M. An Anteriorly Presenting ‘Wrap Around’Popliteal Cyst. Archives of Bone and Joint Surgery.2018; 6(5): 420.
- 6.0 6.1 6.2 6.3 6.4 Herman, A. M., & Marzo, J. M. Popliteal cysts: a current review. Orthopedics. 2014;37(8):678-684.
- 7.0 7.1 Constantinou, M., & Vicenzino, B. Differential diagnosis of a soft tissue mass in the calf. Journal of Orthopaedic & Sports Physical Therapy.2005; 35(2):88-94.
- 8.0 8.1 Handy, J. R. Popliteal cysts in adults: a review. In Seminars in Arthritis and Rheumatism. 2001; 31(2):108-118). WB Saunders.
- 9.0 9.1 9.2 9.3 Torreggiani, W. C., Al-Ismail, K., Munk, P. L., Roche, C., Keogh, C., Nicolaou, S., & Marchinkow, L. O. The imaging spectrum of Baker’s (popliteal) cysts. Clinical radiology.2002;57(8): 681-691.
- 10,0 10,1 Frush, T. J., & Noyes, F. R. Baker’s cyst: diagnostic and surgical considerations. Sports health.2015;7(4): 359-365.
- 11.0 11.1 Di Sante, L., Paoloni, M., Dimaggio, M., Colella, L., Cerino, A., Bernetti, A., … & Santilli, V. Ultrasound-guided aspiration and corticosteroid injection compared to horizontal therapy for treatment of knee osteoarthritis complicated with Baker’s cyst: a randomized, controlled trial. Eur J Phys Rehabil Med.2012; 48(4): 561-7.
- Zhou, X. N., Li, B., Wang, J. S., & Bai, L. H. Surgical treatment of popliteal cyst: a systematic review and meta-analysis. Journal of orthopaedic surgery and research.2016;11(1): 22.
- Bandinelli, F., Fedi, R., Generini, S., Porta, F., Candelieri, A., Mannoni, A., … & Cerinic, M. M. (2012). Longitudinal ultrasound and clinical follow-up of Baker’s cysts injection with steroids in knee osteoarthritis. Clinical rheumatology. 2012;31(4):727-731.
- Canoso, J. J., Goldsmith, M. R., Gerzof, S. G., & Wohlgethan, J. R. Foucher’s sign of the Baker’s cyst. Annals of the rheumatic diseases. 1987; 46(3): 228.
- Westside-Medical. Cysta Bakera Leczenie Feat. Dr. Blake Staker Westside-Medical. Dostępne od: http://www.youtube.com/watch?v=xjX9jBWXLkM
- TheGVideo. Masowanie torbieli Bakera. Dostępne od: http://www.youtube.com/watch?v=ETorNuyS4JA
.