Postanowiłeś zaryzykować i zacząć oferować zabiegi chirurgiczne w swoim gabinecie. Po przeczytaniu poprzedniego artykułu, dokonałeś odpowiedniego wyboru pacjentów i procedur do wykonania. Jednak może się okazać, że nawet najlepsi pacjenci mają obawy przed zabiegami wykonywanymi w gabinecie. W tym odcinku przedstawię kilka wskazówek, jak przewidzieć pacjenta, który może odczuwać lęk związany z zabiegiem i jak mu zapobiegać, aby zabieg w gabinecie mógł być przeprowadzony z powodzeniem. Na końcu tego artykułu poruszę inny temat, pooperacyjne nudności i wymioty.
On the Lookout
Pierwszym zadaniem jest rozpoznanie, że pacjenci poddawani jakiejkolwiek procedurze inwazyjnej mogą odczuwać lęk. Pacjenci mogą nie być w stanie całkowicie opisać tego, co czują, ale często opisują uczucie niepokoju lub strachu. Uczucie to jest związane z reakcją adrenergiczną, prowadzącą do wzrostu ciśnienia krwi i pulsu oraz suchości w ustach. Uczucie to może być nasilone przez ból lub hiperstymulację.
Podczas rozmowy z pacjentem w sprawie ewentualnego zabiegu chirurgicznego, ważne jest, aby wstępnie zbadać pacjenta pod kątem lęku. Czynniki, które mogą świadczyć o ryzyku wystąpienia lęku przed zabiegiem chirurgicznym, obejmują wcześniejszą nietolerancję procedur chirurgicznych lub siedzenia w miejscu, nietolerancję bólu w wywiadzie, historię medyczną lęku lub innych chorób psychicznych lub stan medyczny prowadzący do niestabilności ciśnienia krwi lub częstości akcji serca. Pacjenci, u których istnieje ryzyko wystąpienia lęku, mogą skorzystać z technik zmniejszających lęk lub mogą być lepszymi kandydatami do operacji poza gabinetem.
Czy istnieje ryzyko wystąpienia lęku, czy nie, wszyscy pacjenci skorzystają z technik (medycznych i niemedycznych) zapobiegających lękowi podczas operacji. Techniki niemedyczne są najłatwiejsze i powinny stać się częścią standardowej procedury operacyjnej. Najważniejsza jest prawdopodobnie postawa chirurga i personelu. Jeśli emanujesz pewnością siebie i mówisz spokojnym i przyjaznym głosem przed, w trakcie i po zabiegu, to będzie to droga do utrzymania pacjenta spokojnego i zrelaksowanego podczas operacji.
Likewise, jeśli środowisko biura i personelu jest spokojny i wygodny, pacjent będzie bardziej swobodnie. Nic nie czyni pacjenta bardziej nerwowym niż rozpraszające środowisko biurowe i hiperkinetyczny personel. W gabinecie chirurgicznym, niezależnie od tego, czy jest to uliczka do badań, czy dedykowana sala zabiegowa, również powinno być komfortowo. Odtwarzanie łagodnej muzyki, zapewnienie komfortowej temperatury i swobody pacjenta na krześle może sprawić, że procedura przebiegnie znacznie sprawniej.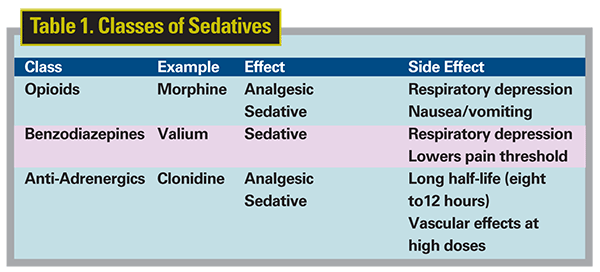
Jednakże interwencja farmakologiczna, gdy jest stosowana właściwie, może sprawić, że przypadek będzie łatwo tolerowany przez pacjenta. W takich przypadkach idealny lek lub “srebrna kula” do leczenia lęku przed operacją miałby szybki początek i rozwiązanie bez “kaca”, działałby anksjolitycznie i uspokajająco, zapobiegałby bólowi, stabilizowałby labilność hemodynamiczną i działałby amnestycznie. Żadna magiczna pigułka nie istnieje, ale wybór niektórych leków dla tych cech może leczyć lęk skutecznie i bezpiecznie.
Są trzy główne klasy leków stosowanych w celu zapobiegania lękowi w warunkach biurowych: opioidy, benzodiazepiny i leki antyadrenergiczne. Klasycznym opioidem jest morfina, która działa jako środek przeciwbólowy i uspokajający. Valium jest klasyczną benzodiazepiną, która działa jako środek uspokajający. Właściwości klonidyny, która jest znana ze swoich właściwości przeciwnadciśnieniowych, obejmują również działanie przeciwbólowe i uspokajające. Zostały one podsumowane w tabeli 1. Przypomnijmy, że idealny lek anksjolityczny ma wiele z tych cech, więc można wybrać jeden lek lub więcej niż jedną klasę leków, a cechy te będą się wzajemnie wzmacniać.
Po wybraniu leku do leczenia wstępnego lęku należy rozważyć, kiedy podać lek. W przypadku pacjentów, którzy są szczególnie zdenerwowani procedurą, można zdecydować się na podanie leku w nocy przed operacją. Pozwoli to pacjentowi na spokojną noc. Rozsądne jest również podanie leku rano w dniu zabiegu, ale jego działanie może osłabnąć przed czasem operacji. Preferuję, aby pacjent stawił się około 30 minut przed operacją, sprawdził parametry życiowe, a następnie podał lek. Następnie można zapytać pacjenta, czy odczuwa działanie leku i jeśli tak, rozpocząć operację. Jeśli w trakcie zabiegu pacjent potrzebuje większej sedacji, można ją zwiększyć za pomocą tabletki podanej podjęzykowo. Rozpuści się ona i zadziała szybko. Tabela 2 zawiera zestawienie leków powszechnie stosowanych w zabiegach wykonywanych w gabinecie. Należy pamiętać, że leki krótko działające mają szybszy początek działania; dlatego Xanax lub Versed są idealne do krótkich procedur biurowych.
Jeśli leki te są stosowane właściwie, nie powinny nigdy powodować reakcji lub nadmiernego obrzęku. Należy jednak zawsze być przygotowanym na taką możliwość. W celu leczenia reakcji na benzodiazepiny można podać flumazenil w dawce 0,2 mg dożylnie w ciągu 15 sekund, a następnie 0,2 mg co minutę do łącznej dawki 1 mg, w zależności od potrzeb. Nalakson jest stosowany w przypadku przedawkowania opioidów, 0,4 do 2 mg IV/IM/SC i może być powtarzany co dwie do trzech minut do całkowitej dawki 10 mg.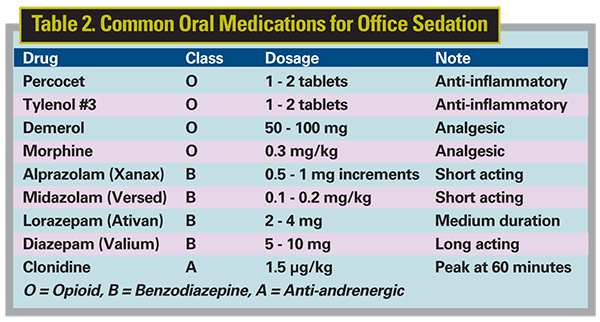
Podczas operacji należy nadal monitorować, czy pacjent nie odczuwa dyskomfortu lub niepokoju. Jeśli tak, należy ocenić przyczynę – ból, dyskomfort, itp. Zapewnić pacjenta podczas zabiegu, a nawet poprosić członka personelu o potrzymanie go za rękę. Rozważyć zwiększenie sedacji w razie potrzeby.
PONV
Oprócz niepokoju, pooperacyjne nudności i wymioty (PONV) mogą zmienić doświadczenie chirurgiczne w nieszczęśliwe. Poza rechotaniem i wymiotami, których może doświadczyć pacjent, będzie on odczuwał subiektywne uczucie mdłości. Ważne jest, aby przewidzieć PONV, ponieważ jest on związany z nawet 30 procentami wszystkich procedur, a konsekwencje, w tym rozejście się rany, krwiak i aspiracja, mogą być poważne.
Tak jak w przypadku lęku, istnieją pewne czynniki, dla których można wstępnie zbadać pacjentów. Czynniki te obejmują historię niepokoju, chorobę lokomocyjną, problem z PONV w przeszłości i problemy chirurgiczne, takie jak ból podczas operacji, operacje dłuższe niż trzy godziny i wszelkie procedury wokół oka lub twarzy.
Ale istnieje wiele leków zapobiegających i/lub leczących PONV, wiele niemedycznych interwencji działa dobrze. Pierwszą z nich jest przedoperacyjny post, co najmniej 6 godzin dla posiłków stałych i 2 godziny dla płynów. Ponadto, zmniejszenie lęku, czy to poprzez ograniczenie opisu operacji lub zakrycie oczu podczas operacji, pomaga zapobiegać PONV. Ważne jest również kontrolowanie bólu w trakcie i po zabiegu. Wreszcie, ograniczenie zmian pozycji podczas operacji, tj. siadanie i wstawanie pacjenta, może pomóc w zapobieganiu PONV.
Jednakże, jeśli pacjent wydaje się być bardziej narażony na PONV lub jeśli trzeba go leczyć po operacji, dostępnych jest wiele leków. Ich podsumowanie przedstawiono w tabeli 3. Wszystkie te leki są dość skuteczne w leczeniu PONV. Jednak wszystkie, z wyjątkiem Zofranu, wiążą się z ryzykiem wystąpienia objawów pozapiramidowych, w których u pacjentów występują mimowolne skurcze mięśni jako efekt uboczny stosowania leku. Jeśli u pacjenta wystąpiło w przeszłości takie działanie niepożądane, stosowanie tych leków jest przeciwwskazane.
Dzięki perłom opisanym w tym artykule można przewidzieć i leczyć niepokój i PONV u pacjentów, u których przeprowadza się zabiegi chirurgiczne. Chociaż dyskusja w tym artykule dotyczy zabiegów chirurgicznych wykonywanych w warunkach gabinetowych, te same umiejętności sprawdzają się również w warunkach ambulatoryjnych lub szpitalnych. W ostatniej części tej serii omówię kontrolowanie bólu w trakcie i po operacji, a następnie podam podstawowy algorytm łączący wszystkie te aspekty chirurgii gabinetowej.