TOIMINTA
Kongestiivisen sydämen vajaatoiminnan (CHF) – joka on yhä yleisempi sairaus1 – diagnoosi perustuu yleensä kliinisiin tietoihin ja kaikukardiografisiin löydöksiin.2 Virheet sydämen vajaatoiminnan diagnosoinnissa ovat kuitenkin suhteellisen yleisiä erityisesti perusterveydenhuollossa ja päivystyspoliklinikalla; uskotaankin, että 25-50 % kaikista näissä tilanteissa esitetyistä sydämen vajaatoiminnan kliinisistä diagnooseista on virheellisiä.3 Aivojen natriureettisen peptidin (BNP ja sen N-terminaalinen fraktio, joka tunnetaan nimellä NT-proBNP) pitoisuuksien määrittäminen on viime vuosina osoittautunut käyttökelpoiseksi sydämen vajaatoiminnan diagnosoinnissa. Perusterveydenhuollon keskuksissa ja sairaaloiden päivystyspoliklinikoilla tehdyt tutkimukset ovat vahvistaneet näiden merkkiaineiden erinomaisen diagnostisen tarkkuuden.4,5 Rutiininomainen määritys ei kuitenkaan ole vielä yleistynyt laajalti. Tärkeimpiä syitä tähän ovat menettelyn kustannukset ja epäilykset, joita ei ole vielä selvitetty kokeellisessa työssä.6-12 Jälkimmäisen osalta voidaan todeta, että suurin osa tällä alalla tehdyistä tutkimuksista on tehty vain yhdessä keskuksessa ja että niihin on osallistunut valikoituja keskuksia ja hyvin homogeenisia potilaita, joilla on yleensä heikentynyt systolinen toiminta10-12 (mikä poikkeaa melko paljon siitä, mikä on arkipäiväinen kuva, joka CHF:n potilaista nähdään kliinisessä käytännössämme). Lisäksi niissä tarjotaan raja-arvoja, jotka poikkeavat suuresti toisistaan ja jotka riippuvat hengenahdistuksen vakavuudesta, hoitoympäristöstä (sairaalan päivystysosasto tai muu ympäristö) ja potilaan iästä. Tässä artikkelissa raportoidaan tutkimuksesta, jossa tutkittiin NT-proBNP-tasojen mittaamisen diagnostista hyödyllisyyttä heterogeenisemmassa potilaspopulaatiossa, toisin sanoen populaatiossa, joka muistuttaa enemmän rutiinikäytäntöjä. Tutkimukseen osallistui 12 espanjalaista sairaalaa, jotka edustavat terveydenhuollon eri tasoja. Kaikki potilaat tulivat hengenahdistuksen (eriasteisen) vuoksi joko sairaaloiden päivystyspoliklinikoille tai erikoislääkärin poliklinikoille; joillakin oli säilynyt systolinen toimintakyky, toisilla systolinen toimintakyky oli heikentynyt.
MENETELMÄT
Tutkimushenkilöt olivat 247 peräkkäistä potilasta, jotka tulivat 12 espanjalaisen sairaalan (ks. liite) päivystyspoliklinikalle tai kardiologian- tai sisätautien poliklinikalle hiljattain alkaneen hengenahdistuksen vuoksi. Potilaat, joilla oli aiemmin diagnosoitu sydämen vajaatoiminta tai muita hengenahdistukseen liittyviä ongelmia (yleensä merkittävä keuhkoputkien ja keuhkojen sairaus), jätettiin tutkimuksen ulkopuolelle, samoin kuin potilaat, joilla oli munuaisten vajaatoiminta (dialyysihoidossa), ja potilaat, joilla oli akuutti sepelvaltimo-oireyhtymä. Kaikki mukana olleet potilaat kuuluivat dyspnean toimintaluokkiin II, III tai IV. Kaikille selitettiin tutkimuksen tavoitteet, ja kaikki antoivat suostumuksensa osallistua tutkimukseen. Kaikilta potilailta otettiin verta plasman NT-proBNP-pitoisuuden määrittämiseksi. Erikoislääkäri (joka oli aina “sokea” havaituille NT-proBNP-pitoisuuksille) teki aina lopullisen CHF-diagnoosin, kun Euroopan kardiologiyhdistyksen (European Society of Cardiology) kriteerit kliinisten oireiden ja doppler-echokardiografian tulosten2 osalta täyttyivät. Jokaisen potilaan sairaushistoria tutkittiin, ja kaikille tehtiin Doppler-kaikukardiografia, fyysinen tutkimus ja rintakehän röntgenkuvaus ennen diagnoosin tekemistä. Diagnostisen vaihtelun vähentämiseksi keskusten välillä osallistuneet lääkärit pitivät useita kokouksia, joiden tarkoituksena oli yhtenäistää diagnostiset kriteerit.
Osallistuneissa klinikoissa potilaiden verinäytteet otettiin klo 8.00 ja 9.00 välisenä aikana; päivystyspoliklinikalle tulleiden potilaiden verinäytteet otettiin sopivana ajankohtana heidän käyntinsä aikana, mutta aina ennen CHF-hoidon aloittamista. Näytteet sentrifugoitiin 1500 rpm ja säilytettiin 80oC:ssa analysointiin asti. Plasman NT-proBNP-pitoisuudet (pg/ml) määritettiin Elecsys 1010 -analysaattorilla (Roche Diagnostics).
Kustakin potilaasta kerättiin demografiset, kliiniset, analyyttiset ja kaikukardiografiset tiedot, jotka vietiin tietokantaan ja analysoitiin riippumattoman yrityksen toimesta käyttäen SAS v. 8.02 -ohjelmistoa Windowsille.
Potilaat jaettiin kahteen ryhmään, niihin, joilla oli CHF:stä johtuva hengenahdistus, ja niihin, joilla oli muusta kuin sydänperäisestä syystä johtuva hengenahdistus. Mitattujen muuttujien tulokset ilmaistiin keskiarvoina ± keskihajonta (SD). Laadullisia muuttujia verrattiin Χ2-testillä ja McNemarin testillä riippumattomien ja paritettujen tietojen osalta. NT-proBNP-tasoilla ei ollut normaalijakaumaa, ja siksi niitä verrattiin Mann-Whitneyn tai Wilcoxonin testillä (riippumattomien ja parittaisten tietojen osalta). Kruskal-Wallisin testiä käytettiin vertailtaessa useampaa kuin kahta ryhmää ei-paritetuissa tiedoissa. NT-proBNP-arvoille laadittiin ROC-käyrät (Receiver Operating Characteristics) suhteessa CHF-diagnoosiin. Diagnostinen tarkkuus määritettiin laskemalla NT-proBNP:n raja-arvojen herkkyys, spesifisyys sekä positiivinen ja negatiivinen ennustuskyky. Merkitsevyydeksi asetettiin P
TULOKSET
Potilaiden keski-ikä oli 70±11 vuotta; 131 (57 %) oli miehiä ja 116 (43 %) naisia. Sydämen vajaatoiminta diagnosoitiin 161 potilaalla (65 %); lopuilla 86 potilaalla (35 %) hengenahdistus johtui muusta kuin sydänperäisestä syystä. Niistä potilaista, joilla oli vajaatoiminta, 44 % kuului toimintaluokkaan II, toiset 44 % kuului luokkaan III ja 12 % luokkaan IV. Niistä potilaista, joilla oli muuta kuin sydänperäistä hengenahdistusta, 89 prosenttia kuului funktionaaliseen luokkaan II, 8 prosenttia luokkaan III ja 3 prosenttia luokkaan IV. Näiden potilaiden hengenahdistuksen ensisijainen syy oli keuhkoputkien ja keuhkojen sairaus (57 potilasta), jonka jälkeen seurasivat anemia (10 potilasta), ahdistuneisuus (8 potilasta), vakava lihavuus (7 potilasta) ja monista eri tekijöistä johtuva hengenahdistus (iästä, lihavuudesta, istumisesta johtuva elämäntapa jne.) (4 potilasta).
Erot sydämen vajaatoimintaa sairastavien ja sitä sairastamattomien potilaiden kliinisissä, analyyttisissä ja fyysisissä tutkimustuloksissa
Taulukossa 1 esitetään kahden potilasryhmän demografiset ominaisuudet ja asiaankuuluvat lääketieteelliset taustatiedot. Sydämen vajaatoimintaa sairastavien potilaiden ikä oli huomattavasti korkeampi, eikä sukupuolen suhteen ollut eroa. Kardiovaskulaaristen riskitekijöiden esiintyvyys oli samanlainen molemmissa ryhmissä lukuun ottamatta hyperlipidemian hieman suurempaa esiintyvyyttä potilailla, joilla oli muuta kuin sydänperäistä hengenahdistusta (36 % verrattuna 22 %:iin; P=.02). Taulukossa 2 esitetään molempien potilasryhmien fyysisen tutkimuksen tulokset. Merkittäviä eroja ei havaittu ruumiinpainon, pituuden tai verenpaineen suhteen. Sydämen syke oli korkeampi CHF-diagnoosin saaneilla potilailla (PPP
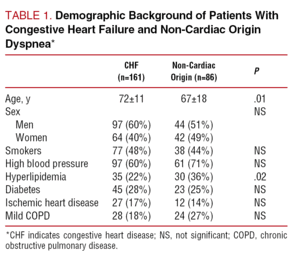
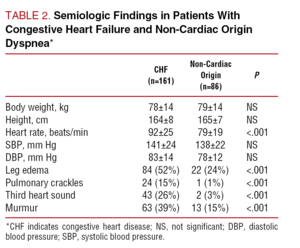
>Taulukosta 3 käyvät ilmi keskeisimmät biobiokemialliset- ja analyysianalyysitulokset. Ryhmien välillä ei havaittu merkittäviä eroja hemoglobiini-, seerumin ioni- tai kreatiniinikinaasipitoisuuksissa, vaikka CHF-potilaiden verensokeri- ja bilirubiinipitoisuudet olivat korkeammat ja seerumin kreatiniinipitoisuus korkeampi.
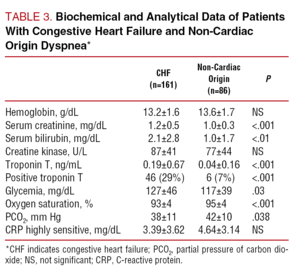
Taulukosta 4 käyvät selville molempien potilasryhmien sähkökardiografia-, röntgenkuvaus – ja kaikukuvausarvot. Niillä, joilla oli CHF, oli yleisemmin epänormaali elektrokardiogrammi (93 % verrattuna 46 %:iin; P PPPP
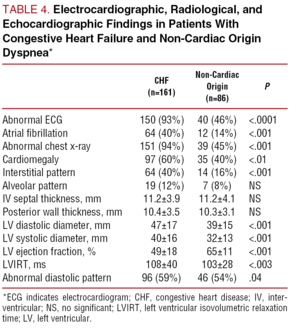
Niinkin, että Framinghamin kriteerien kliinisten parametrien spesifisyydet CHF-diagnoosin tekemisessä olivat korkeat (98 % keuhkojen säröilyn kohdalla, 96 % kolmannesta sydämen äänestä ja 76 % kardiomegalian kohdalla), oli niiden diagnostinen herkkyys alhainen: 15 % säröjen osalta, 25 % kolmannen sydänäänen osalta ja 45 % kardiomegalian osalta. Framinghamin kriteerien kokonaisherkkyys oli vain 52 %.
NT-proBNP-tason diagnostinen käyttökelpoisuus CHF:n diagnosoinnissa
Plasman NT-proBNP-tasot olivat merkitsevästi korkeammat potilailla, joilla oli CHF-oireyhtymä (5600±7988 pg/mL verrattuna 1182±4104 pg/mL:aan niillä potilailla, joilla oli ei-kardiologista alkuperää olevaa hengenahdistusta; P=.0001) (kuva 1). CHF-potilailla NT-proBNP nousi toimintaluokan myötä (P=.036; kuva 1). Näissä arvoissa ei kuitenkaan havaittu merkittäviä eroja niiden potilaiden välillä, joilla oli CHF ja joiden LVEF oli yli tai alle 45 %, eikä niiden välillä, joilla oli tai ei ollut vasemman kammion hypertrofiaa (kuva 2). Plasman keskimääräiset N-terminaalisen BNP:n ja NT-proBNP:n pitoisuudet kongestiivista sydämen vajaatoimintaa sairastavilla ja sitä sairastamattomilla potilailla sekä kongestiivista sydämen vajaatoimintaa sairastavilla potilailla dyspnean funktionaalisen luokan mukaan jaoteltuna.
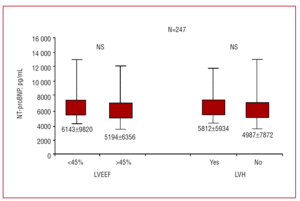
Kaavio 2. Plasman keskimääräiset N-terminaalisen BNP:n ja NT-proBNP:n pitoisuudet kongestiivista sydämen vajaatoimintaa sairastavilla potilailla vasemman kammion ejektiofraktion (LVEF) mukaan (yli tai alle 45 %) ja vasemman kammion hypertrofian (LVH) esiintymisen tai puuttumisen mukaan. NS tarkoittaa ei merkitsevää.
Kuvassa 3 esitetään plasman NT-proBNP:n ROC-käyrän alapuolinen alue suhteessa CHF-diagnoosiin. Käyrän alle jäävä keskimääräinen pinta-ala oli 0,87 ± 0,02 (95 prosentin luottamusväli , 0,82-0,91). NT-proBNP:n raja-arvo 1335 pg/ml osoitti 77 %:n herkkyyttä, 92 %:n spesifisyyttä, 94 %:n positiivista ennustusvoimaa ja 68 %:n negatiivista ennustusvoimaa CHF-diagnoosin suhteen. Tämä tarkoittaa, että 94 prosentilla potilaista, joilla oli hengenahdistus ja joiden NT-proBNP-arvo oli >1335 pg/ml, oli CHF, vaikka lähes kolmasosalla niistä potilaista, joilla oli alhaisempi arvo, oli myös CHF. Arvo 76 pg/ml osoittautui raja-arvoksi, jolla oli erittäin suuri negatiivinen ennustusvoima. Tämän arvon herkkyys CHF-diagnoosille oli 98 %, spesifisyys hyvin alhainen 16 %, positiivinen ennustusvoima 70 % ja negatiivinen ennustusvoima 93 %. Näin ollen potilaat, joilla oli hengenahdistus ja joiden NT-proBNP-arvot olivat
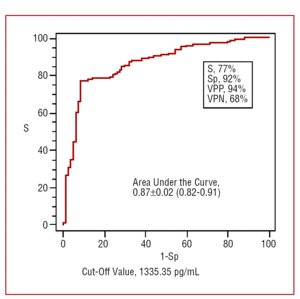
Kuva 3. ROC-käyrä NT-proBNP:n diagnostiselle arvolle. S tarkoittaa herkkyyttä; Sp spesifisyyttä; PPP positiivista ennustusvoimaa; NPP negatiivista ennustusvoimaa.
KESKUSTELU
On hyvin tiedossa, että perusterveydenhuollossa ja päivystyspoliklinikoilla tehty CHF-diagnoosi on usein väärä – itse asiassa noin 25-50 % kaikista näissä tiloissa lausutuista CHF-diagnooseista on virheellisiä.3 Yksi syy tähän on CHF:hen liittyvien oireiden, merkkien sekä elektrokardiografisten ja radiologisten löydösten vähäinen diagnostinen tarkkuus. Nämä tulokset vahvistavat tämän. Taulukosta 2 käy ilmi, että vain 15 prosentilla CHF-diagnoosin saaneista potilaista kuului säröääniä ja että kolmas sydänääni kuului vain 26 prosentilla. Vaikka nämä löydökset ovat hyvin spesifisiä CHF-diagnoosin kannalta (niitä kuultiin vain 1 %:lla ja 3 %:lla potilaista, joilla oli muuta kuin sydänperäistä hengenahdistusta), niiden herkkyys on hyvin alhainen. Toisin on röntgen- ja EKG-löydösten laita, joiden herkkyys on suurempi mutta spesifisyys hyvin pieni. Toinen syy niin moniin virheellisiin diagnooseihin on se, että sydämen ultraäänitutkimuslaitteita on vain vähän saatavilla päivystyspoliklinikoilla ja perusterveydenhuollossa, ja lisäksi tulosten tulkinnassa on ongelmia. Siksi on erittäin tärkeää, että käyttöön saadaan uusia, luotettavia, yksinkertaisia ja helppokäyttöisiä diagnostisia menetelmiä, jos aiomme parantaa sydämen vajaatoiminnan diagnosoinnin tarkkuutta. Yksi tällainen tekniikka on plasman BNP:n ja NT-proBNP:n määrittäminen. Useat tutkimukset ovat osoittaneet näiden biokemiallisten merkkiaineiden erinomaisen tarkkuuden CHF-diagnostiikassa6-12 , minkä vuoksi ne on sisällytetty Euroopan kardiologiyhdistyksen diagnostiseen algoritmiin.2 Nämä peptidit näyttävät olevan hyödyllisiä myös prognostisessa stratifikaatiossa13,14 , sydämensiirtoehdokkaiden valinnassa15 ja CHF-hoidon seurannassa16 . Muut tutkimukset ovat osoittaneet, että näillä peptideillä on merkitystä sydämensiirron läpikäyneiden potilaiden ennusteen määrittämisessä,17 akuuttien sepelvaltimo-oireyhtymien ennustearvioinnissa,18,19 ja jopa aorttastenoosin ennustearvioinnissa.20
Vaikka BNP- ja NT-proBNP-pitoisuuksien määrittämisen hyödyistä on saatu näyttöä, se ei kuitenkaan ole laajalti käytössä. Jossain määrin tämä saattaa johtua siitä aiheutuvista kustannuksista, mutta lisävaikutus voi olla myös epäilykset ja kiistat, jotka edelleen liittyvät edellä mainittujen tutkimusten tuloksiin. Suurin osa tutkimuksista on ollut yhden keskuksen tutkimuksia, joihin on usein osallistunut erikoistuneita ja valikoituja CHF-yksiköitä, mikä luonnollisesti herättää huolta siitä, ovatko saadut tulokset sovellettavissa CHF-potilaiden yleiseen väestöön. Useissa tutkimuksissa oli esimerkiksi mukana vain potilaita, joilla oli systolinen toimintahäiriö10-12 – tila, jota esiintyy vain 50-60 prosentilla CHF-potilaista.1 Toinen epäilyksen aiheuttaja yleislääkärin kannalta on käytettyjen yksikköjen moninaisuus (ng/l, pg/ml, pmol/l),7-10 minkä vuoksi raja-arvot eroavat toisistaan riippuen yksiköistä, joissa ne ilmaistaan (viime aikoina on päästy yksimielisyyteen siitä, että olisi käytettävä yksikköä pg/ml). Toinen mahdollinen ongelma on kunkin tutkimuksen suosittelemien raja-arvojen vaihtelevuus (vaikka niissä käytettäisiin samoja yksiköitä); kehon painosta ja iästä riippuen BNP- ja NT-proBNP-pitoisuudet voivat vaihdella samassa sydämen vajaatoiminnan asteessa ja samassa kammionsisäisessä paineessa.10 Lisäksi suositellut raja-arvot ovat alhaisemmat silloin, kun näitä peptidejä käytetään vajaatoiminnan seulonnassa yleisväestössä tai perusterveydenhuollossa, kuin silloin, kun niitä suositellaan hätätilanteessa, kun kyseessä ovat potilaat, joilla on vaikeampi hengenahdistus6,10-12.
Tässä työssä pyritään selvittämään joitakin näistä epäilyistä, sillä siinä on käytetty monikeskussuunnitelmaa, jossa on mukana 12 espanjalaista sairaalaa (jotka edustavat terveydenhuollon eri tasoja), ja siihen on otettu mukaan potilaita, jotka tulevat päivystyspoliklinikoille ja kardiologian tai sisätautien poliklinikoille ja joilla on hiljattain alkanut hengenahdistus ja joilla ei ole aiemmin diagnosoitua tautia, joka saattaisi aiheuttaa tällaisia oireita. Tutkitun väestön keski-ikä oli 70 vuotta, lähes puolet potilaista oli naisia, hengenahdistuksen vaikeusaste oli hyvin vaihteleva (44 prosenttia potilaista kuului toimintakykyluokkaan II, 44 prosenttia toimintakykyluokkaan III ja 12 prosenttia toimintakykyluokkaan IV), ja keskimääräinen LVEF-arvo oli lähes normaali, 49 ± 18 prosenttia (eli suurella osalla potilaista systolinen toimintakyky oli säilynyt). Tutkittu populaatio edusti näin ollen yleistä potilaspopulaatiota, jolla oli vajaatoiminta tai hengenahdistus. Tärkeää on, että tulokset näyttävät vahvistavan aiemmat havainnot. Plasman NT-proBNP-pitoisuudet olivat merkittävästi korkeammat potilailla, joilla oli vajaatoiminta, kuin potilailla, joilla oli muuta kuin sydänperäistä hengenahdistusta (kuva 1), ja ne osoittivat erittäin hyvää diagnostista tarkkuutta (ROC-käyrän alle jäävä pinta-ala 0,87 0,02; 95 % CI, 0,82-0,91) (kuva 3). NT-proBNP-taso nousi hengenahdistuksen vaikeusasteen myötä (kuva 1), mikä vahvistaa muiden tutkimusten tulokset.6,10,11 Mielenkiintoista on, että NT-proBNP-arvot olivat samankaltaiset potilailla, joilla oli vajaatoimintahäiriö ja LVEF yli tai alle 45 % (kuva 2). Tämä osoittaa, että NT-proBNP-arvot ovat käyttökelpoisia diagnosoitaessa CHF:tä, jossa systolinen toiminta on säilynyt. Tätä tukee entisestään se, että potilailla, joiden kammion diastolinen toiminta oli heikentynyt, oli huomattavasti korkeammat NT-proBNP-pitoisuudet kuin potilailla, joiden diastolinen toiminta oli normaali – asia, joka on raportoitu myös aiemmissa tutkimuksissa.21
Tämän tutkimuksen toinen mielenkiintoinen piirre on se, että diagnostinen tarkkuus, vaikkakin huomattava, oli jonkin verran alhaisempi kuin se, joka on kirjattu muissa tutkimuksissa, joihin osallistui homogeenisempia potilaita. Tässä tutkimuksessa ROC-käyrän alapuolinen pinta-ala oli 0,87±0,02, kun se useimmissa muissa tutkimuksissa on ollut yli 0,90.6-12. Optimaalinen raja-arvo tässä tutkimuksessa oli 1335 pg/ml; tähän liittyi 68 %:n negatiivinen ennustusvoima, kun muissa tutkimuksissa tämä luku oli >90 %. NT-proBNP-tason positiivinen ennustuskyky oli tässä näytteessä erittäin korkea (94 %). Tämä tarkoittaa sitä, että väestössä, jolla on tämän otoksen ominaispiirteet, lähes kaikilla (94 %) päivystykseen tai poliklinikalle tulevilla henkilöillä, joiden NT-proBNP-arvo on >1335 pg/ml, on CHF. Kuitenkin noin 32 prosentilla potilaista, joiden arvot ovat pienempiä, on myös CHF. Jos käytetään alempaa raja-arvoa 76 pg/ml, lähes 100 prosentilla potilaista, joiden arvot ovat alhaisemmat, ei ole CHF:tä, vaikka tämän raja-arvon spesifisyys on hyvin alhainen. Tuoreessa espanjalaisessa tutkimuksessa, johon osallistui potilaita, jotka tulivat päivystyspoliklinikalle tuntemattomasta syystä johtuvan hengenahdistuksen vuoksi, Pascual ja muut22 havaitsivat, että käyrän alle jäävä pinta-ala (0,72) oli alhaisempi kuin tässä tutkimuksessa, vaikkakin näiden kirjoittajien negatiivinen ennustusvoima oli suurempi (92 %). Tässä aiemmassa tutkimuksessa ehdotettu optimaalinen raja-arvo oli 900 pg/ml.22 Kuten Bayés-Genís toteaa tähän artikkeliin liittyvässä pääkirjoituksessa, näiden peptidien pitoisuuksien määrittäminen olisi hyödyllisintä potilailla, joilla on epäilyttävää alkuperää oleva hengenahdistus, ja vähiten hyödyllistä silloin, kun fysikaalisen tutkimuksen tulokset ja muut alkulöydökset viittaavat selvästi hengenahdistuksen selvään syyhyn.23
Johtopäätökset
Plasman NT-proBNP-tasojen määrittäminen on erittäin tärkeää CHF-diagnostiikassa yleisessä väestössä potilailla, joilla epäillään CHF:ää. Näissä tuloksissa on kuitenkin joitakin eroja verrattuna aiemmin julkaistuihin tuloksiin, jotka koskevat valikoituneempia potilaita. Vaikka diagnostinen tarkkuus oli hyvä, se oli jonkin verran alhaisempi kuin aiemmissa tutkimuksissa, ja näyttäisi siltä, että tarvitaan kaksi raja-arvoa, CHF:n sulkuarvo ja CHF:n sulkuarvo. Nämä tulokset osoittavat, että optimaalinen raja-arvo on tehokkaampi CHF-diagnoosin vahvistamisessa (erittäin korkea positiivinen ennustusvoima) kuin sen poissulkemisessa (alhaisempi negatiivinen ennustusvoima, päinvastoin kuin aiemmissa tutkimuksissa). Se, että yli puolella tämän otoksen potilaista LVEF oli 45 % tai suurempi (eli suurimmalla osalla CHF-diagnoosin saaneesta väestöstä systolinen toiminta oli säilynyt), on saattanut vaikuttaa näihin tuloksiin; viimeaikaiset tutkimukset osoittavat, että natriureettiset peptidit ovat yhteydessä suurentuneisiin kammiohalkaisijoihin24. Siksi voi olla tarpeen tutkia NT-proBNP-pitoisuuksien määrittämisen diagnostista arvoa CHF-potilailla, joiden systolinen toiminta on säilynyt tai heikentynyt.
Tämän tutkimuksen tärkein rajoitus on se, että otoskoko ei mahdollistanut eri ikäryhmien analyysin tekemistä – ja cut-off-arvot voivat vaihdella potilaan iän mukaan.25 Myöskään ei voitu erottaa potilaita, joilla oli vakava hengenahdistus ja jotka saapuivat päivystyspoliklinikalle, niistä potilaista, joilla oli vähemmän vakava hengenahdistus ja jotka saapuivat poliklinikalle. Lisäksi ei voitu tutkia ruumiinpainon26 vaikutusta tuloksiin. Tulokset vahvistavat kuitenkin NT-proBNP-tasojen määrittämisen diagnostisen hyödyllisyyden valikoimattomilla potilailla, joiden epäillään sairastavan vajaatoimintaa. Näiden merkkiaineiden määrittäminen olisi sisällytettävä tällaisten potilaiden kokonaisarviointiin, kuten Euroopan kardiologiyhdistyksen hiljattain julkaisemissa ohjeissa todetaan.2
LÄHTEET. OSALLISTUVAT KESKUKSET JA TUTKIJAT
Hospital de Cruces (Vizcaya): P. Montes, I. Eguía, M. Rueda. Elchen yliopistollinen sairaala: A. Jordá, F. García de Burgo, J. Luján, J.F. Sánchez. Reina Sofían sairaala (Córdoba): M. Anguita, S. Ojeda, C. Aguilera, T. Pérez. Hospital San Agustín de Avilés: G. Casares, I. Fernández, A. Fernández, R. Ventas. Hospital Clínico Universitario de Santiago: I. Gómez, D. López, F. Soto. Vall d’Hebronin sairaala (Barcelona): J. Recio, E. Ruiz, J. Alegre, R. Segura. Hospital Virgen del Rocío (Sevilla): A. Martínez, C. Sevillano, D. Fatela. Hospital de Galdácano (Vizcaya): J. Zumalde, F. Izquierdo, I. Lecuona. Miguel Servetin sairaala (Zaragoza): J. Povar, J.M. Franco, M. Sanz, A. García de Jalón. Hospital General Universitario de Valencia: F. Ridocci, P. Federico, V. Manzó. Hospital Clinico de Barcelona: E. Roig, J.L. Marín, O. Miró. Hospital Fundación Alcorcón (Madrid): E. Batlle, E. España, J. Jiménez.
*Liitteessä on luettelo kaikista espanjalaisista Muticenterin NT-proBNP-IC-tutkimuksen tutkijoista ja tutkimukseen osallistuneista sairaaloista.
Tämä työ on osittain rahoitettu Roche Diagnosticsin myöntämällä avustuksella.