Abstract
Background: Tulburările psihologice pot avea influență asupra rezultatului funcțional după intervenții chirurgicale la nivelul încheieturii mâinii și al încheieturii mâinii, iar această afecțiune nu trebuie subestimată.
Obiective: Scopul acestui articol este de a descrie un caz exemplar în care un rezultat funcțional intermediar slab nu s-a bazat pe un eșec chirurgical.
Metode: O femeie în vârstă de 40 de ani a prezentat o luxație non-traumatică a tendonului extensor carpi ulnaris stâng, tratată în principal prin repararea chirurgicală a tunelului fibro-osos care utilizează retinaculul extensor. Rezultatul funcțional timpuriu în ceea ce privește supinația antebrațului a fost slab, care a necesitat o intervenție chirurgicală de revizie, cu toate acestea, un eșec chirurgical a putut fi exclus. Prin urmare, a trebuit să se sugereze o tulburare psihologică.
Rezultate și concluzii: Pentru a gestiona această situație critică, a avut loc o întâlnire la care au participat chirurgul, pacientul și fizioterapeuții și ergoterapeuții. A fost aplicată metoda Feldenkrais specifică pentru reabilitare, care a dus în final la un rezultat funcțional excelent. Cu toate acestea, înainte de a sugera o tulburare psihologică ca posibilă cauză a unui rezultat funcțional slab, ar trebui să se excludă în fiecare caz un eșec chirurgical cu o intervenție chirurgicală de revizuire (adică “second look”).
Cuvintele cheie
extensor carpi ulnaris, luxație, reparație chirurgicală, rezultat funcțional, tulburare psihologică, reabilitare, metoda feldenkrais
Abbreviații
ECU: Extensor carpi ulnaris; CRPS: Sindromul durerii regionale cronice
Introducere
Tendonul extensor carpi ulnaris își are originea în epicondilul lateral al humerusului și pe suprafața dorsală a ulnei, trece prin șanțul dorsal de la nivelul capului cubital în interiorul unui tunel fibro-osos al retinaculului extensorului (compartimentul 6) (figura 1A), având o subînveliș tendinos propriu pentru stabilizarea sa acolo, și se inseră pe baza celui de-al 5-lea metacarpian în unghi medial față de poziția sa în șanțul capului cubital.
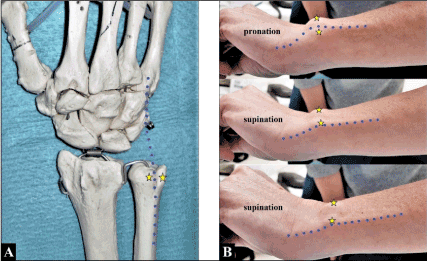
Figura 1. (A) Relația anatomică a tendonului ECU (linie ascuțită albastră) cu șanțul dorsal de la nivelul capului ulnar (stele galbene). (B) Tendonul ECU (linia albastră ascuțită) se luxează ulnar și palmar spre exterior peste marginea ulnară a șanțului său (stele galbene) atunci când se rotește antebrațul pacientului de la pronație la supinație (a se furniza, de asemenea, înregistrarea video a pacientului în materialul suplimentar). Observați că traseul tendonului ECU este înclinat medial față de inserția sa pe baza celui de-al 5-lea metacarpian atunci când antebrațul este ținut în pronare (adică curs relaxat), în timp ce în supinație tendonul ECU este tensionat la maximum ca factor predispozant pentru luxația sa
Luxația tendonului ECU în afara șanțului său este neobișnuită și poate fi cauzată fie de o leziune, fie de o tendinopatie cronică / tenosinovită care duce ulterior la insuficiență sau la ruperea subspațiului său tendinos însoțită de alungirea retinaculului extensor. Tratamentul chirurgical este detectat atunci când tratamentul conservator (ateliere) a eșuat, însă toate procedurile chirurgicale nu sunt lipsite de orice complicații. Prezentăm o evoluție complicată după tratamentul chirurgical care nu a avut la bază un eșec chirurgical, ci o afecțiune specifică sindromului durerii regionale cronice (CRPS) de tip I.
Prezentare de caz
O femeie slabă în vârstă de 40 de ani (înălțime: 1,75 m, greutate corporală: 64 kg) a raportat o pocnitură dureroasă la nivelul capului cubital stâng la rotirea antebrațului timp de mulți ani. O leziune reală nu a fost amintită în trecut, dar, în general, ea are articulații hipermobile. La examenul clinic, a putut fi provocată o luxație a tendonului ECU în exteriorul ulnar și palmar peste marginea ulnară a șanțului său atunci când își rotea antebrațul de la pronație la supinație (figura 1B, video preoperator al pacientei – material suplimentar). Revizuirea chirurgicală a fost detectată de noi.
Incizia chirurgicală dorsală a fost făcută în mod obișnuit la nivelul capului ulnar stâng și al ulnei distale. După incizia retinaculului extensor alungit marcat (compartimentul 6 dorsal) nu am mai putut vedea o subînveliș suficient al tendonului ECU, iar luxația tendonului ECU în direcție cubitală și palmară a putut fi confirmată la rotirea antebrațului de la pronație la supinație (figura 2A). Compartimentul al 6-lea a fost reconstruit cu adunarea retinaculului extensor care a fost fixat atât la marginea cubitală, cât și la cea radială a șanțului, utilizând două microancore de titan. După aceea, tendonul ECU a fost din nou suficient de stabilizat în șanțul său (figura 2B). S-a realizat închiderea primară a plăgii, iar brațul stâng în ansamblu a fost imobilizat într-o atelă de ghips (sugerată timp de cinci săptămâni). Vindecarea plăgii a fost fără evenimente.
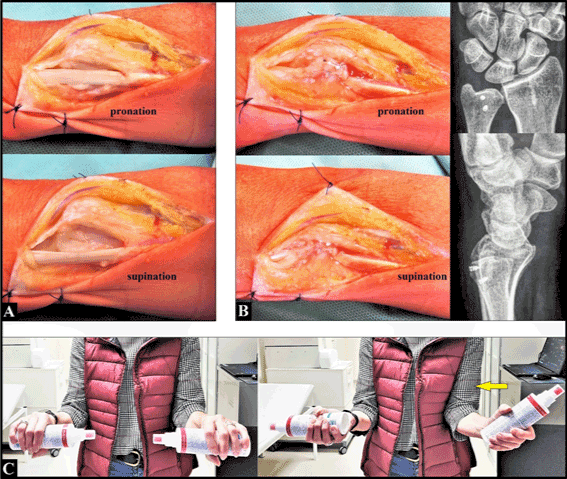
Figura 2. (A) Intraoperator, luxația tendonului ECU în afară peste marginea ulnară a șanțului său a putut fi confirmată la rotirea antebrațului de la pronație la supinație. (B) Intra- și postoperator, tendonul ECU a putut fi suficient de stabilizat în șanțul său utilizând retinaculul extensor. Observați cele două microancoraje plasate corect intraosos la nivelul capului cubital. (C) Trei luni postoperator, a existat o restricție marcată a supinației, iar pacienta a încercat să compenseze pierderea funcției cu adducție și rotație externă în articulația umărului (săgeată galbenă)
La trei săptămâni după operație, supinația antebrațului stâng a fost complet restricționată dureros. Prin urmare, atelia gipsată a fost complet îndepărtată și a fost începută terapia fizică. Cu toate acestea, la trei luni după operație a rămas neschimbată o restricție dureroasă marcată a supinației, iar pacienta a încercat să compenseze pierderea supinației prin adducția și rotația externă a brațului în articulația umărului (figura 2C). Prin urmare, intervenția chirurgicală de revizuire a fost detectată de noi. Am notat că nu a existat tumefacție locală și hipertermie, iar pacienta a raportat “anxietate că și-ar putea pierde locul de muncă de zi”.
Operația de revizuire a fost efectuată în anestezie de plex subaxilar. Înainte de incizia chirurgicală s-a făcut o mobilizare închisă, după care s-a putut obține o restaurare aproape completă a supinației antebrațului (figura 3A). Incizia chirurgicală a fost efectuată prin intermediul abordului preexistent. Am observat un compartiment 6 suficient de reconstruit anterior, în absența oricărei tendințe de (sub)luxație a tendonului ECU, iar tendonul ECU a prezentat o alunecare excelentă prin tunelul său fibro-osos, cu o restaurare completă a pronării și supinației (Figura 3 B-C).
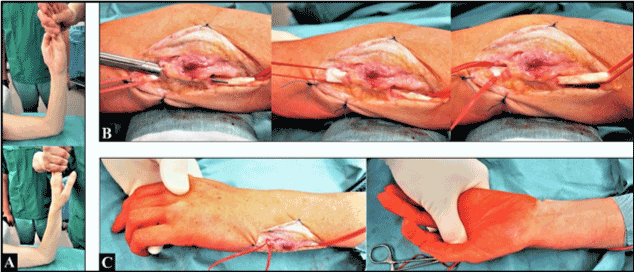
Figura 3. (A) În condiții de anestezie a plexului subaxilar înainte de intervenția chirurgicală de revizie: observați pronația completă și supinația aproape completă. (B) Operația de revizuire: tunelul fibro-osos reconstruit anterior nu era prea strâns, iar tendonul ECU a prezentat o alunecare excelentă. (C) La sfârșitul intervenției chirurgicale de revizie: pronație și supinație complete, fără obstacole pasive în mobilitate
Cu toate acestea, la trei săptămâni după intervenția chirurgicală de revizie, supinația a fost din nou complet restricționată, asociată cu o încordare musculară pronunțată la nivelul antebrațului (figura 4A), iar pacientul a raportat în mod subiectiv: “brațul meu stâng nu mai este o parte din mine”. Prin urmare, a avut loc o ședință la care au participat chirurgul, pacientul și fizioterapeuții și ergoterapeuții care au indicat metoda Feldenkrais specifică. La șase luni de la intervenția chirurgicală inițială (adică la trei luni de la intervenția chirurgicală de revizie), pacienta era foarte mulțumită de rezultatul ei asociat cu restabilirea completă a pronării și supinației (figura 4B). Pacienta a putut fi complet reangajată în ocupația sa inițială de lucrător manual în fabricarea de dispozitive ortopedice.
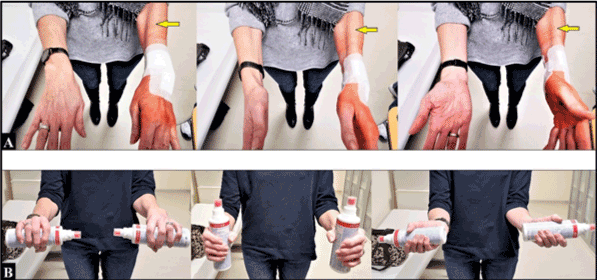
Figura 4. (A) Trei săptămâni după intervenția chirurgicală de revizuire: supinația a fost din nou complet restricționată. Observați încordarea marcată a mușchiului brachioradialis (săgeți galbene) în comparație cu antebrațul drept nevătămat. (B) Trei luni după aplicarea metodei Feldenkrais: restabilirea completă a supinației antebrațului
Discuție
Luxația tendonului ECU, observată în principal pe marginea ulnară a șanțului său în direcția cubitală și palmară, este o afecțiune rară și poate fi adesea trecută cu vederea sau diagnosticată greșit. Raționamentul din spatele acestei afecțiuni este că tendonul ECU face un unghi medial la nivelul încheieturii mâinii înainte de a se insera pe baza celui de-al 5-lea metacarpian. Unghiul format devine mai acut cu antebrațul în supinație și încheietura mâinii în deviație ulnară. În această poziție, tendonul ECU este tensionat la maximum și este înclinat să se (sub)luxeze dacă subsheath-ul care îl conține este incompetent, în timp ce în pronație tendonul ECU adoptă o traiectorie relaxată până la inserția sa și determină o forță minimă asupra subsheath-ului (figura 1B) . Prin urmare, examinarea clinică ar trebui să se facă în fiecare caz în condiții dinamice (Figura 1B, video preoperator al pacientului – material suplimentar). Luxația tendonului ECU poate fi diagnosticată, de asemenea, utilizând așa-numitul “test al lingurii de înghețată” în care pacientul mișcă încheietura mâinii de la deviația pronație-supinație la flexie-supinație și în final la flexie-supinație împotriva rezistenței și palparea directă a tendonului de către examinator . (Sub)luxațiile tendonului ECU sunt clasificate în trei subtipuri: (A) teaca fibro-osoasă este ruptă în partea sa cubitală și tendonul se poate afla sub teaca fibro-osoasă, (B) teaca este ruptă din peretele său radial și tendonul poate să se suprapună peste ea și să împiedice vindecarea și (C) tendonul se dislocă într-o pungă falsă formată prin decaparea periostului de la ulna .
Luxația traumatică a tendonului ECU, fie prin traumatism direct, fie prin leziuni acute / repetitive de rotație a încheieturii mâinii, este observată în principal la sportivii profesioniști, cum ar fi la jucătorii de polo pe apă, jucători de tenis și jucători de golf la partea dominantă . Factorii predispozanți pentru (sub)luxația non-traumatică a ECU ar putea fi aplatizarea congenitală a șanțului de la nivelul capului ulnar și/sau deteriorarea congenitală sau necesară a proprietăților mecanice ale subînvelișului tendinos din cauza supraîncărcării cronice, de exemplu în articulațiile hipermobile preexistente (adică hiperlaxitate), care este similară în luxația tendonului peroneal (figurile 5 A-B) . Reconstrucția chirurgicală include diferite opțiuni: o reparație directă este posibilă în cazul leziunilor acute, atunci când subsheath-ul tendonului este rupt la nivelul marginii radiale, în timp ce utilizarea retinaculului extensor (fâșii, benzi, lambouri pediculate sau libere) este recomandată în cazurile de ruptură cubitală, precum și adâncirea șanțului, care este similară și în cazul tratamentului chirurgical al (sub)luxației tendonului peroneal (figurile 6 A-D) . Cu toate acestea, adâncirea șanțului la nivelul capului cubital rămâne controversată, aceasta poate fi urmată de subluxație recurentă sau fracturi de margine . O altă abordare pentru tratamentul chirurgical al tendinopatiei cronice cu sau fără subluxație este alungirea tendonului ECU pentru a reduce forțele asupra subseminenței în timpul supinației . Îngrijirea postoperatorie trebuie să includă în general terapie fizică și/sau ocupațională pentru a obține rezultate funcționale satisfăcătoare .
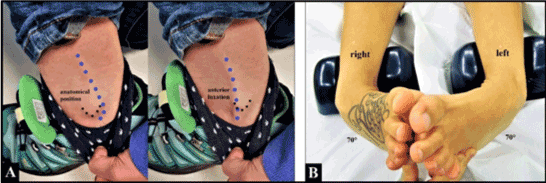
Figura 5 (Exemplu pentru luxația tendonului peroneu stâng, femeie de 36 de ani, leziune prin rotație indirectă a gambei inferioare împotriva gleznei în timpul manevrei de oprire bruscă a snowboardului, kinetoterapeut de profesie). (A) Luxația tendonului peroneu anterior (linii ascuțite albastre) în afara marginii ventrale a șanțului său la nivelul maleolei laterale (puncte negre) ar putea fi provocată de pacientă la oprirea bruscă a mersului său rapid. (B) Hiperlaxitatea la nivelul ambelor articulații ale gleznei acestei paciente trebuie considerată drept factor predispozant pentru luxația tendonului peroneal
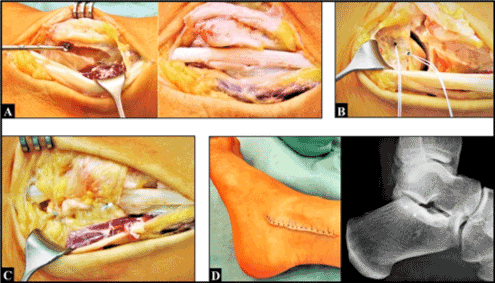
Figura 6 (Aceeași pacientă ca în figurile 5 A-B). (A) Adâncirea șanțului tendonului peroneal la nivelul maleolei laterale cu o freză rotundă. (B) Plasarea a două microancore în calcaneu pentru reconstrucția retinaculului tendonului peroneal. (C) Tunel fibro-osos suficient de reconstruit pentru tendonul peroneal. (C) Evoluția ulterioară a fost lipsită de evenimente, a se remarca plasarea corectă intraosoasă a celor doi microancore la nivelul calcaneului adiacent articulației inferioare a gleznei.
Cu toate acestea, reconstrucția chirurgicală a tunelului fibro-osos care utilizează retinaculul extensorului nu este lipsită de probleme. Rezultatele pe termen lung au arătat că aproximativ o treime dintre pacienți au dezvoltat complicații, cum ar fi leziuni ale ramurilor senzitive ale nervului ulnar dorsal și rigiditate sau tendinită stenozantă a ECU atunci când reparația tunelului fibro-osososos a fost prea strânsă . În cazul pacientului nostru, aceasta din urmă a putut fi exclusă ca parte a intervenției chirurgicale de revizuire. Prin urmare, încordarea musculară pronunțată care a dus la restricția completă a supinației antebrațului a trebuit să fie sugerată ca o afecțiune specifică a CRPS de tip I.
Rezultatul slab sau dezvoltarea CRPS de tip I bazat pe factori psihologici (anxietate, depresie sau gândire catastrofală) cu predominanță feminină după chirurgia încheieturii mâinii și a încheieturii mâinii în absența eșecurilor chirurgicale este îngrijorător și imprevizibil . În cazul pacientei noastre, factorii psihologici au fost, probabil, principalele cauze ale rezultatelor funcționale slabe intermediare (“anxietatea că și-ar putea pierde locul de muncă de zi”, “brațul meu stâng nu mai este o parte din mine”). Prin urmare, întâlnirea inițiată cu participarea chirurgului, a pacientului și a fizioterapeuților și a ergoterapeuților a fost absolut obligatorie pentru a gestiona această situație critică.
Metoda Feldenkrais, depistată de noi, poartă numele fondatorului său, fizicianul, inginerul și profesorul israelian de tehnici de autoapărare (judo, jiu jitsu, krav maga) cu interes pentru medicina alternativă și neuropsihologie Dr. Moshe Feldenkrais (1904-1984), și este descrisă ca o metodă de învățare somatică legată de mișcare (“a învăța cum să înveți”) . Această metodă este aplicată pe scară largă în domeniile medical, atletic, pedagogic și artistic . Ea se bazează pe faptul că interacționăm cu creierul prin mișcare și îl stimulăm să formeze noi modele. În metoda Feldenkrais folosim mișcarea, dar, spre deosebire de multe alte metode, nu o folosim cu intenția de a întinde sau antrena mușchii, ci pentru a produce schimbări în creier. Există o dorință naturală ca creierul să se dezvolte și să interacționeze cu mediul înconjurător mai precis, mai eficient și mai adecvat. Acest proces natural este din ce în ce mai cunoscut astăzi sub termenul de neuroplasticitate: capacitatea creierului de a face noi conexiuni în orice moment – adevărata sa sarcină pentru întreaga viață. Unele rapoarte de caz au dezvăluit îmbunătățiri clinice în ceea ce privește rigiditatea musculară, recuperarea funcției mâinii și cântatul la instrumente .
Concluzie
Prezentăm o evoluție complicată după repararea chirurgicală a unei luxații de tendon ECU care nu a avut la bază un eșec chirurgical. Pentru aceste afecțiuni, trebuie să se țină cont de tulburările psihologice care pot fi gestionate printr-o abordare interdisciplinară.
Finanțare
Nimic.
Conflicte de interese
Autorii nu declară niciun conflict de interese, financiar sau de altă natură.
Recunoștințe
Autorii doresc să mulțumească fizioterapeuților și ergoterapeuților pentru sprijinul lor excelent în tratamentul pacientului nostru.
Material suplimentar
Materialul suplimentar (video preoperator al pacientului) este disponibil pe site-ul editorilor împreună cu articolul publicat.
- Fisch R, Meals C, Meals R (2020) Eficacitatea alungării tendonului extensor carpi ulnaris în tratarea a patru pacienți cu tendinopatie. J Hand Surg Eur Vol 45: 88-90.
- MacLennan AJ, Nemechek NM, Waitayawinyu T, Trumble TE (2008) Diagnosticul și reconstrucția anatomică a subluxației extensor carpi ulnaris. J Hand Surg Am 33: 59-64.
- Ruchelsman DE, Vitale MA (2016) Extensor Carpi Ulnaris Subsheath Reconstruction. J Hand Surg Am 41: e433-e439.
- Taleisnik J, Gelberman RH, Miller BW, Szabo RM (1984) The extensor retinaculum of the wrist. J Hand Surg Am 9: 495-501.
- Spinner M, Kaplan EB (1970) Extensor carpi ulnaris. Relația sa cu stabilitatea articulației radio-ulnare distale. Clin Orthop Relat Res 68: 124-129.
- Ng CY, Hayton MJ (2013) Ice cream scoop test: a novel clinical test to diagnose extensor carpi ulnaris instability. J Hand Surg Eur Vol 38: 569-570.
- Inoue G, Tamura Y (1998) Dislocare recurentă a tendonului extensor carpi ulnaris. Br J Sports Med 32: 172-174.
- Inoue G, Tamura Y (2001) Surgical treatment for recurrent dislocation of the extensor carpi ulnaris tendon. J Hand Surg Am 26: 556-559.
- Stathopoulos IP, Raptis K, Ballas EG, Spyridonos SP (2016) Recurrent dislocation of the extensor carpi ulnaris tendon in a water-polo athlete. Trauma Mon 21: e19551.
- Pratt RK, Hoy GA, Bass Franzcr C (2004) Extensor Carpi Ulnaris Subluxation or Dislocation? Măsurarea cu ultrasunete a excursiei tendonului și valorile normale. Hand Surg 9: 137-143.
- Montalvan B, Parier J, Brasseur JL, Le Viet D, Drape JL (2006) Extensor carpi ulnaris injuries in tennis players: a study of 28 cases. Br J Sports Med 40: 424-429.
- Neubert M, Steinbrück K (1991) Dislocarea tendonului peroneal – aspecte clinice și terapie. Sportverletz Sportschaden 5: 175-177.
- Verhiel SHWL, Özkan S, Chen NC, Jupiter JB (2020) Long-Term Outcomes After Extensor Carpi Ulnaris Subsheath Reconstruction With Extensor Retinaculum. Tech Hand Up Extrem Surg 24: 2-6.
- Allende C, Le Viet D (2005) Extensor carpi ulnaris problems at the wrist–clasification, surgical treatment and results. J Hand Surg Br 30: 265-272.
- Cift H, Ozkan K, Söylemez S, Ozkan FU, Cift HB (2012) Ulnar-sided pain due to extensor carpi ulnaris tendon subluxation: a case report. J Med Case Rep 6: 394.
- Iorio ML, Huang JI (2014) Extensor carpi ulnaris subluxation. J Hand Surg Am 39: 1400-1402.
- Davda K, Malhotra K, O’Donnell P, Singh D, Cullen N (2017) Peroneal tendon disorders. EFORT Open Rev 2: 281-292.
- Graham TJ (2012) Patologii ale tendonului extensor carpi ulnaris (ECU) și investițiile sale la atlet. Hand Clin 28: 345-356.
- Puri SK, Morse KW, Hearns KA, Carlson MG (2017) A Biomechanical Comparison of Extensor Carpi Ulnaris Subsheath Reconstruction Techniques. J Hand Surg Am 42: 837.e1-837.e7.
- Hirsch, U, Zobel J (2018) . Reabilitare (Stuttg) 57: 201-217.
- Shah RF, Zhang S, Li K, Baker L, Sox-Harris A, Kamal RN (2019) Utilizarea și costul terapiei fizice și ocupaționale după procedurile comune ale mâinii. J Hand Surg Am pii: S0363-5023(19)31390-1395.
- Teunis T, Bot AG, Thornton ER, Ring D (2015) Gândirea catastrofală este asociată cu rigiditatea degetelor după intervenția chirurgicală de fractură a radiusului distal. J Orthop Trauma 29: e414-420.
- Sandroni P, Benrud-Larson LM, McClelland RL, Low PA (2003) Sindromul durerii regionale complexe de tip I: incidență și prevalență în județul Olmsted, un studiu bazat pe populație. Pain 103: 199-207.
- de Mos M, de Bruijn AG, Huygen FJ, Dieleman JP, Stricker BH, Sturkenboom MC (2007) The incidence of complex regional pain syndrome: a population-based study. Pain 129: 12-20.
- Crijns TJ, van der Gronde BATD, Ring D, Leung N (2018) Complex regional pain syndrome after distal radius fracture is uncommon and is often associated with fibromyalgia. Clin Orthop Relat Res 476: 744-750.
- Calfee R, Chu J, Sorensen A, Martens E, Elfar J (2015) Care este impactul comorbidităților asupra funcției mâinii autoevaluate la pacienții cu artrită trapezo-metacarpiană simptomatică? Clin Orthop Relat Res 473: 3477-3483.
- Hoogendam L, van der Oest MJW, Tsehaie J, Wouters RM, Vermeulen GM, et al. (2019) Factorii psihologici sunt mai puternic asociați cu durerea decât severitatea radiografică în osteoartrita primului carpometacarpian tratat non-invaziv. Disabil Rehabil Nov 8: 1-6.
- Ottenhoff JSE, Teunis T, Janssen SJ, Mink van der Molen AB, Ring D (2020) Variation in Offer of Operative Treatment to Patients With Trapeziometacarpal Osteoartritis. J Hand Surg Am 45: 123-130.e1.
- Cheng H, Novak CB, Veillette C, von Schroeder HP (2020) Influența factorilor psihologici asupra dizabilității membrelor superioare raportate de pacienți. J Hand Surg Eur Vol 45: 71-76.
- Jerosch-Herold C, Houghton J, Blake J, Shaikh A, Wilson EC, Shepstone L (2017) Asocierea suferinței psihologice, a calității vieții și a costurilor cu severitatea sindromului de tunel carpian: o analiză transversală a cohortei PALMS. BMJ Open 7: e017732.
- Khan F, Shehna A, Ramesh S, Sandhya KS, Paul R (2017) Simptomele subiective ale sindromului de tunel carpian se corelează mai mult cu factorii psihologici decât cu severitatea electrofiziologică. Ann Indian Acad Neurol 20: 69-72.
- Weis T, Boeckstyns ME (2009) Sindromul pumnului încleștat: o prezentare a opt cazuri și o analiză a aspectelor medico-legale în Danemarca. J Hand Surg Eur Vol 34: 374-378.
- Ohry A, Tsafrir J (2000) David Ben-Gurion, Moshe Feldenkrais și Raymond Arthur Dart. Isr Med Assoc J 2: 66-67.
- Palmer CF (2017) Feldenkrais Movement Lessons Improve Older Adults’ Awareness, Comfort, and Function. Gerontol Geriatr Med 3: 2333721417724014.
- Brummer M, Walach H, Schmidt S (2018) Feldenkrais ‘Functional Integration’ Increases Body Contact Surface in the Supine Position: A Randomized-Controlled Experimental Study (Un studiu experimental controlat și randomizat). Front Psychol 9: 2023.
- Ives JC, Shelley GA (1998) The Feldenkrais Method® in rehabilitation: a review. Work 11: 75-90.