INLEDNING
Diagnosen kongestiv hjärtsvikt (CHF) – ett allt vanligare tillstånd1 – baseras vanligen på kliniska data och ekokardiografiska fynd.2 Fel i diagnosen av hjärtsvikt är dock relativt vanliga, särskilt i primärvården och på akutmottagningen; man tror att mellan 25 och 50 % av alla kliniska diagnoser av hjärtsvikt som ställs i dessa miljöer är felaktiga.3 Under de senaste åren har bestämning av nivåerna av natriuretisk peptid i hjärnan (BNP och dess N-terminala fraktion, NT-proBNP) visat sig vara användbar för att ställa diagnosen av hjärtsvikt. Studier som utförts på primärvårdscentraler och akutmottagningar på sjukhus har bekräftat att dessa markörer har en utmärkt diagnostisk precision.4,5 Rutinmässig bestämning av dessa markörer har dock ännu inte fått ett brett genomslag. Kostnaden för detta förfarande och tveksamheter som fortfarande inte har klargjorts genom experimentellt arbete tycks vara en av de viktigaste orsakerna till detta.6-12 När det gäller det sistnämnda har de flesta studier som utförts på detta område varit av enstaka centrum, och de har involverat utvalda centra och mycket homogena patienter – vanligen med nedsatt systolisk funktion10-12 (vilket är helt olikt den vardagliga bilden av hjärtinfarkt som man ser i den kliniska vardagen). Dessutom erbjuder de gränsvärden som varierar mycket från varandra och som beror på hur allvarlig dyspné man lider av, vårdmiljön (sjukhusets akutmottagning eller andra miljöer) och patientens ålder. I denna artikel rapporteras en studie av den diagnostiska användbarheten av att mäta NT-proBNP-nivåer i en mer heterogen patientpopulation, dvs. i en population som mer liknar den som ses i rutinmässig praxis. I studien ingick 12 spanska sjukhus som representerar olika nivåer av vård. Alla patienter presenterade sig med dyspné (av olika svårighetsgrad) på antingen sjukhusens akutmottagningar eller specialistpolikliniker; vissa hade bevarad systolisk funktion, andra uppvisade nedsatt systolisk funktion.
METODER
Studieobjekten var 247 konsekutiva patienter som presenterade sig på akutmottagningen eller kardiologi- eller internmedicinska kliniker på 12 spanska sjukhus (se bilaga) med dyspné av nyligen uppkommen karaktär. Patienter som tidigare diagnostiserats med hjärtsvikt eller andra problem i samband med dyspné (normalt betydande bronkopulmonell sjukdom) uteslöts, liksom patienter med njursvikt (i dialys) och patienter med akut koronart syndrom vid presentationen. De inkluderade patienterna tillhörde alla dyspnéfunktionsklasserna II, III eller IV. Alla förklarades om syftet med studien och alla gav sitt samtycke till att delta. Blod togs från alla patienter för att bestämma koncentrationen av NT-proBNP i plasma. Diagnosen CHF ställdes alltid slutgiltigt av en specialistläkare (som alltid var “blind” för de påvisade NT-proBNP-koncentrationerna) när kriterierna från European Society of Cardiology avseende kliniska symtom och Dopplerekokardiografiresultat2 var uppfyllda. Varje patients sjukdomshistoria undersöktes, och alla genomgick dopplerekokardiografi, en fysisk undersökning och en röntgenundersökning av bröstkorgen innan en sådan diagnos ställdes. För att minska den diagnostiska variationen mellan centra hölls ett antal möten av de deltagande läkarna i syfte att homogenisera de diagnostiska kriterierna.
På de deltagande klinikerna togs patienternas blodprover mellan kl. 08.00 och 09.00. För dem som presenterade sig på akutmottagningen togs blodproverna vid ett lämpligt tillfälle under besöket, men alltid innan behandlingen för hjärtinfarkt påbörjades. Proverna centrifugerades vid 1 500 rpm och förvarades vid 80oC fram till analysen. Plasma NT-proBNP-nivåer (pg/mL) bestämdes med hjälp av en Elecsys 1010-analysator (Roche Diagnostics).
Demografiska, kliniska, analytiska och ekokardiografiska data samlades in från varje patient, fördes in i en databas och analyserades av ett oberoende företag med hjälp av SAS v. 8.02-programvara för Windows.
Patienterna delades in i 2 grupper, de med dyspné på grund av CHF och de med dyspné av icke-kardiellt ursprung. Resultaten för de variabler som mättes uttrycktes som medelvärde ± standardavvikelse (SD). Kvalitativa variabler jämfördes med Χ2-testet och McNemar-testet för oberoende respektive parade data. NT-proBNP-nivåerna uppvisade ingen normalfördelning och jämfördes därför med Mann-Whitney- eller Wilcoxon-testet (för oberoende respektive parade data). Kruskal-Wallis-testet användes för att jämföra mer än två grupper av oparade data. ROC-kurvor (Receiver Operating Characteristic) togs fram för NT-proBNP-värdena i förhållande till diagnosen av hjärtinfarkt. Den diagnostiska precisionen fastställdes genom beräkning av sensitivitet, specificitet samt positiv och negativ prediktiv förmåga för gränsvärdena för NT-proBNP. Signifikans sattes till P
RESULTAT
Patienternas medelålder var 70±11 år, 131 (57 %) var män och 116 (43 %) var kvinnor. Kongestiv hjärtsvikt diagnostiserades hos 161 patienter (65 %); hos de återstående 86 (35 %) berodde dyspné på en icke-kardiell orsak. Bland dem med hjärtinfarkt tillhörde 44 % funktionsklass II, ytterligare 44 % tillhörde funktionsklass III och 12 % tillhörde funktionsklass IV. Den främsta orsaken till dyspné hos dessa patienter var bronkopulmonell sjukdom (57 patienter), följt av anemi (10 patienter), ångest (8 patienter), svår fetma (7 patienter) och dyspné av multifaktoriellt ursprung (ålder, fetma, stillasittande livsstil etc.) (4 patienter).
Skillnader i de kliniska, analytiska och fysiska undersökningsresultaten hos patienter med och utan kongestiv hjärtsvikt
Tabell 1 visar de demografiska egenskaperna och relevanta medicinska bakgrunderna hos de två patientgrupperna. Åldern hos patienterna med hjärtinfarkt var betydligt högre, utan någon skillnad med avseende på kön. Prevalensen av kardiovaskulära riskfaktorer var likartad i båda grupperna, med undantag för en något högre prevalens av hyperlipidemi hos patienterna med dyspné av icke-kardiellt ursprung (36 % jämfört med 22 %; P=.02). Tabell 2 visar resultaten av den fysiska undersökningen av båda patientgrupperna. Inga signifikanta skillnader sågs när det gäller kroppsvikt, längd eller blodtryck. Hjärtfrekvensen var högre hos patienterna med diagnosen CHF (PPP
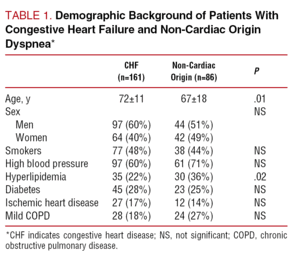
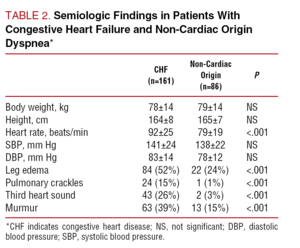
Tabell 3 visar de viktigaste biokemiska och analytiska resultaten. Inga signifikanta skillnader sågs mellan grupperna när det gäller koncentrationer av hemoglobin, serumjoner eller kreatininkinas, även om patienterna med CHF hade högre nivåer av blodsocker och bilirubin och en högre koncentration av serumkreatinin.
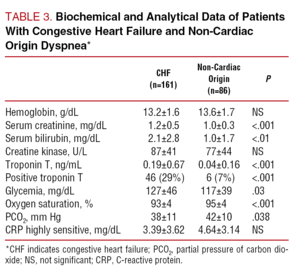
Tabell 4 visar de elektrokardiografiska, röntgen- och ekkokardiografiska resultaten för båda patientgrupperna. De med CHF hade oftare ett onormalt elektrokardiogram (93 % jämfört med 46 %; P PPPP
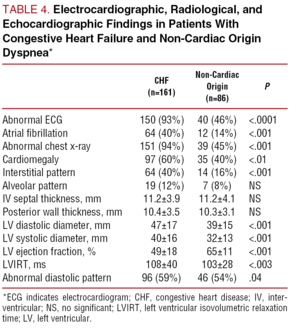
Och även om specificiteten hos de kliniska parametrarna i Framingham-kriterierna för diagnosen CHF var hög (98 % för pulmonella knäppningar, 96 % för tredje hjärtljudet och 76 % för kardiomegali) var deras diagnostiska känslighet låg: 15 % för knäppningar, 25 % för tredje hjärtljud och 45 % för kardiomegali. Den totala känsligheten för Framingham-kriterierna var endast 52 %.
Diagnostisk användbarhet av NT-proBNP-nivån vid diagnos av CHF
De uppmätta NT-proBNP-nivåerna i plasma var signifikant högre hos patienterna med CHF (5600±7988 pg/mL jämfört med 1182±4104 pg/mL hos dem med dyspné av icke-kardiellt ursprung; P=.0001) (figur 1). Bland patienterna med CHF ökade NT-proBNP med funktionsklassen (P=.036; figur 1). Inga signifikanta skillnader sågs dock i dessa värden mellan patienter med CHF plus en LVEF på över eller under 45 %, och inte heller mellan dem med eller utan vänsterkammarhypertrofi (figur 2). De patienter som hade ett försämrat ventrikulärt diastoliskt mönster, vilket bestämdes av deras dopplerekokardiogram, hade högre NT-proBNP-nivåer än de som hade ett normalt diastoliskt mönster (5991±6672 pg/mL jämfört med 3141±5237 respektive; P=.002).
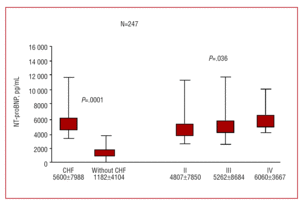
Figur 1. Medelnivåer av N-terminalt BNP och NT-proBNP i plasma hos patienter med och utan kongestiv hjärtsvikt och hos patienter med kongestiv hjärtsvikt stratifierade efter dyspnéfunktionsklass.
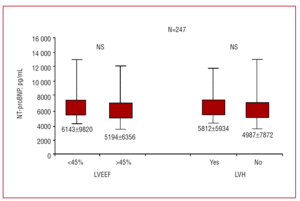
Figur 2. Medelnivåer av N-terminalt BNP och NT-proBNP i plasma hos patienter med kongestiv hjärtsvikt enligt vänster kammares ejektionsfraktion (LVEF) (över eller under 45 %) och förekomst eller avsaknad av vänsterkammarhypertrofi (LVH). NS anger inte signifikant.
Figur 3 visar arean under ROC-kurvan för NT-proBNP i plasma i förhållande till diagnosen hjärtinfarkt. Den genomsnittliga arean under kurvan var 0,87±0,02 (95 % konfidensintervall , 0,82-0,91). Gränsvärdet för NT-proBNP på 1335 pg/mL visade en känslighet på 77 %, en specificitet på 92 %, en positiv prediktiv effekt på 94 % och en negativ prediktiv effekt på 68 % för diagnosen av hjärtinfarkt. Detta innebär att 94 % av de patienter med dyspné som hade ett NT-proBNP-värde på >1335 pg/mL hade CHF, även om nästan en tredjedel av dem med lägre värden också hade CHF. Värdet 76 pg/mL framstod som ett gränsvärde med mycket hög negativ prediktiv förmåga. Känsligheten för detta värde för diagnosen CHF var 98 %, specificiteten mycket låg på 16 %, den positiva prediktiva kraften 70 % och den negativa prediktiva kraften 93 %. Patienter med dyspné med NT-proBNP-värden på
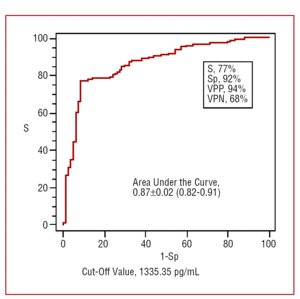
Figur 3. ROC-kurva för det diagnostiska värdet av NT-proBNP. S anger känslighet; Sp, specificitet; PPP, positiv prediktiv förmåga; NPP, negativ prediktiv förmåga.
DISKUSSION
Det är välkänt att en diagnos av hjärtinfarkt som ställs på primärvårdscentraler och akutmottagningar ofta är felaktig – i själva verket är cirka 25-50 % av alla diagnoser av hjärtinfarkt som ställs i sådana miljöer felaktiga.3 En av anledningarna till detta är den knappa diagnostiska precisionen hos de symtom, tecken och elektrokardiografiska och radiologiska fynd som är associerade med hjärtinfarkt. Detta bekräftas av de föreliggande resultaten. Tabell 2 visar att knäppningar hördes hos endast 15 % av de patienter som fick diagnosen CHF och att ett tredje hjärtljud hördes hos endast 26 %. Även om dessa fynd är mycket specifika för diagnosen CHF (de hördes endast hos 1 % respektive 3 % av patienterna med dyspné av icke-kardiellt ursprung) är deras känslighet mycket låg. Det motsatta gäller för röntgen- och elektrokardiografiska fynd, som har högre känslighet men mycket låg specificitet. En annan orsak till så många felaktiga diagnoser är den knappa tillgången till ekokardiografisk utrustning på akutmottagningen och inom primärvården, tillsammans med problem vid tolkningen av resultaten. Det är därför mycket viktigt att nya, tillförlitliga, enkla och lättillgängliga diagnostiska metoder blir tillgängliga om vi ska kunna förbättra vår noggrannhet när det gäller diagnosen av hjärtinfarkt. En sådan teknik är bestämning av BNP och NT-proBNP i plasma. Flera studier har visat att dessa biokemiska markörer har en utmärkt precision vid diagnos av hjärtinfarkt,6-12 vilket har lett till att de tagits med i den diagnostiska algoritmen från European Society of Cardiology.2 Dessa peptider verkar också vara användbara vid prognostisk stratifiering,13,14 vid val av kandidater för hjärttransplantation,15 och vid övervakning av behandlingen av hjärtinfarkt.16 Andra studier har visat att dessa peptider är viktiga för att fastställa prognosen för patienter som har genomgått en hjärttransplantation,17 i den prognostiska bedömningen av akuta kranskärlssyndrom,18,19 och till och med i den av aortastenos.20
Trots bevisen för fördelarna med att bestämma BNP- och NT-proBNP-nivåerna är detta dock inte allmänt tillämpat. Till viss del kan detta bero på kostnaderna, men ett ytterligare inflytande kan vara de tvivel och kontroverser som fortfarande omger resultaten av ovannämnda studier. Majoriteten har varit studier på ett enda center – ofta med specialiserade och utvalda enheter för hjärtinfarkt – vilket naturligtvis ger upphov till farhågor om huruvida de erhållna resultaten kan tillämpas på en mer allmän population av hjärtinfarktpatienter. I flera studier ingick till exempel endast patienter med systolisk dysfunktion10-12 – ett tillstånd som endast förekommer hos 50-60 % av patienterna med hjärtinfarkt.1 En annan källa till tvivel för den allmänna klinikern är de olika enheter som används (ng/L, pg/mL, pmol/L),7-10 vilket gör att gränsvärdena skiljer sig åt beroende på i vilka enheter de uttrycks (på senare tid har man nått samförstånd om att man bör använda enheterna pg/mL). Ett annat möjligt problem är variationen i de gränsvärden som rekommenderas i varje studie (även när de använder samma enheter); beroende på kroppsvikt och ålder kan BNP- och NT-proBNP-nivåerna variera för samma grad av hjärtsvikt och intraventrikulärt tryck.10 Dessutom är de rekommenderade gränsvärdena lägre när dessa peptider används vid screening av hjärtinfarkt i den allmänna befolkningen eller i primärvården än på akutmottagningen när man har att göra med patienter med svårare dyspné6,10-12 .
Det nuvarande arbetet försöker klargöra några av dessa tvivel genom att ha en multicenterdesign med 12 spanska sjukhus (som representerar olika nivåer av hälso- och sjukvård), genom att involvera patienter som presenterar sig på akutmottagningar och kardiologi- eller internmedicinska kliniker med dyspné av nyligen inträffat slag och utan någon tidigare diagnostiserad sjukdom som skulle kunna ge upphov till sådana symtom. Medelåldern för den studerade populationen var 70 år, nästan hälften av patienterna var kvinnor, svårighetsgraden av dyspné var mycket varierande (44 % av patienterna tillhörde funktionsklass II, ytterligare 44 % tillhörde funktionsklass III och 12 % tillhörde funktionsklass IV), och medelvärdet för LVEF var nästan normalt på 49±18 % (vilket innebär att en stor andel av patienterna hade bevarad systolisk funktion). Den studerade populationen var därför representativ för den allmänna populationen av patienter med CHF eller dyspné. Viktigt är att resultaten tycks bekräfta tidigare resultat. Nivåerna av NT-proBNP i plasma var betydligt högre hos patienter med hjärtinfarkt än hos patienter med dyspné av icke-kardiellt ursprung (figur 1) och uppvisade mycket god diagnostisk precision (area under ROC-kurvan 0,87 0,02; 95 % KI, 0,82-0,91) (figur 3). NT-proBNP-nivån ökade med svårighetsgraden av dyspné (figur 1), vilket bekräftar resultaten från andra studier.6,10,11 Intressant nog var NT-proBNP-värdena likartade hos patienter med hjärtinfarkt och en LVEF på över eller under 45 % (figur 2). Detta tyder på att NT-proBNP-nivåerna är användbara vid diagnos av CHF med bevarad systolisk funktion. Ytterligare stöd för detta är det faktum att patienterna med ett försämrat ventrikulärt diastoliskt mönster hade betydligt högre NT-proBNP-nivåer än de som hade normal diastolisk funktion – något som också rapporterats i tidigare studier.21
Ett annat intressant inslag i den aktuella studien är att den diagnostiska precisionen, även om den var anmärkningsvärd, var något lägre än den som registrerades i andra studier som omfattade mer homogena patienter. I föreliggande studie var arean under ROC-kurvan 0,87±0,02, medan den i majoriteten av andra studier har legat över 0,90.6-12 Det optimala gränsvärdet i föreliggande studie var 1335 pg/mL; detta var förknippat med en negativ prediktiv effekt på 68 %, medan denna siffra i andra studier var >90 %. Den positiva prediktiva effekten av NT-proBNP-nivån i det aktuella urvalet var mycket hög (94 %). Detta innebär att i en population med det nuvarande urvalets egenskaper har nästan alla (94 %) som kommer till en akutmottagning eller poliklinik med NT-proBNP-värden på >1335 pg/mL hjärtinfarkt. Cirka 32 % av patienterna med lägre värden har dock också hjärtinfarkt. Om det lägre gränsvärdet 76 pg/mL används skulle nästan 100 % av patienterna med lägre värden inte ha CHF, även om specificiteten för detta gränsvärde är mycket låg. I en nyligen genomförd spansk studie av patienter som kom till akutmottagningen med dyspné av okänt ursprung fann Pascual et al22 en area under kurvan (0,72) som var lägre än i den aktuella studien, även om dessa författare fick en högre negativ prediktiv förmåga (92 %). Det optimala gränsvärdet som föreslogs i denna tidigare studie var 900 pg/mL.22 Som Bayés-Genís hävdar i den ledare som åtföljer denna artikel, skulle bestämning av nivåerna av dessa peptider vara till störst nytta hos patienter med dyspné av tveksamt ursprung, och minst användbart när resultaten av den fysiska undersökningen och andra initiala fynd tydligt pekar på en bestämd orsak till dyspné.23
KONKLUSIONER
Bestämning av NT-proBNP-nivåer i plasma är mycket viktigt för diagnosen av CHF i den allmänna populationen av patienter med misstänkt CHF. De föreliggande resultaten visar dock vissa skillnader med avseende på tidigare publicerade resultat som omfattar mer utvalda patienter. Den diagnostiska precisionen, även om den var god, var något lägre än i tidigare studier, och två gränsvärden tycks behövas, ett CHF rule in-värde och ett CHF rule out-värde. De föreliggande resultaten visar att det optimala gränsvärdet är effektivare när det gäller att bekräfta diagnosen CHF (mycket hög positiv prediktiv effekt) än när det gäller att utesluta den (lägre negativ prediktiv effekt, vilket är motsatsen till vad som rapporterats i tidigare studier). Det faktum att mer än hälften av patienterna i det aktuella urvalet hade en LVEF på 45 % eller mer (dvs. att de flesta i den population som diagnostiserats med CHF hade bevarad systolisk funktion) kan ha påverkat de aktuella resultaten; nyligen genomförda studier tyder på att de natriuretiska peptiderna är förknippade med ökade ventrikeldiametrar.24 Det kan därför vara nödvändigt att studera det diagnostiska värdet av att bestämma NT-proBNP-nivåerna hos patienter med CHF med bevarad och nedsatt systolisk funktion.
Den största begränsningen i den aktuella studien är att urvalsstorleken gjorde det omöjligt att göra någon analys av de olika åldersgrupperna – och gränsvärdena kan variera med patientens ålder.25 Det gick inte heller att skilja patienterna med allvarlig dyspné som presenterades på akutmottagningen från patienterna med mindre allvarlig dyspné som presenterades på öppenvårdsmottagningar. Dessutom kunde man inte studera effekten av kroppsvikt26 på resultaten. Resultaten bekräftar dock den diagnostiska användbarheten av att bestämma NT-proBNP-nivåer hos icke-selekterade patienter som misstänks lida av hjärtinfarkt. Bestämning av dessa markörer bör ingå i den övergripande bedömningen av sådana patienter, vilket anges i de riktlinjer som nyligen publicerats av European Society of Cardiology.2
APPENDIX. DELTAGANDE CENTRUM OCH FORSKARE
Hospital de Cruces (Vizcaya): P. Montes, I. Eguía, M. Rueda. Universitetssjukhuset i Elche: A. Jordá, F. García de Burgo, J. Luján, J.F. Sánchez. Reina Sofía-sjukhuset (Córdoba): M. Anguita, S. Ojeda, C. Aguilera, T. Pérez. Sjukhuset San Agustín de Avilés: G. Casares, I. Fernández, A. Fernández, R. Ventas. Hospital Clínico Universitario de Santiago: I. Gómez, D. López, F. Soto. Sjukhuset Vall d’Hebron (Barcelona): J. Recio, E. Ruiz, J. Alegre, R. Segura. Sjukhuset Virgen del Rocío (Sevilla): A. Martínez, C. Sevillano, D. Fatela. Hospital de Galdácano (Vizcaya): J. Zumalde, F. Izquierdo, I. Lecuona. Miguel Servet-sjukhuset (Zaragoza): J. Povar, J.M. Franco, M. Sanz, A. García de Jalón. Hospital General Universitario de Valencia: F. Ridocci, P. Federico, V. Manzó. Hospital Clinico de Barcelona: E. Roig, J.L. Marín, O. Miró. Sjukhuset Fundación Alcorcón (Madrid): E. Batlle, E. España, J. Jiménez.
*Anhanget innehåller en förteckning över alla forskare och deltagande sjukhus i den spanska Muticenter NT-proBNP-IC-studien.
Detta arbete finansierades delvis av ett bidrag från Roche Diagnostics.