Více než jen záblesky a plováky
Autoři: Morrow BS, Anthony T. Chung, MD, Michael Wall, MD
Vydáno 24. června 2019
Úvod
Fotopsie (tj. záblesky) jsou častým příznakem v oftalmologické ordinaci. Ačkoli většina fotopsií je sítnicového původu , charakterizace vzhledu, nástupu a přidružených rysů je rozhodující pro určení příčiny těchto nápadných, avšak různorodě popisovaných “záblesků”. Následující výukový materiál pojednává o různých zdrojích fotopsií: vitreoretinální trakce, oční migrény, věkem podmíněná makulární degenerace, diabetes, mozkový průtok krve, zrakové halucinace, retinopatie spojená s rakovinou, entoptický fenomén, fosfeny a dysfotopie spojené s čočkami.
Diskuse
Zadní odchlípení sklivce, trhliny sítnice a/nebo odchlípení sítnice
Zadní odchlípení sklivce (PVD) je v běžné populaci častou příčinou floaterů a fotopsií, což představuje přibližně 40 % pacientů s těmito příznaky . Floatery (obr. 1) jsou obvykle způsobeny buňkami nebo úlomky plovoucími ve sklivci, které vrhají stíny na sítnici. Pacienti také často popisují, že vidí velký neprůhledný floater, když se sklivec oddělí od okolí hlavičky zrakového nervu . Při klinickém vyšetření lze toto oddělení sklivce od okrouhlého zrakového nervu vidět jako Weissův prstenec.
K fotopsiím dochází při tahu sklivce za sítnici. Tah sklivce na sítnici způsobuje vzplanutí buněk sítnice a vede k vnímání záblesků světla. Tyto záblesky obvykle trvají méně než jednu sekundu a jsou popisovány jako blesk nebo záblesk fotoaparátu na periferii. Tvar bleskového pruhu je obvykle zakřivený v důsledku okraje sklivce a sítnice. Fotopsie se mohou vyskytovat jednostranně nebo oboustranně, ale oboustranné záblesky se obvykle objevují na každém oku v jinou dobu.
Slzy na sítnici mohou také způsobovat plovoucí světla a světelné záblesky na periferii . Trhliny sítnice způsobené trakcí v důsledku traumatu nebo PVD mají obvykle tvar podkovy, a pokud jsou dostatečně velké, sklivec se dostane do subretinálního prostoru a způsobí rhegmatogenní odchlípení sítnice (RRD) . Chirurgický zákrok je nutný v případě RRD, které je spojeno s trvalým a postupným zhoršováním vidění, které pacienti obvykle popisují jako záclonu nebo závoj v zorném poli. Rozlišení mezi akutním PVD a trhlinou sítnice může být obtížné pouze na základě anamnézy. Hollands a kol. zjistili, že 14 % pacientů, u kterých se objevují plamínky a/nebo záblesky a je u nich diagnostikována PVD, má také trhlinu sítnice; pokud však nedochází k subjektivnímu poklesu zrakové ostrosti, toto riziko se snižuje na 8,9 % . Naopak, pokud pacient udává subjektivní pokles zrakové ostrosti nebo je pozorováno krvácení do sklivce, pak se riziko trhliny zvyšuje na 45 %, resp. 62 %. Pokud je zaznamenán sklivcový pigment (tj. Shaferovo znamení), pak riziko trhliny sítnice dosahuje 88 % . U pacientů, u kterých byla diagnostikována PVD bez trhliny sítnice, došlo k trhlině sítnice do šesti týdnů od první prezentace u 3,4 % pacientů . Všichni pacienti by tedy měli do 4-6 týdnů od první prezentace podstoupit opakované vyšetření rozšířeného fundu.

Obrázek 1 . Ilustrace floaterů typických pro zadní odchlípení sklivce
Oční migréna
Migréna je opakující se, často jednostranný syndrom bolesti hlavy, často s prodromem oboustranných pozitivních zrakových fenoménů . “Klasická migréna” je popsána tím, že tento prodrom (tj. aura) trvá přibližně 15 až 30 minut a následuje bolest hlavy a související příznaky, které mohou přetrvávat i několik hodin . Ačkoli se zrakové fenomény obvykle vyskytují oboustranně, mohou se fotopsie na jednom oku jevit větší než na druhém . Zrakové příznaky se mohou objevit při každé migrenózní bolesti hlavy, kterou jedinec má, nebo se mohou vyskytnout pouze jednou . Migréna a aury nejsou zcela objasněny a o jejich základních mechanismech se vedou rozsáhlé diskuse. Hlavní teorií je, že migrény jsou způsobeny poruchami průtoku krve mozkem a vlna utlumené neuronální aktivity se pomalu pohybuje napříč mozkem; tento proces obvykle začíná v týlním laloku a šíří se dopředu. Migrenózní aura je pravděpodobně důsledkem počáteční vlny vysoké neuronální aktivity související s dříve popsaným šířením deprese, po níž následuje inhibice aktivity . Aura se může projevovat jako malá jasná světla, slepé skvrny, statické/mlhavé vidění a/nebo komplexní poruchy vidění. Obvykle aury začínají před bolestí hlavy jako centrální scintilační skotom ve tvaru půlměsíce, který se rozšiřuje směrem ven a je obklopen záblesky nebo klikatými světly . Při sítnicové migréně dochází u pacienta k poklesu vidění nebo úplné slepotě na jednom oku bez scintilačního skotomu; to je způsobeno vazospazmem sítnicového oběhu nebo oční tepny. Vidění se při sítnicové migréně okamžitě vrátí do normálu. Velmi neobvyklou formou migrény je oftalmoplegická migréna, která může způsobit dočasné ochrnutí jednoho ze tří kraniálních nervů podílejících se na pohybu oka (CN III, CN IV a CN VI), ale není spojena s fotopsií .


Obrázek 2. Ilustrace scintilačních skotomů typických pro oční migrény. Ty mohou vytvářet různé zrakové fenomény včetně klikatých a/nebo barevných “statických” obrazů.
Věkem podmíněná makulární degenerace
Neexsudativní (tj. suchá) věkem podmíněná makulární degenerace (AMD) způsobuje postupnou oboustrannou centrální ztrátu zraku bez související bolesti. Pacienti uvádějí zhoršené centrální vidění a metamorfopsii, ale obvykle nemají fotopsii spojenou se suchou AMD. Exsudativní (tj. neovaskulární nebo vlhká) AMD je však další častou příčinou fotopsií a druhou nejčastější příčinou v jedné popsané sérii případů . Přibližně 50 % jedinců s exsudativním AMD uvádí opakované centrálně umístěné záblesky, které trvají několik sekund až několik minut. Tyto záblesky jsou obvykle popisovány jako blikání, pulzace, jiskřivá světla, hadovitá světla, rotující světla, ozubená kola nebo kruhy. Tato světla mají nejčastěji bílou barvu, ale lidé uvádějí, že vidí modrá, stříbrná, zlatá nebo vícebarevná světla. Pravděpodobnost hlášených fotopsií se zvyšuje se zvětšující se plochou neovaskulárních membrán. Na rozdíl od fotopsií při PVD, které jsou stimulovány z vnitřního rozhraní sítnice a sklivce, vznikají fotopsie při exsudativní AMD v důsledku hromadění tekutiny stimulující vnější vrstvy sítnice . Rozlišení obou typů může být někdy před vyšetřením obtížné, nicméně centrální záblesky jsou mnohem častější u AMD a periferní záblesky jsou častější u PVD .
Diabetes
Diabetes může způsobit množství zrakových změn. Progrese onemocnění může vést k proliferativní nebo neproliferativní diabetické retinopatii. Diabetici s přísnou kontrolou hladiny glukózy v krvi mohou výrazně snížit riziko vzniku diabetické retinopatie . U většiny pacientů se však diabetická retinopatie vyvine po 15 letech s tímto onemocněním . Neproliferativní diabetická retinopatie je charakterizována mikroaneuryzmaty, tečkovitými krváceními, tvrdými exsudáty, vatovými skvrnami a makulárním edémem. U pacientů s makulárním edémem se běžně vyskytuje snížení zrakové ostrosti . Většina pacientů však zůstává asymptomatická, dokud nedosáhne proliferační fáze. K proliferativní diabetické retinopatii dochází, když dlouhodobá ischemie sítnice vyvolá tvorbu nových cév a fibrózní tkáně. Nový fibrózní růst vytváří kontrahovanou jizvu na rozhraní sklivce a sítnice a může způsobit fotopsii, protože se tkáň smršťuje. Tato kontrakce může vést k trakčnímu odchlípení sítnice (TRD) s možným krvácením do sklivce, protože tyto nové cévy jsou křehké. Pacienti s TRD mohou udávat plováky, fotopsie a/nebo clonu přes zorné pole, která je podobná rhegmatogennímu odchlípení sítnice. Komplikace proliferativní diabetické retinopatie mohou vést k trvalé ztrátě zraku. V malé studii pacienti s hypoglykémií, kteří byli diabetiky závislými na inzulínu, uváděli bilaterální fotopsie, které ustaly, když se jejich glykémie vrátila na normální hodnoty. Vyskytovaly se buď za světla, nebo za tmy a byly popisovány jako bílé blikání nebo kruhy .
Vertebrální bazilární insuficience
Vertebrální bazilární insuficience způsobuje snížený průtok krve do zadní části mozku a souvisí se stárnutím. Tento snížený průtok krve způsobuje ischemii této oblasti a vede k bilaterálním fotopsiím, které jsou popisovány jako přerušované záblesky trvající několik sekund až minut . Kromě toho je vertebrální bazilární insuficience spojena se závratěmi, točením hlavy, diplopií, slepotou, slabostí a ataxií . Pacienti mohou mít podobné záblesky světla a mlhavé vidění, podobné zrakové migréně; tyto příznaky však netrvají tak dlouho a neobjevují se před bolestí hlavy .
Uvolňovací halucinace (syndrom Charlese Bonneta)
Uvolňovací halucinace jsou charakterizovány jako zrakové halucinace vzniklé v důsledku poškození zrakové dráhy, jednostranně nebo oboustranně, u jedinců s neporušenou kognicí . Pacienti popisují vidění různobarevných tvarů, mřížek, tváří, lidí a květin trvající od několika sekund do několika minut . Základní mechanismus je málo známý. Nejrozšířenější teorií je teorie smyslové deprivace, která uvádí, že ztráta zrakových podnětů v zrakové kůře zvyšuje excitabilitu neuronů. Tato zvýšená aktivita neuronů vede k náhodnému vypalování neuronů při malém nebo žádném podnětu, odtud název uvolňovací halucinace . To podporuje vysoký výskyt u jedinců s horší zrakovou ostrostí a po pooperačních záplatách očí . Prevalence syndromu Charlese Bonneta se zvyšuje u jedinců s horší zrakovou ostrostí oboustranně .
Retinopatie spojená s rakovinou
Retinopatie spojená s rakovinou je vzácné autoimunitní onemocnění, při kterém se v těle vytvoří autoprotilátky proti antigenům sítnice . Recoverin a a-enoláza jsou nejčastější retinální antigeny, proti kterým se vyvíjejí autoprotilátky . Tyto protilátky se obvykle vyvíjejí v přítomnosti malignity, nejčastěji malobuněčného karcinomu plic . U pacientů, u nichž se toto onemocnění vyvine, se často vyskytuje snížení zrakové ostrosti sekundárně v důsledku dysfunkce fotoreceptorů. U jedinců se může vyskytnout fotosenzitivita, zvýšené oslnění po expozici světlu, pokles barevného vidění a/nebo centrální skotomy a klobásovité arkuátní (Bjerrumovy) skotomy v důsledku dysfunkce čípků. Při dysfunkci tyčinek lze pozorovat noční slepotu, periferní prstencové skotomy nebo výrazný pokles periferního vidění. Přibližně v 7-15 % případů se u nádorové retinopatie vyskytují také fotopsie. Jsou popisovány jako blikající nebo mihotavá světla a předpokládá se, že jsou způsobeny degenerací sítnice. Jedna studie zjistila, že zrakové příznaky mohou předcházet diagnóze rakoviny .
Entoptický fenomén
Když jedinci vnímají obraz, který má původ v jejich vlastních očích, jedná se o tzv. entoptický obraz (obr. 3). Tento jev může vzniknout při svícení tužkovým světlem v kontaktu se zavřenými víčky jedince a následném pohybu světla . Obrazy, které se při tom objevují, jsou popisovány jako rozvětvený vzor čar v důsledku stínu vrhaného sítnicovými cévami na další oblasti sítnice . Někdy může obraz blikat a pulzovat s tlukotem srdce a zůstane po dobu několika sekund, protože zdroj světla se stále pohybuje . V minulosti se tento jev používal jako alternativní test zrakové ostrosti. Pokud byl jedinec schopen vidět větvení na jednom oku, ale ne na druhém, bylo oko, které obraz nevidělo, určeno jako oko s horší makulární funkcí .
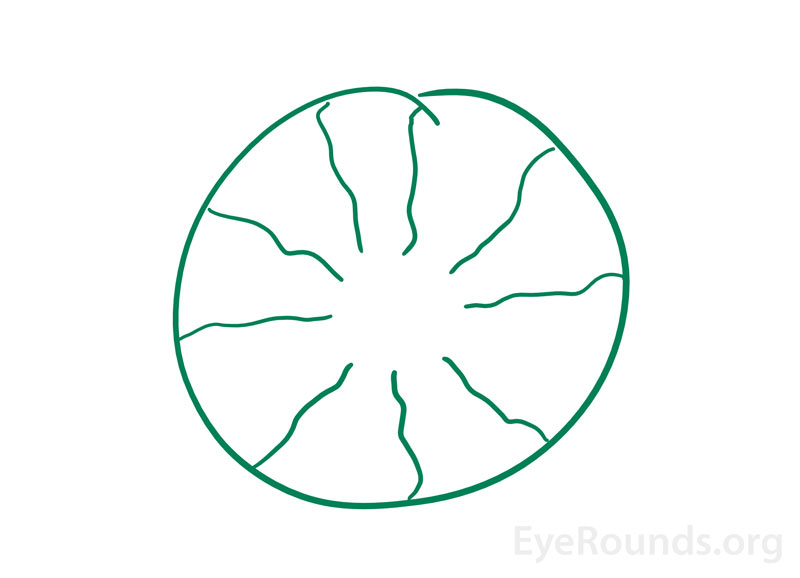
Obrázek 3. Ukázka entoptického fenoménu. Ilustrace entoptického fenoménu poskytnutá velmi bystrým pacientem na neurooftalmologické klinice. Uváděl výskyt “zeleného obrazu jako kobliha s radiálními klikatými čarami” po probuzení po dobu posledních 6-12 měsíců. Předchozí oční vyšetření lokálně byla bez pozoruhodností. Domníval se, že se jedná o následný obraz jeho avaskulární foveální zóny (díra v koblize) a radiálních cév.
Fosfeny
Fosfeny jsou pozitivní fotopsie, které jsou vidět bez zdroje světla . Jsou popisovány jako záblesky světla, pruhy/skvrny světla nebo barevné skvrny. Mohou být vyvolány třením očí, kašlem, úrazem hlavy nebo z jiných patologických příčin. Předpokládá se, že vznik fosfenů těmito mechanismy je způsoben excitací fotoreceptorů v sítnici prostřednictvím mechanického tlaku . Další základní mechanismy se liší v závislosti na patologii pozorované v oku. Trakce sítnice, odchlípení sítnice, nádorová retinopatie a uvolňovací halucinace jsou všechny patologické příčiny fosfenů a vyskytují se tak, jak je uvedeno výše. Fosfeny se vyskytují také při intoxikaci látkami nebo ozáření oka .
Pozitivní a negativní dysfotopsie
Pozitivní a negativní dysfotopsie jsou častým jevem po extrakci katarakty s nasazením nitrooční čočky. Typickým popisem pozitivních dysfotopií jsou záblesky světla, oslnění nebo halo přítomné na periferii . Vyskytují se při otevřených očích a liší se při různém nastavení světla, nejčastěji se objevují, když jedinec vstoupí ze tmy do osvětlené místnosti, když má rozšířené zornice. Jsou na rozdíl od fotopsií způsobených sklivcovou trakcí, které jsou obvykle vyvolány ve tmě a jsou vyvolány pohyby oka. Na rozdíl od odchlípení sítnice nejsou pozitivní dysfotopie trvalé a nezvětšují se . Základní mechanismus pozitivních dysfotopií je výsledkem aberantních odrazů světla od okraje nitrooční čočky .
Naproti tomu negativní dysfotopie jsou běžně popisovány jako obloukovité nebo půlměsícovité stíny na periferii . Základní mechanismus negativních dysfotopií je způsoben tím, že část světla se odráží od oka a způsobuje vznik malé oblasti, ve které světlo nedosáhne na sítnici . Negativní dysfotopsie obvykle odezní, když je pacient dilatován. Pozitivní i negativní dysfotopie jsou častější u malých IOL s ostrými hranami . Multifokální IOL jsou také spojeny se zvýšeným výskytem oslnění a fotopsií ve srovnání s monofokálními IOL . Tyto příznaky jsou nejčastější v časném pooperačním období, ale obvykle ustupují s tím, jak kapsle podléhá fibróze . Ačkoli se vyskytují relativně zřídka, u některých pacientů mohou být natolik rušivé, že vyžadují změnu polohy nebo sekundární umístění nitrooční čočky.
- Brown GC, Brown MM, Fischer DH. Photopsias: A Key to Diagnosis. Ophthalmology 2015;122(10):2084-2094. https://PubMed.gov/26249730. DOI: 10.1016/j.ophtha.2015.06.025
- Sharma P, Sridhar J, Mehta S. Flashes and Floaters. Prim Care 2015;42(3):425-435. https://PubMed.gov/26319347. DOI: 10.1016/j.pop.2015.05.011
- Horton JC. Poruchy oka. In: Oční lékařství: Zprávy o zdravotním stavu pacientů s diabetem: Oční lékařství: Kasper D, Fauci A, Hauser S, Longo D, Jameson JL, Loscalzo J, editoři. Harrison’s Principles of Internal Medicine, 19e. New York, NY: McGraw-Hill Education; 2014.
- Hollands H, Johnson D, Brox AC, Almeida D, Simel DL, Sharma S. Acute-onset floaters and flashes: is this patient at risk for retinal detachment? Jama 2009;302(20):2243-2249. https://PubMed.gov/19934426. DOI: 10.1001/jama.2009.1714
- Aminoff MJ, Greenberg DA, Simon RP. Headache & Facial Pain (Bolest hlavy a obličeje). Clinical Neurology, 9e. New York, NY: McGraw-Hill Education; 2015.
- Vincent MB. Zrak a migréna. Headache 2015;55(4):595-599. https://PubMed.gov/25758366. DOI: 10.1111/head.12531
- Marzoli SB, Criscuoli A. The role of visual system in migréna. Neurol Sci 2017;38(Suppl 1):99-102. [Neurol Sci 2017;38(Suppl 1):99-102]. https://PubMed.gov/28527076. DOI: 10.1007/s10072-017-2890-0
- Pelletier AL, Rojas-Roldan L, Coffin J. Vision Loss in Older Adults. Am Fam Physician 2016;94(3):219-226. https://PubMed.gov/27479624
- Masharani U. Diabetes Mellitus & Hypoglykemie. In: Papadakis MA, McPhee SJ, Rabow MW, editoři. Current Medical Diagnosis & Treatment 2018. New York, NY: McGraw-Hill Education; 2018.
- Zhao Q, Zhou F, Zhang Y, Zhou X, Ying C. Fasting Plasma Glucose Variability Levels and Risk of Adverse Outcomes Among Patients with Type 2 Diabetes: A Systematic Review and Meta-analysis. Diabetes Res Clin Pract 2018;10.1016/j.diabres.2018.12.010. https://PubMed.gov/30583033. DOI: 10.1016/j.diabres.2018.12.010
- Klein R, Klein BE, Moss SE, Davis MD, DeMets DL. Wisconsinská epidemiologická studie diabetické retinopatie. II. Prevalence a riziko diabetické retinopatie při věku v době diagnózy nižším než 30 let. Arch Ophthalmol 1984;102(4):520-526. https://PubMed.gov/6367724
- Klein R, Klein BE, Moss SE, Davis MD, DeMets DL. Wisconsinská epidemiologická studie diabetické retinopatie. III. Prevalence a riziko diabetické retinopatie při věku v době diagnózy 30 a více let. Arch Ophthalmol 1984;102(4):527-532. https://PubMed.gov/6367725
- Základy oftalmologie: základy pro studenty medicíny. Vydání desáté: American Academy of Ophthalmology, 2016.
- Lima Neto AC, Bittar R, Gattas GS, Bor-Seng-Shu E, Oliveira ML, Monsanto RDC, Bittar LF. Patofyziologie a diagnostika vertebrobazilární insuficience: Přehled literatury. Int Arch Otorhinolaryngol 2017;21(3):302-307. https://PubMed.gov/28680502. DOI: 10.1055/s-0036-1593448
- Pang L. Halucinace prožívané zrakově postiženými: Syndrom Charlese Bonneta. Optom Vis Sci 2016;93(12):1466-1478. https://PubMed.gov/27529611. DOI: 10.1097/opx.0000000000000959
- Vahdani K, Poon JS, Antoniou E, Giasin O, Makrygiannis G. Charles Bonnet Syndrome Following Eyelid Reconstruction Surgery. Ophthalmic Plast Reconstr Surg 2017;33(3):229-230. https://PubMed.gov/28475529. DOI: 10.1097/iop.0000000000000892
- Beaulieu RA, Tamboli DA, Armstrong BK, Hogan RN, Mancini R. Reversible Charles Bonnet Syndrome After Oculoplastic Procedures. J Neuroophthalmol 2018;38(3):334-336. https://PubMed.gov/27984353. DOI: 10.1097/wno.0000000000000477
- Moyer K, DeWilde A, Law C. Cystoid macular edema from cancer-associated retinopathy. Optom Vis Sci 2014;91(4 Suppl 1):S66-70. Optom Vis Sci 2014;91(4 Suppl 1):S66-70. https://PubMed.gov/24531653. DOI: 10.1097/opx.0000000000000184
- Grange L, Dalal M, Nussenblatt RB, Sen HN. Autoimunitní retinopatie. Am J Ophthalmol 2014;157(2):266-272.e261. https://PubMed.gov/24315290. DOI: 10.1016/j.ajo.2013.09.019
- Grewal DS, Fishman GA, Jampol LM. Autoimunitní retinopatie a antiretinální protilátky: přehled. Retina 2014;34(5):827-845. https://PubMed.gov/24646664. DOI: 10.1097/iae.0000000000000119
- Adamus G. Cíle autoprotilátek a jejich vztah k rakovině v patogenezi paraneoplastické retinopatie. Autoimmun Rev 2009;8(5):410-414. https://PubMed.gov/19168157. DOI: 10.1016/j.autrev.2009.01.002
- Chang DF. Kapitola 2. Oftalmologické vyšetření. In: Riordan-Eva P, Cunningham ET, editoři. Vaughan & Asbury’s General Ophthalmology, 18e. New York, NY: The McGraw-Hill Companies; 2011.
- Coppola D, Purves D. The extraordinarily rapid disappearance of entoptic images. Proc Natl Acad Sci U S A 1996;93(15):8001-8004. https://PubMed.gov/8755592
- Mark HH. Entoptické zobrazení cév sítnice. Acta Ophthalmol 2014;92(3):e237-240. Srov. např. https://PubMed.gov/23890291. DOI: 10.1111/aos.12192
- Ropper AH, Samuels MA, Klein JP. Kapitola 13. Poruchy vidění. Adams and Victor’s Principles of Neurology, 10e. New York, NY: The McGraw-Hill Companies; 2014.
- Salari V, Scholkmann F, Vimal RLP, Csaszar N, Aslani M, Bokkon I. Phosphenes, retinal discrete dark noise, negative afterimages and retinogeniculate projections: Nový vysvětlující rámec založený na endogenní oční luminiscenci. Prog Retin Eye Res 2017;60:101-119. https://PubMed.gov/28729002. DOI: 10.1016/j.preteyeres.2017.07.001
- Mathis T, Vignot S, Leal C, Caujolle JP, Maschi C, Mauget-Faysse M, Kodjikian L, Baillif S, Herault J, Thariat J. Mechanisms of phosphenes in irradiated patients. Oncotarget 2017;8(38):64579-64590. https://PubMed.gov/28969095. DOI: 10.18632/oncotarget.18719
- Bournas P, Drazinos S, Kanellas D, Arvanitis M, Vaikoussis E. Dysphotopsia after cataract surgery: comparison of four different intraocular lenses. Ophthalmologica 2007;221(6):378-383. https://PubMed.gov/17947823. DOI: 10.1159/000107496
- Davison JA. Pozitivní a negativní dysfotopsie u pacientů s akrylovými nitroočními čočkami. J Cataract Refract Surg 2000;26(9):1346-1355. https://PubMed.gov/11020620
- Hu J, Sella R, Afshari NA. Dysfotopsie: mnohostranný optický fenomén. Curr Opin Ophthalmol 2018;29(1):61-68. https://PubMed.gov/29084005. DOI: 10.1097/icu.0000000000000447
- Wang SY, Stem MS, Oren G, Shtein R, Lichter PR. Výsledky prémiové operace katarakty zaměřené na pacienta a kvalitu zraku: systematický přehled. Eur J Ophthalmol 2017;27(4):387-401. https://PubMed.gov/28574135. DOI: 10.5301/ejo.5000978
Morrow N, Chung AT, Wall M. Photopsias. EyeRounds.org. June 24, 2019; Available from https://EyeRounds.org/tutorials/photopsias/index.htm