INTRODUCTION
De diagnose van congestief hartfalen (CHF) – een aandoening die steeds vaker voorkomt1 – is meestal gebaseerd op klinische gegevens en echocardiografische bevindingen.2 Fouten in de diagnose van hartinsufficiëntie komen echter relatief vaak voor, vooral in de eerstelijnsgezondheidszorg en op de spoedeisende hulp; men denkt zelfs dat 25% tot 50% van alle klinische diagnoses van hartinsufficiëntie die in deze settings worden gesteld, onjuist zijn.3 In de afgelopen jaren is gebleken dat de bepaling van het gehalte aan hersennatriuretisch peptide (BNP en de N-terminale fractie daarvan, NT-proBNP genaamd) nuttig is voor de diagnose van hartinsufficiëntie. Onderzoek in de eerstelijnsgezondheidszorg en op de spoedeisende hulp van ziekenhuizen heeft de uitstekende diagnostische precisie van deze markers bevestigd.4,5 De routinematige bepaling ervan is echter nog niet algemeen ingeburgerd; de kosten van deze procedure en twijfels die nog niet door experimenteel werk zijn opgehelderd, lijken hiervoor de belangrijkste redenen te zijn.6-12 Wat dit laatste betreft, zijn de meeste onderzoeken op dit gebied uitgevoerd in een enkel centrum en hadden betrekking op geselecteerde centra en zeer homogene patiënten – meestal met een verminderde systolische functie10-12 (heel anders dan het alledaagse beeld van hartinsufficiëntie dat in de klinische praktijk wordt gezien). Bovendien bieden ze afkapwaarden die onderling sterk verschillen en die afhankelijk zijn van de ernst van de dyspneu, de zorgsetting (spoedeisende hulp in een ziekenhuis of een andere omgeving), en de leeftijd van de patiënt. In dit artikel wordt verslag gedaan van een onderzoek naar de diagnostische bruikbaarheid van het meten van NT-proBNP-niveaus in een meer heterogene patiëntenpopulatie, d.w.z. in een populatie die meer lijkt op die welke in de routine praktijk wordt gezien. Aan de studie namen 12 Spaanse ziekenhuizen deel die verschillende niveaus van zorgaandacht vertegenwoordigden. Alle patiënten presenteerden zich met dyspneu (van verschillende ernst) op de spoedeisende hulp van een ziekenhuis of op gespecialiseerde poliklinieken; sommigen hadden een behouden systolische functie, anderen vertoonden een verminderde systolische functie.
METHODEN
De proefpersonen waren 247 opeenvolgende patiënten die zich presenteerden op de spoedeisende hulp of op cardiologische of interne geneeskunde poliklinieken van 12 Spaanse ziekenhuizen (zie appendix) met dyspneu van recente aanvang. Patiënten die eerder gediagnosticeerd waren met hartfalen of andere problemen die verband hielden met dyspneu (gewoonlijk significante bronchopulmonale ziekte) werden uitgesloten, evenals die met nierfalen (in dialyse), en die met acuut coronair syndroom bij presentatie. De geïncludeerde patiënten behoorden allen tot de dyspneu functionele klassen II, III, of IV. Alle patiënten kregen uitleg over de doelstellingen van het onderzoek en gaven hun toestemming om deel te nemen. Bij alle patiënten werd bloed afgenomen om de plasma NT-proBNP concentratie te bepalen. De diagnose CHF werd uiteindelijk altijd gesteld door een gespecialiseerde arts (die altijd “blind” was voor de gedetecteerde NT-proBNP concentraties) wanneer aan de criteria van de European Society of Cardiology met betrekking tot klinische symptomen en Doppler echocardiografie resultaten2 was voldaan. De medische voorgeschiedenis van elke patiënt werd onderzocht, en allen ondergingen Doppler-echocardiografie, een lichamelijk onderzoek en een röntgenfoto van de borstkas voordat de diagnose werd gesteld. Om de diagnostische variabiliteit tussen de centra te verminderen, werd een aantal vergaderingen gehouden door de deelnemende artsen met als doel de diagnostische criteria te homogeniseren.
In de deelnemende klinieken werden bloedmonsters van de patiënten genomen tussen 08.00 en 09.00 uur; bij degenen die zich op de spoedeisende hulp presenteerden, werden bloedmonsters genomen op een geschikt moment tijdens hun bezoek, maar altijd voordat de behandeling voor CHF werd gestart. De monsters werden gecentrifugeerd bij 1500 rpm en bewaard bij 80oC tot analyse. Plasma NT-proBNP niveaus (pg/mL) werden bepaald met behulp van een Elecsys 1010 analyzer (Roche Diagnostics).
Demografische, klinische, analytische, en echocardiografische gegevens werden verzameld van elke patiënt, ingevoerd in een database, en geanalyseerd door een onafhankelijk bedrijf met behulp van SAS v. 8.02 software voor Windows.
De patiënten werden verdeeld in 2 groepen, die met dyspneu als gevolg van CHF en die met dyspneu van niet-cardiale oorsprong. De resultaten voor de gemeten variabelen werden uitgedrukt in gemiddelden ± standaarddeviatie (SD). Kwalitatieve variabelen werden vergeleken door de Χ2 test en de McNemar test voor respectievelijk onafhankelijke en gepaarde gegevens. De NT-proBNP-niveaus vertoonden geen normale verdeling en werden daarom vergeleken met de Mann-Whitney- of Wilcoxon-test (voor respectievelijk onafhankelijke en gepaarde gegevens). De Kruskal-Wallis test werd gebruikt om meer dan 2 groepen niet-gepaarde gegevens te vergelijken. Er werden ROC-curven (Receiver Operating Character) gemaakt voor de NT-proBNP-waarden in relatie tot de diagnose van CHF. Diagnostische precisie werd bepaald door berekening van de sensitiviteit, specificiteit en de positieve en negatieve voorspellende waarde van de NT-proBNP afkapwaarden. Significantie werd gesteld op P
RESULTATEN
De gemiddelde leeftijd van de patiënten was 70±11 jaar; 131 (57%) waren mannen en 116 (43%) waren vrouwen. Hartinsufficiëntie werd gediagnosticeerd bij 161 patiënten (65%); bij de overige 86 (35%) was de dyspneu te wijten aan een niet-cardiale oorzaak. Onder degenen met CHF viel 44% in functionele klasse II, nog eens 44% in klasse III, en 12% in klasse IV. Van de patiënten met dyspnoe die niet aan een hartziekte was toe te schrijven, viel 89% in functionele klasse II, 8% in klasse III en 3% in klasse IV; de voornaamste oorzaak van dyspnoe bij deze patiënten was bronchopulmonale aandoening (57 patiënten), gevolgd door bloedarmoede (10 patiënten), angst (8 patiënten), ernstig overgewicht (7 patiënten) en dyspnoe van multifactoriële oorsprong (leeftijd, overgewicht, sedentaire levensstijl, enz.) (4 patiënten).
Verschillen in de klinische, analytische en lichamelijke onderzoeksresultaten van patiënten met en zonder congestief hartfalen
Tabel 1 toont de demografische kenmerken en relevante medische achtergronden van de 2 groepen patiënten. De leeftijd van de patiënten met CHF was significant hoger, zonder verschil met betrekking tot geslacht. De prevalentie van cardiovasculaire risicofactoren was vergelijkbaar in beide groepen, met uitzondering van een iets hogere prevalentie van hyperlipidemie bij de patiënten met niet-cardiale dyspneu (36% vergeleken met 22%; P=.02). Tabel 2 toont de resultaten van het lichamelijk onderzoek van beide groepen patiënten. Er werden geen significante verschillen gezien in termen van lichaamsgewicht, lengte of bloeddruk. De hartfrequentie was hoger bij de patiënten bij wie CHF was vastgesteld (PPP
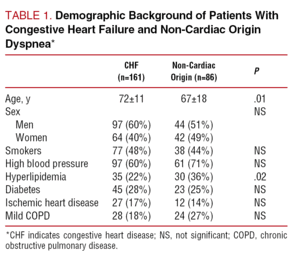
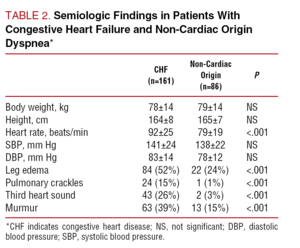
Tabel 3 toont de belangrijkste biochemische en analytische resultaten. Er werden geen significante verschillen gezien tussen de groepen wat betreft hemoglobine-, serumion- of creatininekinaseconcentraties, hoewel de patiënten met CHF hogere bloedsuiker- en bilirubinewaarden hadden en een hogere serumcreatinineconcentratie.
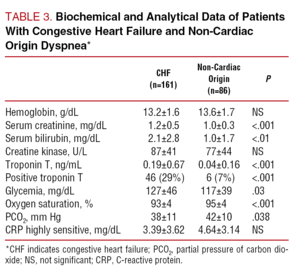
Tabel 4 toont de elektrocardiografische, röntgen- en echocardiografische resultaten voor beide groepen patiënten. De patiënten met CHF hadden vaker een abnormaal elektrocardiogram (93% tegen 46%; P PPPP
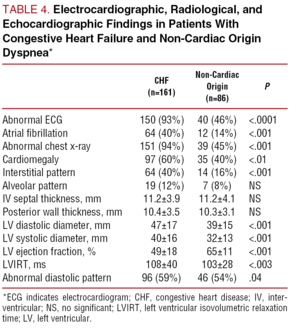
Hoewel de specificiteit van de klinische parameters van de Framingham-criteria voor de diagnose van CHF hoog was (98% voor longcrackles, 96% voor de derde hartslag en 76% voor cardiomegalie), was de diagnostische sensitiviteit ervan laag: 15% voor gekraak, 25% voor een derde hartslag, en 45% voor cardiomegalie. De totale gevoeligheid van de Framingham-criteria was slechts 52%.
Diagnostische bruikbaarheid van het NT-proBNP niveau bij de diagnose van CHF
De geregistreerde plasma NT-proBNP niveaus waren significant hoger bij de patiënten met CHF (5600±7988 pg/mL vergeleken met 1182±4104 pg/mL bij de patiënten met dyspneu van niet-cardiale oorsprong; P=.0001) (figuur 1). Onder de patiënten met CHF nam NT-proBNP toe met functionele klasse (P=.036; figuur 1). Er werden echter geen significante verschillen in deze waarden gezien tussen patiënten met CHF plus een LVEF van meer of minder dan 45%, noch tussen degenen met of zonder linker ventrikel hypertrofie (figuur 2). De patiënten met een gestoord ventriculair diastolisch patroon, zoals bepaald uit hun Doppler echocardiogrammen, hadden hogere NT-proBNP niveaus dan die met een normaal diastolisch patroon (respectievelijk 5991±6672 pg/mL vergeleken met 3141±5237; P=.002).
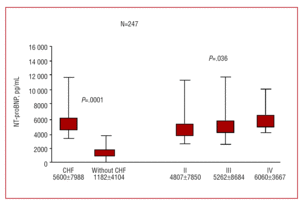
Figuur 1. Gemiddelde plasma N-terminaal BNP- en NT-proBNP-niveaus bij patiënten met en zonder congestief hartfalen, en bij patiënten met congestief hartfalen gestratificeerd naar functionele dyspneu-klasse.
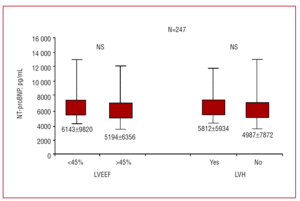
Figuur 2. Gemiddelde plasma N-terminal BNP- en NT-proBNP-niveaus bij patiënten met congestief hartfalen naargelang de linker ventrikel ejectiefractie (LVEF) (boven of onder 45%), en de aan- of afwezigheid van linker ventrikel hypertrofie (LVH). NS staat voor niet significant.
Figuur 3 toont het gebied onder de ROC-curve voor plasma NT-proBNP in relatie tot de diagnose van CHF. Het gemiddelde gebied onder de curve was 0,87±0,02 (95%-betrouwbaarheidsinterval , 0,82-0,91). De afkapwaarde van NT-proBNP van 1335 pg/mL vertoonde een sensitiviteit van 77%, een specificiteit van 92%, een positief voorspellend vermogen van 94%, en een negatief voorspellend vermogen van 68% voor de diagnose hartinsufficiëntie. Dit betekent dat 94% van de patiënten met dyspneu die een NT-proBNP-waarde van >1335 pg/mL hadden, CHF hadden, hoewel bijna een derde van degenen met lagere waarden ook CHF hadden. De waarde van 76 pg/mL bleek een afkapwaarde met een zeer hoog negatief voorspellend vermogen. De sensitiviteit van deze waarde voor de diagnose van CHF was 98%, de specificiteit een zeer lage 16%, de positief voorspellende kracht 70%, en de negatief voorspellende kracht 93%. Patiënten met dyspneu met NT-proBNP-waarden van
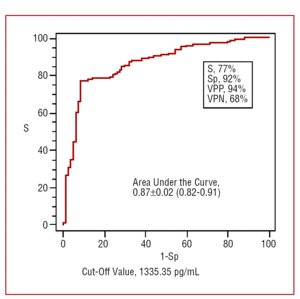
Figuur 3. ROC-curve voor de diagnostische waarde van NT-proBNP. S staat voor sensitiviteit; Sp voor specificiteit; PPP voor positief voorspellend vermogen; NPP voor negatief voorspellend vermogen.
DISCUSSIE
Het is bekend dat de diagnose hartinsufficiëntie (CHF) die in eerstehulpcentra en op de spoedeisende hulp wordt gesteld, vaak onjuist is – zo’n 25%-50% van alle diagnoses van CHF die in dergelijke settings worden gesteld, is onjuist.3 Een van de redenen hiervoor is de geringe diagnostische precisie van de symptomen, verschijnselen en elektrocardiografische en radiologische bevindingen die met CHF in verband worden gebracht. Dit wordt bevestigd door de huidige resultaten. Tabel 2 laat zien dat bij slechts 15% van de patiënten met hartinsufficiëntie een knappend geluid werd gehoord, en dat bij slechts 26% een derde hartslag werd waargenomen. Hoewel deze bevindingen zeer specifiek zijn voor de diagnose CHF (zij werden respectievelijk slechts bij 1% en 3% van de patiënten met dyspnoe van niet-cardiale oorsprong gehoord) is hun gevoeligheid zeer laag. Het tegenovergestelde geldt voor röntgen- en elektrocardiografische bevindingen, die een hogere sensitiviteit maar een zeer lage specificiteit hebben. Een andere reden voor zoveel onjuiste diagnoses is de schaarse toegang tot echocardiografische apparatuur op de spoedeisende hulp en in de eerstelijnsgezondheidszorg, samen met problemen bij de interpretatie van de resultaten. Het is daarom van groot belang dat er nieuwe, betrouwbare, eenvoudige en toegankelijke diagnostische technieken beschikbaar komen, willen we de diagnose van hartinsufficiëntie nauwkeuriger kunnen stellen. Een van die technieken is de bepaling van plasma BNP en NT-proBNP. Verschillende onderzoeken hebben de uitstekende precisie van deze biochemische markers bij de diagnose van hartinsufficiëntie aangetoond,6-12 wat heeft geleid tot opname ervan in het diagnostische algoritme van de European Society of Cardiology.2 Deze peptiden lijken ook nuttig te zijn bij prognostische stratificatie,13,14 bij de selectie van kandidaten voor harttransplantatie,15 en bij de bewaking van de behandeling van hartinsufficiëntie.16 Andere studies hebben aangetoond dat deze peptiden van belang zijn bij het bepalen van de prognose van patiënten die een harttransplantatie hebben ondergaan,17 bij de prognostische beoordeling van acute coronaire syndromen,18,19 en zelfs bij die van aortastenose.20
Ondanks het bewijs voor de voordelen van het bepalen van BNP- en NT-proBNP-niveaus, wordt dit echter niet op grote schaal toegepast. Tot op zekere hoogte kan dit te wijten zijn aan de kosten die ermee gemoeid zijn, maar een andere invloed kunnen de twijfels en controverses zijn die de resultaten van de bovengenoemde studies nog steeds omringen. In de meeste gevallen ging het om studies in één centrum – vaak gespecialiseerde en geselecteerde hartinsufficiëntie-afdelingen – wat natuurlijk vragen oproept over de toepasbaarheid van de verkregen resultaten op een meer algemene populatie van hartinsufficiëntiepatiënten. In verschillende studies werden bijvoorbeeld alleen patiënten met systolische dysfunctie geïncludeerd10-12 – een aandoening die slechts bij 50%-60% van de patiënten met CHF voorkomt.1 Een andere bron van twijfel voor de algemene clinicus is de diversiteit van de gebruikte eenheden (ng/L, pg/mL, pmol/L),7-10 waardoor de afkapwaarden verschillen afhankelijk van de eenheden waarin ze worden uitgedrukt (recentelijk is consensus bereikt dat de eenheden pg/mL moeten worden gebruikt). Een ander mogelijk probleem is de variabiliteit van de afkapwaarden die door elk onderzoek worden aanbevolen (zelfs wanneer dezelfde eenheden worden gebruikt); afhankelijk van lichaamsgewicht en leeftijd kunnen BNP- en NT-proBNP-niveaus variëren voor dezelfde mate van hartfalen en intraventriculaire druk.10 Bovendien zijn de aanbevolen afkapwaarden lager wanneer deze peptiden worden gebruikt bij CHF-screening in de algemene bevolking of in de eerstelijnszorg dan in de spoedeisende hulp wanneer het gaat om patiënten met ernstigere dyspneu.6,10-12
Het huidige werk probeert enkele van deze twijfels op te helderen door een multicenter opzet waarbij 12 Spaanse ziekenhuizen (die verschillende niveaus van gezondheidszorg vertegenwoordigen) betrokken waren, door patiënten te onderzoeken die zich op de spoedeisende hulp en op cardiologische of interne geneeskunde poliklinieken presenteerden met dyspneu van recent begin en zonder eerder gediagnosticeerde ziekte die aanleiding zou kunnen geven tot dergelijke symptomen. De gemiddelde leeftijd van de onderzochte populatie was 70 jaar, bijna de helft van de patiënten was vrouw, de ernst van de dyspneu was zeer variabel (44% van de patiënten bevond zich in functionele klasse II, nog eens 44% in klasse III, en 12% in klasse IV), en de gemiddelde LVEF was bijna normaal met 49±18% (wat betekent dat een goed deel van de patiënten een behouden systolische functie had). De onderzochte populatie was dus representatief voor de algemene populatie van patiënten met hartinsufficiëntie of dyspneu. Belangrijk is dat de resultaten eerdere bevindingen lijken te bevestigen. Plasma NT-proBNP niveaus waren significant hoger bij patiënten met CHF dan bij patiënten met dyspneu van niet-cardiale oorsprong (Figuur 1), en vertoonden een zeer goede diagnostische precisie (gebied onder de ROC-curve 0,87 0,02; 95% CI, 0,82-0,91) (Figuur 3). Het NT-proBNP niveau nam toe met de ernst van de dyspnoe (figuur 1), hetgeen de resultaten van andere studies bevestigt.6,10,11 Interessant is dat de NT-proBNP waarden vergelijkbaar waren bij patiënten met CHF en een LVEF van meer of minder dan 45% (figuur 2). Dit wijst erop dat NT-proBNP waarden bruikbaar zijn bij de diagnose van CHF met behouden systolische functie. Dit wordt verder ondersteund door het feit dat de patiënten met een verstoord ventriculair diastolisch patroon significant hogere NT-proBNP niveaus hadden dan de patiënten met een normale diastolische functie – iets dat ook in eerdere studies werd gerapporteerd.21
Een ander interessant kenmerk van de huidige studie is dat de diagnostische precisie, hoewel opmerkelijk, iets lager was dan die in andere studies die meer homogene patiënten betroffen. In de huidige studie was het gebied onder de ROC-curve 0,87±0,02, terwijl het in de meeste andere studies boven 0,90 lag.6-12 De optimale afkapwaarde in de huidige studie was 1335 pg/mL; dit werd geassocieerd met een negatief voorspellend vermogen van 68%, terwijl dit cijfer in andere studies >90% was. De positieve voorspellende waarde van het NT-proBNP-niveau in de huidige steekproef was zeer hoog (94%). Dit betekent dat, in een populatie met de kenmerken van de huidige steekproef, bijna alle (94%) patiënten die zich op de spoedeisende hulp of polikliniek melden met NT-proBNP-waarden van >1335 pg/mL CHF hebben. Echter, ongeveer 32% van de patiënten met lagere waarden heeft ook CHF. Als de lagere afkapwaarde van 76 pg/mL wordt gebruikt, zou bijna 100% van de patiënten met lagere waarden geen CHF hebben, hoewel de specificiteit van deze afkapwaarde zeer laag is. In een recente Spaanse studie met patiënten die zich op de Spoedeisende Hulp meldden met dyspneu van onbekende oorsprong, vonden Pascual et al22 een gebied onder de curve (0,72) dat lager was dan dat van de huidige studie, hoewel deze auteurs een hogere negatieve voorspellende waarde (92%) verkregen. De optimale cut-off die in deze eerdere studie werd voorgesteld was 900 pg/mL.22 Zoals Bayés-Genís in het redactioneel bij dit artikel stelt, zou het bepalen van de niveaus van deze peptiden het nuttigst zijn bij patiënten met dyspneu van twijfelachtige oorsprong, en het minst nuttig wanneer de resultaten van het lichamelijk onderzoek en andere eerste bevindingen duidelijk wijzen in de richting van een definitieve oorzaak van de dyspneu.23
CONCLUSIES
Het bepalen van plasma NT-proBNP niveaus is van groot belang bij de diagnose van CHF in de algemene populatie van patiënten met verdenking op CHF. De huidige resultaten laten echter enkele verschillen zien ten opzichte van eerder gepubliceerde resultaten met meer geselecteerde patiënten. De diagnostische precisie was, hoewel goed, iets lager dan in eerdere studies, en er lijken 2 afkapwaarden nodig te zijn, een CHF rule in waarde, en een CHF rule out waarde. De huidige resultaten tonen aan dat de optimale afkapwaarde efficiënter is voor het bevestigen van de diagnose CHF (zeer hoge positieve voorspellende waarde) dan voor het uitsluiten ervan (lagere negatieve voorspellende waarde, het tegenovergestelde van wat in vroegere studies werd gerapporteerd). Het feit dat meer dan de helft van de patiënten in de huidige steekproef een LVEF van 45% of meer had (d.w.z. dat het grootste deel van de populatie met de diagnose CHF een behouden systolische functie had) kan van invloed zijn geweest op de huidige bevindingen; recente studies geven aan dat de natriuretische peptiden geassocieerd zijn met verhoogde ventriculaire diameters.24 Het kan daarom nodig zijn om de diagnostische waarde van het bepalen van NT-proBNP niveaus bij patiënten met hartinsufficiëntie met behouden en verminderde systolische functie te bestuderen.
De belangrijkste beperking van de huidige studie is dat de steekproefgrootte geen analyse van de verschillende leeftijdsgroepen toeliet – en afkapwaarden kunnen variëren met de leeftijd van de patiënt.25 Ook konden de patiënten met ernstige dyspneu die zich presenteerden op de Spoedeisende Hulp niet worden gescheiden van de patiënten met minder ernstige dyspneu die zich presenteerden op poliklinieken. Bovendien kon het effect van het lichaamsgewicht26 op de resultaten niet worden bestudeerd. De resultaten bevestigen echter het diagnostische nut van het bepalen van NT-proBNP niveaus bij niet-selecte patiënten die verdacht worden van CHF. De bepaling van deze markers zou moeten worden opgenomen in de algehele beoordeling van dergelijke patiënten, zoals aangegeven in de recente richtlijnen gepubliceerd door de European Society of Cardiology.2
APPENDIX. DEELNEMENDE CENTERS EN ONDERZOEKERS
Hospital de Cruces (Vizcaya): P. Montes, I. Eguía, M. Rueda. Universiteitsziekenhuis van Elche: A. Jordá, F. García de Burgo, J. Luján, J.F. Sánchez. Reina Sofía Ziekenhuis (Córdoba): M. Anguita, S. Ojeda, C. Aguilera, T. Pérez. Ziekenhuis San Agustín de Avilés: G. Casares, I. Fernández, A. Fernández, R. Ventas. Hospital Clínico Universitario de Santiago: I. Gómez, D. López, F. Soto. Vall d’Hebron Ziekenhuis (Barcelona): J. Recio, E. Ruiz, J. Alegre, R. Segura. Ziekenhuis Virgen del Rocío (Sevilla): A. Martínez, C. Sevillano, D. Fatela. Hospital de Galdácano (Vizcaya): J. Zumalde, F. Izquierdo, I. Lecuona. Miguel Servet Ziekenhuis (Zaragoza): J. Povar, J.M. Franco, M. Sanz, A. García de Jalón. Hospital General Universitario de Valencia: F. Ridocci, P. Federico, V. Manzó. Hospital Clinico de Barcelona: E. Roig, J.L. Marín, O. Miró. Hospital Fundación Alcorcón (Madrid): E. Batlle, E. España, J. Jiménez.
*De bijlage bevat een lijst van alle Spaanse Muticenter NT-proBNP-IC Study onderzoekers en deelnemende ziekenhuizen.
Dit werk werd gedeeltelijk gefinancierd door een subsidie van Roche Diagnostics.