Mais do que apenas flashes e flutuadores
Autores: Nicole C. Morrow BS, Anthony T. Chung, MD, Michael Wall, MD
Posted June 24, 2019
Introduction
Photopsias (ou seja, flashes) são sintomas comuns na clínica de oftalmologia. Embora a maioria das fotocópias sejam de origem retiniana, caracterizando a aparência, o início e as características associadas é fundamental para determinar a causa dessas descrições proeminentes, porém diversas, de “flashes”. O seguinte tutorial discute as várias fontes de fotopsia: tração vitreoretal, enxaquecas oculares, degeneração macular relacionada à idade, diabetes, fluxo sanguíneo cerebral, alucinações visuais, retinopatia associada ao câncer, fenômeno entoptico, fosfenos e disfotomias associadas ao cristalino.
Discussão
Descolamento Vítreo Posterior, Lágrimas e/ou Descolamento de Retina
Descolamento Vítreo Posterior (DVP) é uma causa comum de floaters e fototópsias na população geral, representando aproximadamente 40% dos pacientes que apresentam esses sintomas. As moscas volantes (Figura 1) são tipicamente devidas a células ou detritos flutuando no vítreo que lançam sombras sobre a retina. Os pacientes também descrevem frequentemente a presença de um grande flutuador opaco à medida que o vítreo se separa da cabeça do nervo óptico. No exame clínico, esta separação vítrea do nervo óptico circular pode ser vista como um anel de Weiss.
Photopsias ocorrem quando o vítreo puxa a retina. A tensão do vítreo na retina faz com que as células da retina disparem e leva à percepção de flashes de luz. Estes flashes duram tipicamente menos de um segundo e são descritos como um raio de luz ou um flash de câmara na periferia. A forma do raio é geralmente curvilínea devido à borda da tracção vitreo-retiniana. Fotópsias podem ocorrer unilateralmente ou bilateralmente, mas flashes bilaterais tipicamente ocorrem em momentos diferentes em cada olho.
Lágrimas retinianas também podem causar floaters e flashes de luz na periferia. As lágrimas de retina devido à tração por trauma ou DVP são tipicamente em forma de ferradura e, se suficientemente grandes, o vítreo entra no espaço subretinal causando um descolamento regmatogênico da retina (DRR) . A intervenção cirúrgica é necessária para DRRs, que estão associadas com a diminuição persistente e progressiva da visão que os pacientes tipicamente descrevem como uma cortina ou véu em seu campo visual. A diferenciação entre uma DVP aguda e uma laceração da retina pode ser difícil com base apenas na história. Hollands, et al. descobriram que 14% dos pacientes que apresentam floaters e/ou flashes e diagnóstico de DVP também apresentam uma laceração da retina; entretanto, se não houver declínio subjetivo da acuidade visual, esse risco diminui para 8,9%. Por outro lado, se o paciente relata uma diminuição subjetiva da acuidade visual ou uma hemorragia vítrea, então o risco de uma laceração aumenta para 45% e 62%, respectivamente. Se o pigmento vítreo (isto é, sinal de Shafer) for notado, então o risco de uma laceração da retina chega a 88%. Em pacientes diagnosticados com DVP sem laceração da retina, 3,4% tiveram uma laceração da retina nas seis semanas seguintes à sua apresentação inicial . Assim, todos os pacientes devem ter um exame de fundo dilatado novamente dentro de 4-6 semanas após a apresentação inicial.

Figure 1. Ilustração das moscas volantes típicas de um descolamento de vítreo posterior
Enxaqueca circular
Migrina é uma síndrome recorrente, frequentemente unilateral, com um pródromo de fenômenos visuais positivos bilaterais. Uma “enxaqueca clássica” é descrita por ter este pródromo (ou seja, aura) com duração de cerca de 15 a 30 minutos e seguida por uma dor de cabeça e sintomas relacionados que podem persistir por horas . Embora o fenômeno visual ocorra tipicamente bilateralmente, as fotopsias podem parecer maiores em um olho do que no outro. Os sintomas visuais podem ocorrer com cada enxaqueca que um indivíduo tem ou só pode acontecer uma vez . A enxaqueca e as auras não são completamente compreendidas, e há muito debate em torno de seus mecanismos subjacentes. Uma teoria importante é que as enxaquecas são causadas por distúrbios no fluxo sanguíneo cerebral e uma onda de atividade neuronal deprimida se move lentamente através do cérebro; este processo geralmente começa no lobo occipital e se espalha anteriormente. Uma aura enxaqueca é provavelmente o resultado da onda inicial de alta atividade neuronal relacionada com a depressão previamente descrita, seguida por uma inibição da atividade. A aura pode manifestar-se como pequenas luzes brilhantes, pontos cegos, visão estática/fogiosa e/ou distúrbios visuais complexos. Tipicamente, as auras começam antes da dor de cabeça como um cintiloma central em forma de crescente que se expande para fora e é rodeado por flashes ou ziguezagues de luz . Numa enxaqueca de retina, o paciente experimenta diminuição da visão ou cegueira completa num olho sem um cintilante escotoma; isto é devido ao vasoespasmo da circulação retiniana ou artéria oftálmica. A visão em uma enxaqueca retiniana volta imediatamente ao normal. Uma forma muito incomum de enxaqueca é uma enxaqueca oftalmoplegia, que pode causar uma paralisia temporária de um dos três nervos cranianos envolvidos no movimento ocular (CN III, CN IV e CN VI), mas não está associada a fototópsias.


Figura 2. Ilustrações de escotomas cintilantes típicos das enxaquecas oculares. Estas podem produzir uma variedade de fenómenos visuais incluindo zig-zags e/ou imagens “estáticas” coloridas.
Degeneração Macular Relacionada à Idade
Degeneração macular não exsudativa (i.e., seca) relacionada à idade (DMRI) causa perda visual central bilateral gradual sem dor relacionada. Os pacientes relatarão diminuição da visão central e metamorfoses, mas geralmente não têm fototópsias associadas à DMRI seca. A DMRI exsudativa (ou seja, neovascular ou húmida) é outra causa comum de fototópsias e a segunda causa mais comum em uma série de casos relatados. Aproximadamente 50% dos indivíduos com DMRI exsudativa relatam a ocorrência de flashes repetidos de localização central que duram de vários segundos a alguns minutos. Estes flashes são tipicamente descritos como cintilações, pulsações, luzes cintilantes, luzes semelhantes a cobras, luzes giratórias, rodas de pino, ou círculos. Estas luzes são mais comumente de cor branca, mas as pessoas têm relatado ver luzes azuis, prateadas, douradas, ou de várias cores. A probabilidade de relatar fotópsias aumenta à medida que as membranas neovasculares aumentam na área. Ao contrário das fotopsias de DVP, que são estimuladas a partir da interface retina-vitreosa interna, as fotopsias da DMRI exsudativa ocorrem devido ao acúmulo de fluido estimulando as camadas externas da retina. A diferenciação entre as duas pode às vezes ser difícil antes do exame; no entanto, flashes centrais são muito mais comuns com a DMRI e flashes periféricos são mais comuns com a DVP .
Diabetes
Diabetes pode causar uma multiplicidade de alterações visuais. A progressão da doença pode levar a retinopatia diabética proliferativa ou não proliferativa. Pacientes diabéticos com controle rigoroso dos níveis de glicose no sangue podem diminuir significativamente o risco de desenvolver retinopatia diabética. No entanto, a maioria dos pacientes desenvolverá retinopatia diabética após 15 anos com a doença . A retinopatia diabética não-proliferativa é caracterizada por microaneurismas, hemorragias por pontos e manchas, exsudados duros, manchas de algodão e edema macular. Os pacientes com edema macular comumente apresentam uma diminuição da acuidade visual. Entretanto, a maioria dos pacientes permanecerá assintomática até que atinjam a fase proliferativa. A retinopatia diabética proliferativa ocorre quando a isquemia prolongada da retina desencadeia a formação de novos vasos e tecido fibroso. O novo crescimento fibroso forma uma cicatriz contraída na interface vitreoretina e pode causar fotopsias à medida que o tecido se contrai. Esta contração pode levar a descolamentos tracionais da retina (TRD) com potencial hemorragia vítrea devido a estes novos vasos serem frágeis. Os pacientes com TRDs podem relatar flutuadores, fototópsias e/ou uma cortina sobre seu campo visual que é semelhante aos descolamentos retinianos regmatogênicos. As complicações da retinopatia diabética proliferativa podem resultar em perda permanente da visão. Em um pequeno estudo, pacientes com hipoglicemia que eram diabéticos insulino-dependentes relataram fotópsias bilaterais que cessaram quando sua glicose voltou aos níveis normais. Elas ocorreram em ambientes claros ou escuros e foram descritas como cintilações ou círculos brancos.
Insuficiência basilar vertebral
Insuficiência basilar vertebral causa redução do fluxo sanguíneo para o aspecto posterior do cérebro e está associada ao envelhecimento. Esta diminuição do fluxo sanguíneo causa isquemia nesta área e leva a fotópsias bilaterais, que são descritas como flashes quebrados com duração de segundos a minutos . Além disso, a insuficiência basilar vertebral está associada à vertigem, tonturas, diplopia, cegueira, fraqueza e ataxia. Os pacientes podem ter flashes semelhantes de luz e embaciamento da visão, semelhantes a uma enxaqueca visual; no entanto, estes sintomas não persistem por tanto tempo e não ocorrem antes de uma dor de cabeça .
Alucinações de libertação (Síndrome de Charles Bonnet)
Alucinações de libertação são caracterizadas como alucinações visuais resultantes de danos na via visual, unilateral ou bilateralmente, em indivíduos com cognição intacta . Os pacientes descrevem ver formas multicoloridas, grelhas, rostos, pessoas e flores que duram de segundos a minutos . O mecanismo subjacente é mal compreendido. A teoria mais amplamente aceita é a teoria da privação sensorial, que afirma que a perda dos estímulos visuais para o córtex visual aumenta a excitabilidade dos neurônios. Este aumento da atividade neuronal leva ao disparo aleatório dos neurônios com pouco ou nenhum estímulo, daí o nome liberar alucinações . Isto é apoiado pela alta prevalência em indivíduos com acuidade visual mais fraca e após a correção ocular pós-operatória. A prevalência da Síndrome de Charles Bonnet aumenta em indivíduos com menor acuidade visual bilateralmente .
Retinopatia associada ao cancro
Retinopatia associada ao cancro é uma doença auto-imune rara onde o corpo desenvolve auto-anticorpos para antigénios da retina . Recoverin e a-enolase são os antígenos retinianos mais comuns para os quais os auto-anticorpos se desenvolvem . Estes anticorpos desenvolvem-se tipicamente na presença de malignidade, mais frequentemente cancro do pulmão de pequenas células . Os doentes que desenvolvem esta doença apresentam frequentemente uma diminuição da acuidade visual secundária à disfunção fotoreceptoriana. Os indivíduos podem apresentar fotossensibilidade, aumento do brilho após exposição à luz, diminuição da visão colorida, e/ou escotomas centrais e escotomas em forma de salsicha (Bjerrum) devido à disfunção do cone. Cegueira noturna, escotomas do anel periférico ou um declínio significativo na visão periférica podem ser vistos com disfunção da haste. Fotópsias também são vistas com retinopatia associada ao câncer aproximadamente 7-15% do tempo. São descritas como luzes cintilantes ou cintilantes e pensa-se que sejam causadas pela degeneração da retina. Um estudo descobriu que os sintomas visuais podem proceder ao diagnóstico de cancro .
Fenómeno entópico
Quando os indivíduos percebem uma imagem que tem origem nos seus próprios olhos, esta é conhecida como uma imagem entoptica (Figura 3). Este fenômeno pode surgir do brilho de uma caneta em contato com as pálpebras fechadas de um indivíduo, em seguida, movendo a caneta. As imagens que aparecem com isto são descritas como um padrão de ramificação de linhas devido à sombra lançada pelos vasos da retina sobre outras áreas da retina . Às vezes, a imagem pode piscar e pulsar com o batimento do coração e permanecerá por alguns segundos enquanto a fonte de luz continua a se mover . No passado, este fenômeno era usado como um teste alternativo de acuidade visual. Se um indivíduo era capaz de ver o padrão de ramificação num olho mas não no outro, o olho que não via a imagem estava determinado a ter uma função macular mais pobre .
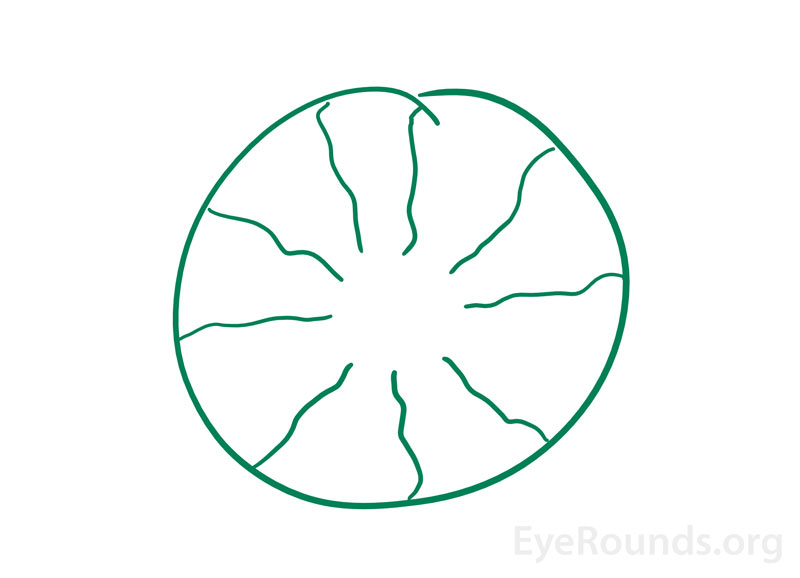
Figura 3. Ilustração de um fenômeno entoptico fornecido por um paciente muito astuto na clínica de neuro-oftalmologia. Ele relatou o início da “imagem verde como um donut com linhas radiais de rabisco” ao acordar, nos últimos 6-12 meses. Exames oftalmológicos anteriores localmente não eram notáveis. Pensava-se que isto se devia à pós-imagem da sua zona de fôlego avascular (buraco no donut) e dos vasos sanguíneos radiais.
Fosfenos
Fosfenos são uma fotopsia positiva que são vistos sem uma fonte de luz . Eles são descritos como flashes de luz, barras/pontas de luz ou manchas coloridas. Estes podem ser provocados pela fricção dos olhos, tosse, traumatismo craniano ou por outras causas patológicas. Pensa-se que a produção de fosfenos por estes mecanismos se deve à excitação dos fotorreceptores na retina através de pressão mecânica . Os outros mecanismos subjacentes variam de acordo com a patologia vista dentro do olho. Tracção da retina, descolamentos da retina, retinopatia associada ao cancro e alucinações de libertação são todas causas patológicas dos fosfenos e ocorrem como discutido anteriormente. Os fosfenos também são experimentados com intoxicações de substâncias ou irradiação para o olho .
Difotopsias positivas e negativas
Difotopsias positivas e negativas são ocorrências comuns após a extração de cataratas com colocação de lente intra-ocular. A descrição típica dada das disfotópsias positivas são flashes de luz, clarões ou halos presentes na periferia. Ocorrem quando os olhos estão abertos e variam em diferentes ambientes de luz, ocorrendo mais frequentemente quando um indivíduo entra numa sala iluminada a partir do escuro quando as pupilas estão dilatadas. Estas estão em contraste com as fotocópias devido à tracção vítrea, que são normalmente provocadas no escuro e desencadeadas através de movimentos do olho. Ao contrário dos descolamentos da retina, as disfotomias positivas não são persistentes e não aumentam de tamanho. O mecanismo subjacente das disfotópsias positivas é o resultado de reflexos aberrantes de luz da borda da lente intra-ocular .
Em contraste, as disfotópsias negativas são geralmente descritas como arcos, ou sombras em forma de lua crescente, na periferia. O mecanismo subjacente das disfotópsias negativas é devido à fração de luz que reflete longe do olho causando uma pequena área na qual a luz não alcança a retina . As disfotópsias negativas normalmente se resolvem quando o paciente está dilatado. Tanto as disfotópsias positivas como as negativas são mais comuns com pequenos LIOs de arestas vivas. As LIO multifocais também estão associadas a um aumento do brilho e das fotocópias quando comparadas com as LIO monofocais . Estes sintomas são mais comuns no período pós-operatório precoce, mas normalmente diminuem à medida que a cápsula sofre fibrose. Embora relativamente infrequentes, alguns pacientes podem achar estes distração suficiente para requerer reposicionamento ou colocação secundária da lente intra-ocular.
- Brown GC, Brown MM, Fischer DH. Fotópsias: Uma chave para o diagnóstico. Ophthalmology 2015;122(10):2084-2094. https://PubMed.gov/26249730. DOI: 10.1016/j.ophtha.2015.06.025
- Sharma P, Sridhar J, Mehta S. Flashes e Floaters. Prim Care 2015;42(3):425-435. https://PubMed.gov/26319347. DOI: 10.1016/j.pop.2015.05.011
- Horton JC. Distúrbios do Olho. In: Kasper D, Fauci A, Hauser S, Longo D, Jameson JL, Loscalzo J, editores. Harrison’s Principles of Internal Medicine, 19e. Nova York, NY: McGraw-Hill Education; 2014.
- Hollands H, Johnson D, Brox AC, Almeida D, Simel DL, Sharma S. Acute-onset floaters e flashes: este paciente está em risco de descolamento da retina? Jama 2009;302(20):2243-2249. https://PubMed.gov/19934426. DOI: 10.1001/jama.2009.1714
- Aminoff MJ, Greenberg DA, Simon RP. Dor de cabeça & Dores faciais. Neurologia Clínica, 9e. Nova York, NY: McGraw-Hill Education; 2015.
- Vincent MB. Visão e enxaqueca. Cefaléia 2015;55(4):595-599. https://PubMed.gov/25758366. DOI: 10.1111/head.12531
- Marzoli SB, Criscuoli A. O papel do sistema visual na enxaqueca. Neurol Sci 2017;38(Suppl 1):99-102. https://PubMed.gov/28527076. DOI: 10.1007/s10072-017-2890-0
- Pelletier AL, Rojas-Roldan L, Coffin J. Vision Loss in Older Adults. Am Fam Physician 2016;94(3):219-226. https://PubMed.gov/27479624
- Masharani U. Diabetes Mellitus & Hipoglicémia. In: Papadakis MA, McPhee SJ, Rabow MW, editores. Diagnóstico médico atual & Tratamento 2018. Nova York, NY: McGraw-Hill Education; 2018.
- Zhao Q, Zhou F, Zhang Y, Zhou X, Ying C. Fasting Plasma Glucose Variability Levels and Risk of Adverse Outcomes Among Patients with Type 2 Diabetes: Uma Revisão Sistemática e Meta-análise. Clínica de Diabetes Res Pract 2018;10.1016/j.diabres.2018.12.010. https://PubMed.gov/30583033. DOI: 10.1016/j.diabres.2018.12.010
- Klein R, Klein BE, Moss SE, Davis MD, DeMets DL. O estudo epidemiológico da retinopatia diabética de Wisconsin. II. Prevalência e risco de retinopatia diabética quando a idade ao diagnóstico é inferior a 30 anos. Arch Ophthalmol 1984;102(4):520-526. https://PubMed.gov/6367724
- Klein R, Klein BE, Moss SE, Davis MD, DeMets DL. O estudo epidemiológico da retinopatia diabética de Wisconsin. III. Prevalência e risco de retinopatia diabética quando a idade ao diagnóstico é de 30 ou mais anos. Arch Ophthalmol 1984;102(4):527-532. https://PubMed.gov/6367725
- Oftalmologia básica: essencial para estudantes de medicina. 10ª ed: American Academy of Ophthalmology, 2016.
- Lima Neto AC, Bittar R, Gattas GS, Bor-Seng-Shu E, Oliveira ML, Monsanto RDC, Bittar LF. Fisiopatologia e Diagnóstico da Insuficiência Vertebrobasilar: Uma Revisão da Literatura. Int Arch Otorhinolaryngol 2017;21(3):302-307. https://PubMed.gov/28680502. DOI: 10.1055/s-0036-1593448
- Pang L. Alucinações Experimentadas por Deficientes Visuais: Síndrome de Charles Bonnet. Optom Vis Sci 2016;93(12):1466-1478. https://PubMed.gov/27529611. DOI: 10.1097/opx.0000000000000959
- Vahdani K, Poon JS, Antoniou E, Giasin O, Makrygiannis G. Charles Bonnet Syndrome Following Eyelid Reconstruction Surgery. Plast Reconstrução Oftálmica Surgida em 2017;33(3):229-230. https://PubMed.gov/28475529. DOI: 10.1097/iop.0000000000000892
- Beaulieu RA, Tamboli DA, Armstrong BK, Hogan RN, Mancini R. Síndrome de Charles Bonnet reversível Após Procedimentos Oculoplásicos. J Neuroophthalmol 2018;38(3):334-336. https://PubMed.gov/27984353. DOI: 10.1097/wno.0000000000000477
- Moyer K, DeWilde A, Law C. Edema macular cistóide de retinopatia associada ao câncer. Optom Vis Sci 2014;91(4 Suppl 1):S66-70. https://PubMed.gov/24531653. DOI: 10.1097/opx.0000000000000184
- Grange L, Dalal M, Nussenblatt RB, Sen HN. Retinopatia auto-imune. Am J Ophthalmol 2014;157(2):266-272.e261. https://PubMed.gov/24315290. DOI: 10.1016/j.ajo.2013.09.019
- Grewal DS, Fishman GA, Jampol LM. Autoimune retinopatia e anticorpos anti-retinianos: uma revisão. Retina 2014;34(5):827-845. https://PubMed.gov/24646664. DOI: 10.1097/iae.0000000000000119
- Adamus G. Auto-anticorpos alvos e sua relação de câncer na patogenicidade da retinopatia paraneoplásica. Autoimun Rev 2009;8(5):410-414. https://PubMed.gov/19168157. DOI: 10.1016/j.autrev.2009.01.002
- Chang DF. Capítulo 2. Exame oftalmológico. In: Riordan-Eva P, Cunningham ET, editores. Vaughan & Asbury’s General Ophthalmology, 18e. Nova York, NY: The McGraw-Hill Companies; 2011.
- Coppola D, Purves D. O desaparecimento extraordinariamente rápido de imagens entopticas. Proc Natl Acad Scien U S A 1996;93(15):8001-8004. https://PubMed.gov/8755592
- Marca HH. A visão entoptica dos vasos da retina. Acta Ophthalmol 2014;92(3):e237-240. https://PubMed.gov/23890291. DOI: 10.1111/aos.12192
- Ropper AH, Samuels MA, Klein JP. Capítulo 13. Perturbações da Visão. Adams and Victor’s Principles of Neurology, 10e. Nova York, NY: The McGraw-Hill Companies; 2014.
- Salari V, Scholkmann F, Vimal RLP, Csaszar N, Aslani M, Bokkon I. Fosfenos, ruído escuro discreto da retina, pós-imagens negativas e projeções retinogeniculadas: Uma nova estrutura explicativa baseada na luminescência ocular endógena. Prog Retin Eye Res 2017;60:101-119. https://PubMed.gov/28729002. DOI: 10.1016/j.preteyeres.2017.07.001
- Mathis T, Vignot S, Leal C, Caujolle JP, Maschi C, Mauget-Faysse M, Kodjikian L, Baillif S, Herault J, Thariat J. Mecanismos dos fosfenos em pacientes irradiados. Oncotarget 2017;8(38):64579-64590. https://PubMed.gov/28969095. DOI: 10,18632/oncotarget.18719
- Bournas P, Drazinos S, Kanellas D, Arvanitis M, Vaikoussis E. Dysphotopsia após cirurgia de catarata: comparação de quatro lentes intraoculares diferentes. Ophthalmologica 2007;221(6):378-383. https://PubMed.gov/17947823. DOI: 10.1159/000107496
- Davison JA. Disfotomias positivas e negativas em pacientes com lentes intra-oculares acrílicas. J Cataract Refract Surg 2000;26(9):1346-1355. https://PubMed.gov/11020620
- Hu J, Sella R, Afshari NA. Dysphotopsia: um fenómeno óptico multifacetado. Curr Opinião Ophthalmol 2018;29(1):61-68. https://PubMed.gov/29084005. DOI: 10.1097/icu.0000000000000447
- Wang SY, Stem MS, Oren G, Shtein R, Lichter PR. Resultados centrados no paciente e na qualidade visual da cirurgia de catarata premium: uma revisão sistemática. Eur J Ophthalmol 2017;27(4):387-401. https://PubMed.gov/28574135. DOI: 10.5301/ejo.5000978
Formato de Citação Suggested Citation
Manhã N, Chung AT, Wall M. Photopsias. EyeRounds.org. 24 de junho de 2019; Disponível de https://EyeRounds.org/tutorials/photopsias/index.htm